Bursitis
📋 Índice de contenidos
- 🧬 Generalidades
- ⚠️ Causas
- 🩺 Manifestaciones clínicas
- 💊 Tratamiento general
-
📍 Localizaciones más frecuentes:
- 🦾 Hombro:
- 💪 Codo:
- 🦴 Cadera:
- 🦿 Rodilla:
- 🦶 Tobillo y pie:
📌 Generalidades
Constituyen un heterogéneo grupo de entidades que aparecen como consecuencia del compromiso local o regional de las bolsas serosas. Las bolsas serosas del organismo son cavidades revestidas de sinovial, localizadas preferentemente en zonas de apoyo o de roce, entre los músculos o entre éstos y una prominencia ósea. Pueden sufrir una reacción inflamatoria como consecuencia de un traumatismo, de un depósito de microcristales o de una colonización por parte de un microorganismo; asimismo, las bursitis pueden aparecer en el curso clínico de enfermedades inflamatorias sistémicas como la artritis reumatoide.
El signo clínico más característico es la presencia de una tumefacción esférica, bien delimitada, fluctuante y por lo general adherida a los planos profundos; la tumefacción es menos aparente cuando se afectan las bolsas más profundas. La intensidad del cuadro álgico es variable y en gran medida dependiente de la etiología.
📌 Causas
Bursitis en general
La inflamación de una bursa puede obedecer a diferentes causas, tales como traumatismo, fricción crónica (sobreuso), depósitos de cristales (gota y pseudogota), infección, y enfermedades sistémicas como artritis reumatoide, espondilitis anquilopoyética, artritis psoriásica, esclerodermia, lupus eritematoso sistémico, pancreatitis, enfermedad de Whipple, oxalosis, osteopatía hipertrófica pulmonar, y síndrome hipereosinofílico idiopático.
Se ha descrito una asociación entre los reumatismos de tejidos blandos (bursitis, tendinitis, fascitis, fibromialgia) y hipermovilidad generalizada. La bursitis es común en la gota. Hay casos en que la bursitis prepatelar es el único rasgo presente de tofos gotosos en pacientes normouricémicos. En alguno de estos casos, el diagnóstico no fue hecho hasta después de tres análisis del líquido de la bolsa.
Bursitis infecciosa y séptica
Un gran número de microorganismos pueden causar infección en la bursa, incluyendo bacterias, micobacterias (tuberculosas y no tuberculosas) y hongos (especialmente Cándidas). Sin embargo, el Staphylococcus aureus es el más frecuente que causa infecciones en las bursas.
Hay factores individuales que predisponen a la infección: diabetes, tratamiento con esteroides, uremia, alcoholismo y traumatismos.
Aproximadamente el 85% de los casos de bursitis séptica superficial ocurre en hombres.
Los pacientes inmunocomprometidos no parecen tener gran riesgo de sufrir una bursitis séptica, no obstante su presentación puede ser más dramática y el tratamiento durar el triple de tiempo para curarse.
Los microorganismos que más frecuentemente provocan infección después de lesiones traumáticas o celulitis de la piel por sobreuso, con bacteriemia demostrada, suponen menos del 8% de los casos.
La bursitis séptica es menos frecuente en niños que en adultos; no obstante, la bursitis prepatelar infecciosa predomina con diferencia en niños. Esto puede ser debido a la alta incidencia de traumatismos de la rodilla que evolucionan a bursitis.
Los signos clínicos que favorecen el diagnóstico de bursitis séptica sobre la no séptica son:
- Fiebre (40% vs ausente)
- Calor en la bursa (siempre vs 50%)
- Hipersensibilidad (generalmente presente y más severa vs variable)
- Celulitis peribursal (>60% vs 50%)
- Los casos sépticos no son diagnosticados en base a rasgos clínicos solamente
📌 Manifestaciones clínicas
- Historia de movimientos repetidos.
- Dolor con la movilización.
- Disminución del rango de movimiento.
- Edemas.
- Historia de enfermedades inflamatorias.
📌 Tratamiento de las bursitis en general
Tratamiento conservador
- Reposo y antiinflamatorios no esteroideos son la primera línea de tratamiento.
- Frío local durante 10 minutos, con cuidado de no producirse quemaduras.
- Ultrasonidos.
- Electroterapia.
- Ejercicios de rehabilitación según localización.
- Hay que evitar en los pacientes mayores con bursitis crónica la atrofia muscular por desuso.
- Corregir la obesidad en caso que la haya.
Tratamiento quirúrgico
En caso de que falle el tratamiento conservador, está indicada la resección quirúrgica de la bursitis.
Otros tratamientos
- Inyección intrabursa de una mezcla de corticoide y anestésico local es una segunda línea de tratamiento. Hay que tener la precaución de no inyectar en el tendón, ya que puede provocar la rotura tendinosa. Los pacientes que no responden a la primera inyección raramente responden a las siguientes inyecciones.
- Inyecciones locales de ozono. Son útiles en el tratamiento de la bursitis y no tienen efectos secundarios ni riesgo de rotura tendinosa.
🦾 Bursitis subacromial (subdeltoidea)
La bolsa subacromial es una estructura grande que descansa debajo del acromion y del ligamento acromio-clavicular y separa el ligamento del músculo supraespinoso y el manguito de los rotadores. No está en comunicación con la articulación del hombro a menos que el tendón del supraespinoso esté roto.
Cuando el brazo está pegado al cuerpo, la bursa protuye lateralmente debajo del acromion, pero se desliza por debajo del hueso cuando el brazo se abduce.
La bursitis primaria se origina de artritis reumatoide, gota, tuberculosis u otras infecciones, pero rara vez es primaria, y más bien resulta secundaria a la tendinitis del manguito de los rotadores, con calcificación o sin ella. También puede encontrarse presente en la polimialgia reumática.
También puede ser debida a movimientos repetitivos de elevación del hombro.
Los pacientes a menudo se quejan de dolor sordo. El síntoma más frecuente de la bursitis es el dolorimiento sobre el trocánter mayor (y debajo del músculo deltoides) que desaparece cuando se abduce el brazo.
🦾 Bursitis subescapular
Se localiza en la superficie anterointerna de la cabeza humeral, entre el tendón del músculo subescapular y la cápsula del hombro, y comunica con la articulación. La inflamación de esta bursa suele ser secundaria a una infección del hombro, y su importancia se debe a que constituye un bolsillo donde se colecciona el pus.
🦵 Bursitis trocantérea
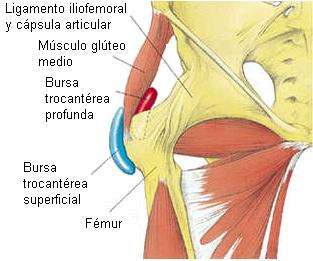
Los pacientes son generalmente mujeres (4:1) en la edad media de la vida o mayores (40-60 años). El dolor aumenta al acostarse sobre el lado afecto o caminando, y especialmente subiendo escaleras.
Hay dolor crónico e intermitente sobre el área de la bursa. El dolor irradia por la parte lateral del muslo en más del 40% de los casos.
Esta bursitis puede asociarse con artritis reumatoide de la cadera, coxartrosis y asimetría en la longitud de los miembros inferiores.
Hay dolorimiento local (más posterior en el caso de la afectación de la bursa profunda).
El dolor puede ser reproducido con la adducción de la cadera (bursitis superficial) o abducción activa resistida (bursitis profunda).
Más de la mitad de los pacientes tienen dolor en el test de Patrick-Fabere (secuencial flexión, abducción, rotación externa y extensión de la cadera) con la rodilla contralateral flexionada.
La articulación de la cadera es normal, particularmente la flexión y la extensión no provocan dolor.
El edema es raro ya que la bursa es una estructura profunda.
La bursitis trocantérea profunda ocurre en corredores y bailarinas de ballet, como una forma de lesión por sobreuso, o en otros atletas por un trauma agudo.
🦵 Bursitis subglútea
Situada debajo del glúteo. Suele ser infecciosa y se debe diferenciar de la artritis infecciosa de la cadera. Aparece dolor localizado en los tejidos profundos de la parte posterior de la cadera y se acompaña de síntomas sistémicos de infección. El diagnóstico se puede hacer mediante la aspiración del pus, ayudada por ecografía.
🦵 Bursitis isquiática o isquioglútea (nalga de tejedora)
La bolsa isquioglútea se encuentra entre la tuberosidad isquiática y el glúteo mayor.
La inflamación generalmente aparece como resultado de un traumatismo o por irritación constante por el sedentarismo en una superficie dura.
El dolor puede irradiar hasta la parte posterior del muslo y recordar a una ciática; no obstante, puede reproducirse con la presión en la tuberosidad isquiática.
🦿 Bursitis prepatelar
La bursa prepatelar se encuentra entre la rótula y la piel.
La inflamación generalmente es secundaria a fricción constante entre la piel y la rótula más que resultado de solo presión.
La bursitis también puede ocurrir después de 8-10 días de haber recibido un golpe en el área, generalmente después de una caída.
Generalmente es conocida como "rodilla de sirvienta", pero se ha visto en muchas otras profesiones, así como asociada a artritis reumatoide e infección.
El dolor se puede aumentar flexionando la rodilla por el aumento de la tensión sobre la bursa. La articulación de la rodilla es normal.
Hay una inflamación con edema fluctuante, bien circunscrito y caliente en la parte más distal de la patela.
🦿 Bursitis infrapatelar
La bursa infrapatelar puede ser dividida en dos: superficial y profunda. La profunda está situada entre el tendón rotuliano y la superficie anterosuperior de la tibia (tuberosidad), y la superficial está entre el tendón rotuliano y la piel.
Cuando se distiende, esta bolsa forma una tumoración fluctuante que hace desaparecer la depresión existente entre ambos lados del ligamento.
La bursitis infrapatelar superficial (rodilla de sacerdote) está localizada más distalmente que la prepatelar y se asocia más con la bipedestación que con la posición de arrodillado. Es debida a movimientos repetitivos de fricción, y puede ocurrir en pacientes con gota o sífilis. En el diagnóstico diferencial entra la enfermedad de Osgood-Schlatter.
La bursa infrapatelar profunda se inflama menos frecuentemente que la superficial. Clínicamente el paciente no tiene dolor en la flexión y extensión pasiva, no obstante puede tener dolor con la flexión y extensión activa en los últimos rangos del movimiento. El edema cuando es visible se sitúa a ambos lados del tendón patelar, y es sensible a la palpación.
📋 Diagnóstico
Son útiles:
- La clínica
- La ecografía
- La resonancia magnética
💊 Tratamiento
Tratamiento conservador
- Reposo y antiinflamatorios no esteroideos son la primera línea de tratamiento.
- Frío local durante 10 minutos, con cuidado de no producirse quemaduras.
- Ultrasonidos.
- Electroterapia.
- Ejercicios de rehabilitación para los pacientes atletas que tienen un estrés medial de la rodilla, con estiramientos y potenciación del aductor y del cuádriceps (especialmente en los últimos 30º de extensión de la rodilla usando el vasto medial), y estiramientos de los tendones de la corva. Para los casos causados por disminución de la flexibilidad, el estiramiento puede proporcionar una significativa reducción de la tensión sobre la bursa.
- Evitar la atrofia muscular por desuso en pacientes mayores con bursitis crónica.
- Corregir la obesidad en caso que la haya.
- Colocar un pequeño cojín entre los muslos puede ser útil en las bursitis.
Tratamiento quirúrgico
En caso de que falle el tratamiento conservador, está indicada la resección quirúrgica de la bursitis o de la exostosis en caso de que exista. Después de la cirugía se inmoviliza en extensión o ligera flexión durante 1-2 semanas. Posteriormente se inician ejercicios de flexión activa, y luego contra resistencia tras 3 semanas post-cirugía.
Otros tratamientos
- Inyección intrabursa de una mezcla de corticoide y anestésico local como segunda línea de tratamiento. Precaución para no inyectar en el tendón, ya que puede provocar rotura tendinosa. Si no hay respuesta a la primera inyección, las posteriores suelen ser ineficaces.
- Inyecciones locales de ozono: útiles en la bursitis de la pata de ganso, sin efectos secundarios ni riesgo de rotura tendinosa.
🦿 Quistes poplíteos (quiste de Baker)
La mayoría de las veces los quistes poplíteos corresponden a una bolsa distendida.
Pueden producirse por la herniación de la membrana sinovial a través de la parte posterior de la cápsula de la rodilla, o por salida de líquido a través de una comunicación normal de la bolsa con la articulación (bolsa del semimembranoso o del gemelo interno).
En niños, los quistes rara vez se comunican con la articulación y generalmente no presentan patología articular asociada. El tratamiento quirúrgico da muy buenos resultados, aunque suelen resolverse espontáneamente.
En adultos, las alteraciones intraarticulares son comunes y los quistes pueden recidivar si esas alteraciones no se corrigen. Suelen estar en comunicación con la articulación y, en algunos casos, se hacen muy voluminosos, requiriendo extirpación quirúrgica.
🦿 Bursitis del gemelo interno
Situada en la línea media del hueco poplíteo. Cuando se inflama se palpa una masa que puede extenderse por encima de la cabeza del gemelo y aparecer entre éste y el tendón del semimembranoso.
🦿 Bursitis del semimembranoso (gracilis)
La inflamación de esta bursa puede apreciarse en la zona medial del hueco poplíteo, a uno u otro lado del tendón del semimembranoso (más frecuentemente en el externo).
El dolor se localiza en la parte posteromedial, justo por debajo de la línea articular.
🦶 Bursitis calcánea
A este nivel se encuentran dos bolsas: una profunda y otra superficial.
La superficial se inflama primariamente en pacientes con espolones del talón, calzado inadecuado o marchas prolongadas. La inflamación puede deberse también a tendinitis del Aquiles.
Es frecuente en jóvenes atletas por sobreuso.
La bursa profunda (retrocálcanea), situada entre el calcáneo y el tendón de Aquiles, raramente causa problemas, pero puede irritarse por compresión mecánica (ej. talón en varo o antepié en valgo compensador). Puede haber exostosis, tendinosis o ambas.
El dolor aparece con el movimiento, presión o dorsiflexión, y se localiza en ambos lados del tendón de Aquiles.
Signos clínicos sugestivos de infección: fiebre, aumento del calor local, hipersensibilidad de la bursa, celulitis peribursal (todos, salvo fiebre, pueden aparecer también en bursitis no séptica).
🦶 Deformidad de Haglund y síndrome de Haglund
No debe confundirse con la enfermedad de Haglund u osteocondrosis del hueso accesorio del escafoides. La deformidad es una prominencia ósea en la parte posterosuperior del calcáneo. El síndrome incluye bursitis retrocalcánea e inflamación sobre la prominencia, relacionado con calzado rígido o deportivo apretado.
Suele aparecer entre la 2.ª y 3.ª décadas, con dolor, inflamación, hiperqueratosis y, a veces, vesículas.
El diagnóstico es radiológico. El tratamiento inicial es conservador: calzado abierto, reposo, inmovilización, infiltración (ozono o corticoides). Si no hay mejora, puede indicarse cirugía: resecar la prominencia, extirpar la bursa e inspeccionar el tendón.
*Deformidad / Enfermedad de Haglund
Bursitis posterior del tendón de Aquiles:
- Inflamación de la bolsa retrocalcánea
- Inflamación perilesional
- Hiperqueratosis secundaria
A nivel de la tuberosidad posterosuperior del calcáneo:
- Descrita por Haglund en 1928
- Afecta a jóvenes de 14 a 40 años
- Frecuentemente bilateral
Patogenia:
- Aumento de volumen
- Ángulo posterosuperior del calcáneo
- Desplaza el tendón de Aquiles
- Comprime la bolsa serosa retrocalcánea
Factores agregados:
- Calzado estrecho
- Contrafuerte duro, rígido
- Presión sobre el ángulo posterosuperior del calcáneo
Factores desencadenantes:
1. Anatómicos:
- Aumento de la tuberosidad del calcáneo
- Calcáneo en varo
- Acortamiento del tendón de Aquiles (mayor tensión en el periostio)
2. Funcionales:
- Deportes
- Actividades laborales
3. Edad:
- Menor resistencia de tejidos blandos
- Tendinitis
🦶 Bursitis posterior del tendón de Aquiles
🩺 Cuadro clínico:
- Pacientes jóvenes.
- Zona prominente.
- Área dolorosa.
- Inflamación posteroexterna del calcáneo.
Ligeramente por arriba de la inserción del tendón de Aquiles:
- Hiperqueratosis.
- Eritema.
- Induración.
- El paciente coloca cinta adhesiva como protección.
- En casos crónicos, la bolsa se hace fibrosa permanentemente.
🧪 Diagnóstico:
- Clínico y radiológico evidente.
🧩 Diagnóstico diferencial:
- Tenovitis aquiliana.
Se encuentra por arriba de la Tuberosidad Mayor.
💊 Tratamiento:
- Evitar rozamiento.
- Elevación del talón con almohadillas de silicona o fieltro.
- Taloneras para evitar movilidad anormal del talón.
- Dilatación o apertura posterior del zapato.
- AINES por vía oral (alivio temporal).
- Infiltración con SARAPIN.
- Infiltración con corticoide y anestésico local (con alto riesgo de rotura del tendón de Aquiles).
- Extirpación quirúrgica posteroexterna del calcáneo.
🦶 Apariencia exterior
🦶 Bursitis del primer metatarsiano (ver Hallux valgus)
Se produce por la presencia de hallux valgus. Se debe a la compresión mecánica del calzado, sobre todo los terminados en punta aguda.
Aparece una tumefacción a nivel de la bursa, con dolor y, en ocasiones, enrojecimiento. Cuando aparece de forma repetitiva, ocasiona un engrosamiento de la piel a este nivel.
Tratamiento: antiinflamatorios en la fase aguda, y el uso de calzado adecuado.