Síndrome compartimental crónico de esfuerzo
El síndrome compartimental es una condición dolorosa que se produce cuando la presión dentro de los músculos aumenta a niveles peligrosos, comprometiendo el flujo sanguíneo. Esta disminución del flujo impide que el oxígeno y los nutrientes lleguen adecuadamente a las células musculares y nerviosas.
Existen dos formas clínicas principales:
- Agudo: se trata de una emergencia médica, generalmente provocada por una lesión grave (como una fractura o un traumatismo contuso). Sin un tratamiento rápido, puede producir daño neuromuscular irreversible.
- Crónico: también conocido como síndrome compartimental de esfuerzo, aparece de forma progresiva, sobre todo en deportistas, y no representa una urgencia médica inmediata.
Características del síndrome compartimental crónico de esfuerzo
El síndrome compartimental crónico de esfuerzo (SCCE) es una condición que afecta principalmente a atletas como corredores de fondo, esquiadores, jugadores de fútbol o baloncesto. Se produce por la carga repetitiva sobre los compartimentos musculares de las extremidades, especialmente en las piernas.
Aunque es más frecuente en miembros inferiores, también se ha documentado en antebrazos de motociclistas y deportistas de fuerza.

El síntoma principal es el dolor inducido por el ejercicio, que mejora con el reposo. Puede acompañarse de debilidad y parestesias. Suele aparecer de forma predecible tras cierto tiempo, distancia o intensidad de ejercicio (por ejemplo, tras 15 minutos de carrera).
Durante las actividades cotidianas, los síntomas suelen estar ausentes, pero reaparecen al retomar el ejercicio.
Fisiopatología y evolución histórica
A diferencia del SCC agudo, de causa traumática, la fisiopatología del SCCE no está completamente esclarecida. Se ha planteado que podría deberse a isquemia muscular inducida por el esfuerzo, pero existen otras teorías propuestas.
Los síntomas se describen desde principios del siglo XX, aunque los primeros informes clínicos datan de finales de la década de 1950. Inicialmente se confundía con calambres o entesitis tibial anterior. Con el auge del fitness y el deporte de resistencia, se definió como una entidad clínica específica.
Terminología y diferenciación
En la literatura pueden usarse de forma imprecisa términos como síndrome compartimental agudo, subagudo, crónico o recurrente. También aparecen relacionados conceptos como:
- Síndrome de aplastamiento: necrosis muscular primaria que puede evolucionar a un SCC agudo.
- Contractura isquémica de Volkmann: secuela grave del SCC no tratado, con fibrosis y pérdida funcional.
El SCC se define por el aumento de presión dentro de un compartimento osteofascial, que compromete el flujo sanguíneo y provoca daño nervioso y muscular.
Anatomía
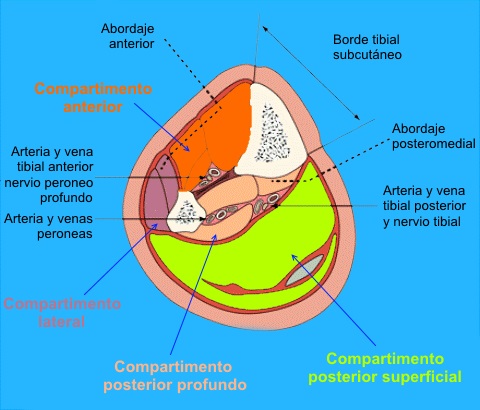
La comprensión anatómica es clave para el diagnóstico y tratamiento del SCCE. La pierna se divide en cuatro compartimentos principales: anterior, lateral, posterior superficial y posterior profundo. Se ha descrito además un quinto compartimento tibial posterior, aunque su relevancia clínica aún es incierta.
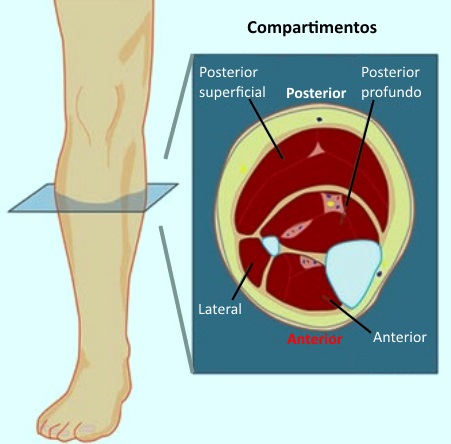
Compartimento anterior: incluye el tibial anterior, extensor largo de los dedos, extensor largo del dedo gordo y peroneo anterior. Está limitado por la tibia, el peroné, la membrana interósea y el tabique intermuscular anterior. Es el más frecuentemente afectado en el SCCE.
Compartimento lateral: formado por los músculos peroneo largo y corto, contiene el nervio peroneo común y sus ramas. Está delimitado por los tabiques intermusculares y la fascia profunda.

Compartimento posterior superficial: contiene los músculos gastrocnemio, sóleo y plantar delgado, rodeados por la fascia profunda.
Compartimento posterior profundo: ubicado entre tibia, peroné, membrana interósea y fascia profunda transversal. Aloja el tibial posterior, flexor largo de los dedos, flexor largo del dedo gordo, poplíteo, arteria y vena tibial posterior y el nervio tibial.
Compartimento tibial posterior: subcompartimento del posterior profundo, donde el tibial posterior está envuelto por su propia capa fascial.
El compartimento tibial posterior (una subdivisión del compartimento posterior profundo) se describe más recientemente. Consiste en el tibial posterior, que se ha demostrado recientemente que tiene su propia capa fascial.
Tabla resumen de los compartimentos de la pierna
| Compartimento | Músculos | Estructuras neurovasculares | Comentarios clínicos |
|---|---|---|---|
| Anterior |
Tibial anterior Extensor largo de los dedos Extensor largo del dedo gordo Peroneo anterior (tercer peroneo) |
Nervio peroneo profundo Arteria tibial anterior |
El más frecuentemente afectado en el SCCE |
| Lateral |
Peroneo largo Peroneo corto |
Nervio peroneo superficial | Limitado por tabiques intermusculares; menos frecuente |
| Posterior superficial |
Gastrocnemio Sóleo Plantar delgado |
Ramas de la arteria tibial posterior | Frecuente en atletas de salto o carrera explosiva |
| Posterior profundo |
Tibial posterior Flexor largo de los dedos Flexor largo del dedo gordo Poplíteo |
Arteria y vena tibial posterior Nervio tibial |
Difícil acceso para medición de presión |
| Tibial posterior (subcompartimento) | Tibial posterior | - | Reconocido recientemente; su fascia puede generar presión independiente |
Fisiopatología
La fisiopatología del síndrome compartimental crónico del ejercicio (SCCE) aún se debate. Se cree que se debe a un aumento sostenido de la presión intramuscular tras el ejercicio, que impide el flujo sanguíneo adecuado durante los periodos de relajación muscular.
En condiciones normales, la presión intramuscular se normaliza en pocos minutos tras el esfuerzo. En el SCCE, esta presión se mantiene elevada durante más de 30 minutos, dificultando la perfusión y provocando dolor, calambres e isquemia transitoria.
Cuando la presión intersticial supera la de perfusión capilar, se colapsan los capilares, generando necrosis muscular y edema. Esto inicia un círculo vicioso: más isquemia → más edema → más presión.
Shrier y Magder propusieron que existe una presión crítica de cierre (Pcrit) en los compartimentos, que al superarse bloquea el flujo sanguíneo, similar a fenómenos observados en la fisiología pulmonar.
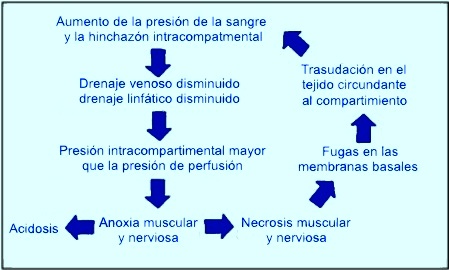
Presiones sostenidas >30 mmHg por más de 6-10 horas pueden provocar infarto muscular y lesión nerviosa. Factores como el tono vascular, la elevación del miembro o la presión arterial influyen en la tolerancia del tejido.
Además del daño local, la destrucción muscular libera mioglobina al torrente sanguíneo, lo que puede generar daño renal (rabdomiolisis). En fases avanzadas, el SCCE puede evolucionar a síndrome compartimental agudo, y viceversa.
Etiología
El SCCE suele deberse a microtraumatismos repetitivos en deportes de impacto, como atletismo, esquí o fútbol. El dolor se atribuye a la isquemia mioneural, aunque su causa exacta sigue en debate.
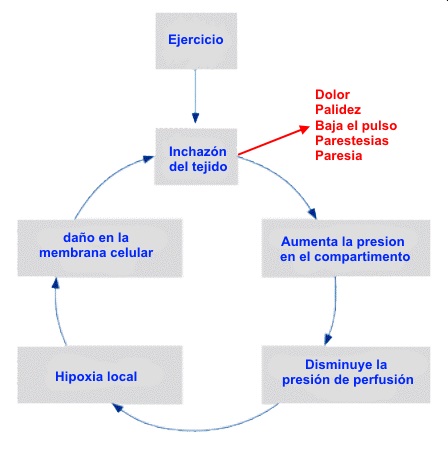
Se han propuesto múltiples mecanismos: espasmo arterial, obstrucción capilar o venosa, hipertrofia muscular, rigidez fascial y daño mecánico con liberación de iones osmóticamente activos. Sin embargo, ningún modelo ha sido universalmente aceptado.
Epidemiología
Afecta sobre todo a hombres jóvenes y activos (20-30 años), aunque las mujeres podrían tener mayor predisposición por menor masa muscular y fascia más rígida.
Es frecuente en corredores, militares y deportistas de resistencia. Afecta sobre todo los compartimentos de la pierna, en especial el anterior, y en más del 80% de los casos es bilateral.
Pronóstico
La cirugía suele tener buenos resultados, con tasas de éxito superiores al 85% en el compartimento anterior. En el compartimento posterior profundo, el éxito es menor (~70%).
Las complicaciones postoperatorias son poco frecuentes (11-13%) e incluyen sangrado, infección o dolor persistente, a menudo por descompresión incompleta o cicatrización hipertrófica.
Historia Clínica
El síndrome compartimental crónico de esfuerzo (SCCE) afecta principalmente a atletas competitivos o recreativos. Se caracteriza por:
- Dolor, opresión o calambres en el compartimento afectado durante el ejercicio.
- Sensación de ardor, debilidad o pérdida de control de la extremidad.
- Parestesias o disestesias en la zona inervada correspondiente.
Presentación típica
El dolor aparece de forma predecible tras cierto tiempo, distancia o intensidad de ejercicio (similar a una claudicación). Por ejemplo, muchos corredores experimentan dolor reproducible a los 15 minutos de carrera.
Los síntomas desaparecen con el reposo y no suelen interferir con las actividades diarias normales.
Localización más frecuente
- Piernas: compartimentos anterior y lateral (los más comunes).
- Casos menos frecuentes: compartimento posterior profundo, muslos, antebrazos, glúteos, pies y manos.
El SCCE es bilateral en más del 80% de los casos.

Otros hallazgos clínicos
- Sensación de plenitud que empeora con el ejercicio.
- Dolor al estiramiento pasivo o contracción activa durante los síntomas.
- Presencia de hernias musculares visibles sobre el compartimento afectado.
- Ausencia de edema, cambios de color o temperatura.
Exploración Física
Habitualmente es normal si el paciente no ha hecho ejercicio reciente. Puede observarse musculatura tensa o firme a la palpación en el compartimento afectado.
Exploración muscular
- Compartimento anterior: debilidad en dorsiflexión y pérdida de sensibilidad en el primer dedo (n. peroneo profundo).
- Compartimento lateral: debilidad en eversión y pérdida de sensibilidad en dorso del pie y espinilla (n. peroneo superficial).
- Compartimento posterior profundo: debilidad en músculos del pie y pérdida de sensibilidad en el arco plantar (n. tibial).
Hernias musculares están presentes en el 20–60% de los casos.
Pulsos y evaluación vascular
Los pulsos distales deben ser normales. Si hay disminución, se debe considerar una causa arterial (como atrapamiento de la arteria poplítea).
Evaluación neurológica
El examen neurológico debe ser normal. Si hay alteraciones, debe sospecharse una patología neurológica primaria.
Diagnóstico diferencial
- SCCE: no hay dolor en la espina tibial medial ni edema focal.
- Estrés tibial medial: hay dolorimiento en la espina tibial medial posterior.
- Fractura por estrés: dolor focal con edema suprayacente.

Consideraciones Diagnósticas
El diagnóstico del síndrome compartimental crónico de esfuerzo (SCCE) requiere una evaluación clínica completa. Un error diagnóstico puede llevar a intervenciones innecesarias como fasciotomía o fasciectomía, con posibles complicaciones.
Es fundamental diferenciar el SCCE de otras causas de dolor en extremidades inferiores, ya que existen muchas condiciones que se superponen clínicamente, como:
- Periostitis tibial (síndrome de estrés tibial medial o lateral)
- Fractura por estrés del peroné
- Infecciones óseas o de tejidos blandos
- Claudicación vascular o síndromes de atrapamiento arterial
Diagnóstico Diferencial
| Entidad | Características clínicas | Diferencias clave |
|---|---|---|
| Trombosis venosa profunda (TVP) | Dolor, hinchazón, calor, posible fiebre | No se relaciona con el ejercicio, diagnóstico por ecografía Doppler y dímero D |
| Miopatía por hipotiroidismo | Debilidad muscular proximal, fatiga, síntomas sistémicos | TSH elevada, no dependiente de esfuerzo físico |
| Radiculopatía lumbosacra | Dolor irradiado, parestesias, déficit motor | Signos neurológicos, pruebas positivas (Lasegue), imagen lumbar anormal |
| Síndrome de estrés tibial medial | Dolor difuso en la tibia, sensible a la palpación | No hay hipertensión compartimental, responde a reposo prolongado |
| Fractura por estrés | Dolor focal y persistente, empeora progresivamente | Visible en gammagrafía o resonancia, dolor localizado |
| Periostitis | Dolor óseo con inflamación del periostio | No se reproduce por presión compartimental |
| Síndromes de atrapamiento vascular | Claudicación inducida por ejercicio, palidez, frialdad | Déficit de pulsos, confirmación con pruebas vasculares |
| Estenosis espinal | Dolor en miembros inferiores al caminar, mejora en reposo | Confirmación con RM, no hay presión compartimental elevada |
| Tenosinovitis o miopatías inflamatorias | Dolor e inflamación tendinosa, debilidad | Signos inflamatorios sistémicos, pruebas inmunológicas alteradas |
| Tumores óseos o de partes blandas | Dolor progresivo, nocturno, masa palpable | Visible en imagen, sin relación con ejercicio |
Diagnóstico
El SCCE es un diagnóstico clínico, muchas veces de exclusión. Se basa en la historia clínica, los hallazgos exploratorios y la descartación de otras causas mediante pruebas complementarias.
El estándar de oro es la medición directa de la presión compartimental antes y después del ejercicio. Valores persistentemente elevados apoyan el diagnóstico.
Ni los análisis de sangre ni las pruebas de imagen son diagnósticas por sí solas, pero pueden ser útiles para descartar otras condiciones.
Estudios Complementarios
Análisis de sangre y orina
Estos análisis ayudan a descartar otras patologías en pacientes con dolor en extremidades inferiores:
- CK y mioglobina sérica: miopatía o rabdomiólisis.
- Orina y mioglobina urinaria: rabdomiólisis.
- Dímero D: trombosis venosa profunda.
- Hemograma: infección u osteomielitis.
- Panel metabólico: alteraciones hidroelectrolíticas, acidosis, hipercalcemia.
- TSH: miopatía por hipotiroidismo.
- VSG: procesos inflamatorios o infecciosos.
Estudios de imagen
Ayudan a descartar trastornos estructurales o vasculares asociados:
- Radiografías: descartan fracturas por estrés o estenosis espinal.
- Gammagrafía ósea: útil para periostitis, fracturas por estrés o tumores.
- Ecografía Doppler: evalúa flujo sanguíneo y descarta hematomas o TVP.
- TC y resonancia magnética: descartan causas neuromusculares o compresivas.
- SPECT con talio: detecta isquemia reversible en compartimentos afectados (requiere más estudios).
Prueba de presión compartimental
Es el método diagnóstico de referencia. Consiste en insertar una aguja o catéter en el compartimento afectado y medir la presión antes y después del ejercicio.
La prueba debe realizarse en condiciones estériles, controlando posición y profundidad de la aguja. Los compartimentos anteriores y laterales son accesibles; el posterior profundo es más difícil de evaluar.
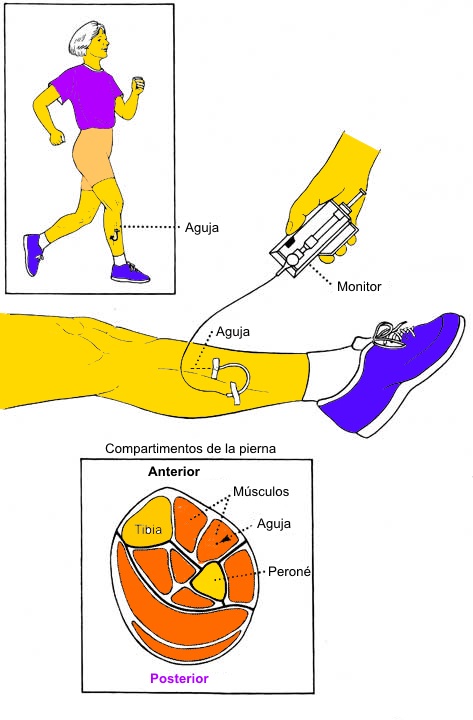
El protocolo estándar incluye:
- Medición en reposo
- Ejercicio hasta reproducir los síntomas
- Medición a 1 y 5 minutos post-ejercicio
Criterios diagnósticos de Pedowitz: uno o más de los siguientes valores sugieren SCCE:
- Presión en reposo ≥ 15 mm Hg
- Presión 1 minuto post-ejercicio ≥ 30 mm Hg
- Presión 5 minutos post-ejercicio ≥ 20 mm Hg
A mayor número de criterios cumplidos, mayor fiabilidad diagnóstica.
Electromiografía
La EMG no es útil para confirmar SCCE, pero puede ayudar a excluir neuropatías periféricas o atrapamientos nerviosos. En estudios pre y post-ejercicio, se ha observado una ligera disminución en la amplitud de los potenciales en pacientes con SCCE.
Conclusión
El SCCE requiere un enfoque multidisciplinar (traumatología, medicina deportiva, radiología) para evitar sobretratamientos. La clínica guiada por mediciones objetivas de presión es la piedra angular, reservando la cirugía solo para casos confirmados y refractarios a manejo conservador.
Tratamiento
Tratamiento conservador
El tratamiento conservador del síndrome compartimental crónico del ejercicio suele ser poco exitoso, ya que los síntomas generalmente reaparecen al retomar la actividad física. Sin embargo, puede intentarse inicialmente antes de considerar la cirugía.
Incluye:
- Reducción de la actividad o carga en el compartimento afectado
- Reanudación progresiva del ejercicio según tolerancia
- Ejercicios acuáticos como correr en el agua
- Masoterapia y estiramientos
- Cambio de calzado y uso de AINEs
- Evitar férulas, yesos o compresión
Terapia prequirúrgica
En pacientes seleccionados, puede aplicarse una estrategia prequirúrgica para reducir síntomas y mejorar condiciones musculares antes de la cirugía. Incluye:
- Disminución temporal de actividad
- Entrenamiento cruzado (bicicleta, natación, etc.)
- Estiramientos musculares antes del ejercicio
- Reposo relativo y antiinflamatorios
Tratamiento quirúrgico
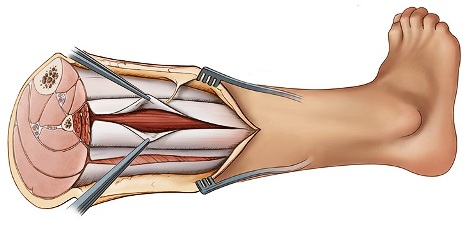
La fasciotomía es el tratamiento de elección cuando el manejo conservador falla. Tiene mejor pronóstico en compartimentos anteriores que en los posteriores profundos, cuya rehabilitación también es más prolongada.
Existen diversas técnicas quirúrgicas. Algunas minimizan la incisión y permiten una mejor recuperación, como la fasciotomía asistida por endoscopia. En muchos casos, no es necesaria la liberación de todos los compartimentos. Un estudio de Schepsis et al mostró resultados similares entre fasciotomía de un compartimento y de dos.
La recurrencia tras fasciotomía es poco frecuente. Si persisten los síntomas, debe reevaluarse el diagnóstico y repetir las mediciones de presión. Una segunda intervención, mediante fasciectomía, suele ser efectiva en los casos confirmados.
Terapia posquirúrgica
El enfoque posquirúrgico depende de la técnica utilizada, pero suele incluir movilización temprana para evitar adherencias. Se recomienda:
- Soporte de peso progresivo
- Ejercicios de rango de movimiento desde fases iniciales
- Caminar precozmente, según tolerancia
- Bicicleta estática y natación tras cicatrización de heridas
- Ejercicios isocinéticos a las 3–4 semanas
- Carrera entre 3–6 semanas, según evolución
- Retorno completo a la actividad entre 6–12 semanas
Fisioterapia
La fisioterapia por sí sola rara vez soluciona el síndrome compartimental crónico del ejercicio, aunque puede ayudar a aliviar síntomas o como complemento postoperatorio.
Medicamentos
Los analgésicos tienen un papel limitado. Pueden utilizarse para alivio sintomático, pero no modifican la evolución del síndrome.
Resumen de Tratamientos
| Opción terapéutica | Aplicación | Utilidad | Limitaciones |
|---|---|---|---|
| Tratamiento conservador | Reposo, modificación de actividad, ejercicios acuáticos, estiramientos | Inicial, útil en casos leves o no quirúrgicos | Recaída frecuente al retomar actividad física |
| Terapia prequirúrgica | Ejercicio cruzado, control de carga, AINEs, calzado adecuado | Mejora tolerancia o prepara para cirugía | Poca evidencia científica sólida |
| Fasciotomía | Liberación quirúrgica del compartimento afectado | Alta tasa de éxito en compartimento anterior | Menor respuesta en compartimento posterior profundo |
| Fisioterapia posquirúrgica | Movilización temprana, fortalecimiento, ejercicios acuáticos | Previene adherencias y mejora recuperación funcional | Depende de la técnica quirúrgica y adherencia al plan |
| Medicamentos | Analgésicos y AINEs según dolor | Alivio sintomático temporal | No modifican el curso del síndrome |
Criterios Diagnósticos de Pedowitz
| Criterio | Valor |
|---|---|
| Presión en reposo (pre-ejercicio) | ≥ 15 mm Hg |
| Presión a 1 minuto post-ejercicio | ≥ 30 mm Hg |
| Presión a 5 minutos post-ejercicio | ≥ 20 mm Hg |
Se considera diagnóstico de SCCE si se cumple uno o más de estos criterios, aunque mientras mayor sea el número de criterios positivos, mayor es la fiabilidad diagnóstica.
🟩 Puntos Clave sobre el SCCE
- Suele afectar a corredores y atletas jóvenes, con dolor reproducible durante el ejercicio y alivio al reposo.
- El compartimento más frecuentemente afectado es el anterior de la pierna.
- La historia clínica y la exploración son fundamentales, pero no suficientes sin pruebas objetivas.
- La medición de la presión intracompartmental es el estándar de oro para confirmar el diagnóstico.
- El tratamiento conservador tiene eficacia limitada; la fasciotomía es curativa en la mayoría de casos bien seleccionados.
- Una rehabilitación postquirúrgica estructurada es clave para el retorno seguro a la actividad física.
Resumen y Conclusiones
El síndrome compartimental crónico de esfuerzo (SCCE) es una causa poco común pero significativa de dolor inducido por el ejercicio, especialmente en atletas jóvenes, corredores, militares y personas físicamente activas. Se caracteriza por dolor, opresión, debilidad o parestesias en un compartimento muscular específico durante el ejercicio, que cede típicamente con el reposo.
Su diagnóstico requiere una cuidadosa evaluación clínica y, en la mayoría de los casos, confirmación mediante pruebas de presión intracompartmental. La historia clínica detallada y la exploración física son fundamentales, pero por sí solas no son suficientes para establecer un diagnóstico definitivo. Se deben excluir otras condiciones musculoesqueléticas, neurológicas o vasculares mediante estudios complementarios como análisis de laboratorio, estudios de imagen y, en algunos casos, electromiografía.
El tratamiento conservador suele tener resultados limitados, siendo la fasciotomía el tratamiento de elección en los casos persistentes y bien documentados. Los resultados quirúrgicos suelen ser favorables, en especial en compartimentos anteriores, pero requieren un adecuado seguimiento postoperatorio con rehabilitación física para optimizar la recuperación funcional y prevenir recurrencias.
El manejo exitoso del SCCE depende de un enfoque multidisciplinar que combine la experiencia clínica, la confirmación diagnóstica precisa y la planificación terapéutica individualizada, ajustada a las necesidades y objetivos del paciente, especialmente en aquellos cuya actividad física es parte esencial de su estilo de vida o carrera profesional.