Tendinitis del subescapular
Anatomía
El músculo subescapular es uno de los músculos del manguito rotador, que contribuye a la rotación interna de la articulación del hombro. Se inserta en la superficie inferior de la escápula, y su vientre se sitúa entre la escápula y las costillas posteriores. Su tendón se inserta en el tubérculo menor del húmero. Su tendón se une a la cabeza del húmero entre la tuberosidad menor y la corredera bicipital. El tendón del músculo subescapular es difícil de visualizar debido a que pasa a través del cuerpo de atrás hacia delante.
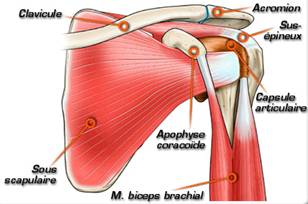
Este músculo ayuda a abrir frascos, abrazar a alguien, levantar cosas, aplaudir, lanzar una pelota, y completar el golpe de derecha durante el acto de servir en el tenis.
El subescapular es con mucho el más fuerte de los cuatro músculos rotadores del manguito. Si un paciente tiene una lesión en el hombro, hay un 70 a 85 por ciento de probabilidad de que sea el tendón del subescapular. En las personas menores de 40 años, es la estructura más lesionada en el hombro. Sin embargo, la tendinitis subescapular es la lesión en el hombro que más probablemente no se diagnostique por el profesional sanitario. Antes de entender la forma de evaluar este problema, es la lesión en el hombro más desconcertante imaginable. Una razón probable de esta confusión es que el subescapular es un músculo fuerte que, a menos que esté gravemente lesionado, no da pruebas positivas durante las exploraciones más comúnmente utilizadas para localizar esta lesión.
Causas
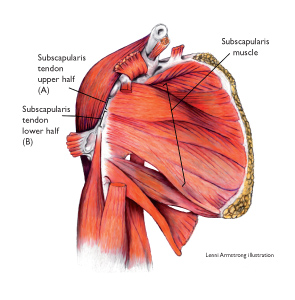
Cuando se lesiona el tendón subescapular (A y B, de la figura anterior), algunas de sus fibras son distendidas y desgarradas. Esta lesión ocurre generalmente en la unión tenoperiosteal (el punto de unión del tendón al hueso). Las fibras en el vientre muscular rara vez se rompen. La tendinitis subescapular puede ocurrir de forma aguda con una acción vigorosa antes de que el músculo esté caliente y listo. Con un buen calentamiento, la unidad músculo-tendinosa es más flexible y se puede absorber con más facilidad el estrés. Una actividad exagerada después de un período de inactividad hace que una persona sea más vulnerable a esta lesión. Levantar algo pesado, tirar una piedra en el medio del lago con toda la fuerza, o simplemente llegar a la parte trasera del coche para levantar una bolsa pesada y tirar de ella. Cualquiera de estas puede causar una lesión subescapular.
Entre los factores predisponentes para la lesión del subescapular cabe citar:
Factores predisponentes
- Uso excesivo por movimientos repetitivos, es decir hombro de lanzador y de nadador
- Desequilibrio muscular de los músculos del manguito rotador
- Escasa estabilidad escapular y control de la rotación de la articulación del hombro
- Deficiente control postural
- Síntomas secundarios a otra condición, es decir, la artritis y la gota
- Espolones óseos en la articulación del hombro
- Lesiones previas en el hombro
Síntomas y signos
Las lesiones del subescapular pueden aparecer lentamente en el tiempo o de forma aguda si hay un accidente evidente. Cuando aparece poco a poco, el paciente nota que levantar el brazo por encima de los hombros o ponerse una camisa le provoca dolor. O, después de jugar al tenis durante un tiempo, el saque le produce dolor en el hombro o en la parte posterior y superior del brazo. Si la lesión llega a ser realmente grave, incluso abrir un frasco o una puerta va a ser doloroso. Lanzar una pelota también puede provocar esta lesión. Muchos lanzadores de béisbol sufren esta lesión. El uso excesivo es un factor importante, y a menudo es difícil saber cuál es la causa exacta, porque el dolor no se siente a menudo hasta varios días después de que se produce la distensión.
El dolor de esta lesión se puede sentir en cualquier parte de la zona superior del brazo y con frecuencia no se siente donde se encuentra la inserción del tendón. El dolor puede ser referido hacia abajo hasta la muñeca, si la lesión es grave. A pesar de que la unión tenoperiosteal es el sitio de la mayoría de las lesiones del músculo subescapular, el dolor se siente generalmente en la parte posterior del brazo en el área del músculo tríceps. Cuando el desgarro es en el músculo, lo cual es raro, se siente dolor en el omóplato.
Cicatriz tisular y dolor crónico
Esta lesión puede hacerse crónica, en función del uso y la cantidad de esfuerzo realizado. Cada nuevo esfuerzo crea un pequeño desgarro que se cura con tejido cicatrizal adherente. El tejido cicatrizal se rompe de nuevo con cada nueva actividad estresante. Este ciclo puede ocurrir cientos de veces en unos pocos meses, provocando la creación de una cicatriz densa y enmarañada que es dolorosa y débil. Después de un tiempo, el músculo que trabaja de manera ineficiente se debilita. Esta lesión puede pasar desapercibida porque en general el músculo subescapular es bastante fuerte.
Esta lesión, frecuentemente acompaña a una luxación de hombro y es a menudo la causa de dolor crónico durante meses, después que ha ocurrido la luxación. Cuando se produce la luxación, el subescapular y / o el tendón del infraespinoso están sobrecargados y desgarrados, causando inflamación y dolor, debilitando aún más el tendón y son más propensos a nuevas luxaciones.
Exploración física
La precisa diferenciación de las diferentes lesiones del manguito de los rotadores es muy importante para administrar un tratamiento eficaz. El término de uso frecuente "lesión del manguito rotador", no es útil para localizar la ubicación exacta de la lesión para que el tratamiento pueda ser aplicado a las fibras afectadas.
El músculo subescapular se inserta en la tuberosidad menor, justo medial al tendón de la porción larga del bíceps.
El tendón de la porción larga del bíceps y la tuberosidad menor se pueden palpar fácilmente.
El bíceps se encuentra justo debajo del surco entre la (pars acromialis) en la parte central y la parte anterior (pars clavicularis) del deltoides. Este surco puede hacerse visible si se le pide al paciente que abduzca el brazo contra resistencia.
El pulgar palpante se coloca en el surco, el brazo se pone en una posición neutra a lo largo del cuerpo, el codo flexionado a 90°. Mediante la ejecución de pequeños movimientos de rotación del brazo, el borde agudo (lateral) de la tuberosidad menor se puede sentir contra el pulgar.
El tendón subescapular es difícil de palpar ya que está cubierto en parte por la parte anterior del músculo deltoides.
Tiene una inserción amplia de 3 a 4 cm.
En la realización de las pruebas de evaluación, hay que tratar de ignorar exactamente dónde siente dolor el paciente ya que en las pruebas para esta lesión, el paciente suele sentir dolor en lugares extraños, como en la parte posterior del brazo, en el brazo, en la parte posterior del músculo deltoides, o en ocasiones muy por debajo de la escápula. El tendón del subescapular tiene una inserción ancha y plana, más o menos de 2'5 centímetros de ancho. Por lo general, se lesiona en uno de los dos sitios en la unión periosteal, bien en la mitad superior o en la mitad inferior del tendón (A o B, ilustración superior).
Rotación interna resistida:
Cuando es dolorosa, el tendón afecto es el subescapular.
Con ambos codos apoyados en las costillas y con los brazos flexionados 90º, el paciente empuja las manos hacia el interior contra resistencia. El dolor indica tendinitis del subescapular.
Una prueba complementaria es la prueba de Gerber: se explora el músculo subescapular, se realiza la separación de la mano desde la columna lumbar contra resistencia.
 |
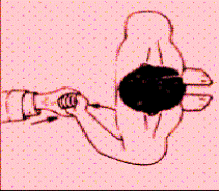 |
| Rotación interna resistida | Prueba de Gerber |
Indicadores clínicos y pruebas de exploración
La prueba más importante para esta lesión es el dolor que se siente en la rotación medial contra resistencia (prueba 1). Esta prueba se llama el "indicador mayor" porque da la información más importante que se está buscando. Las pruebas pasivas que siguen se llaman "indicadores auxiliares" porque dan la información adicional que ayuda a localizar exactamente en la parte del tendón donde se ha producido la lesión.
Si se lesiona la mitad superior del tendón, habrá también dolor en una prueba adicional - la elevación pasiva del brazo (prueba 2). En esta prueba se comprime la parte superior del tendón entre la cabeza del húmero y el acromion.
Si hay dolor en la aducción horizontal pasiva del brazo (prueba 3), entonces el tendón se lesiona en la parte inferior. En esta prueba se comprime la parte inferior del tendón entre la cabeza del húmero y la apófisis coracoides. Si ambas pruebas pasivas provocan dolor, es que se lesionan las dos mitades del tendón.
Recuerde que la prueba principal de esta lesión es la rotación interna o medial contra resistencia (prueba 1). Las pruebas secundarias o auxiliares, números 2 y 3, se realizan de forma pasiva por el terapeuta e indican de manera precisa qué parte del tendón está lesionado.
Prueba 1 - Rotación medial contra resistencia
Para hacer la prueba de manera eficiente para la tendinitis subescapular, el brazo del paciente debe fijarse en su cuerpo. Para estabilizar la parte superior del brazo en el cuerpo, se coloca una mano sobre la parte superior del brazo por encima del codo y se presiona la parte superior del brazo del paciente al cuerpo.
Con el brazo doblado hacia el frente en ángulo recto, se coloca la otra mano en el interior de la muñeca del paciente. Ahora, pedimos al paciente que tire de la muñeca hacia el estómago mientras el explorador tira hacia el exterior con la misma fuerza, manteniendo el ángulo de 90 grados con el abdomen. Asegurarse de mantener el brazo pegado al cuerpo para estabilizar el hombro o la prueba no se leerá correctamente.
Si esta prueba no causa dolor, comenzar la prueba desde una posición de estiramiento del tendón por la rotación lateral del brazo a 135 grados (prueba 1A) y luego a 180 grados (prueba 1B).
Desde esta posición de partida, que el paciente tire hacia el abdomen. Cada variación de la prueba estira el músculo un poco más y progresivamente pone más tensión en el tendón. Es importante tener en mente este principio mientras se testean todas las lesiones del tendón.
 |
 |
 |
| prueba 1 – Indicador mayor | prueba 1A – Indicador Auxiliar, 135º | prueba 1B – Indicador Auxiliar, 180º |
Prueba 2 - Elevación Pasiva
En primer lugar, decirle al paciente: "Levante el brazo por encima de su cabeza." Se le pide que haga esto por sí mismo para hacerse una idea de la magnitud de la lesión. Si el paciente tiene grandes dificultades para levantar el brazo, se sabrá que tiene que ir con mucho cuidado a medida que realice la siguiente prueba.
Ahora colocar una mano sobre el codo y la otra mano en la parte posterior del mismo hombro para estabilizar la articulación (prueba 2).
Se empuja el brazo hacia atrás en diagonal hasta llegar al punto final de la amplitud de movimiento. Si todavía no se siente dolor, dar un tirón leve al brazo en la misma dirección. Este tirón provoca un estrés en la estructura dañada y se hace siempre al final de la gama de movimiento. El paciente debe estar totalmente relajado mientras se le practica la prueba pasiva del brazo.
Prueba 3 - Aducción Horizontal Pasiva
De pie al lado del paciente, colocar una mano sobre el codo y levantar el brazo para que se cruce por delante del cuerpo del paciente. Ahora ponga la otra mano sobre el omóplato del paciente para hacer oposición (véanse las pruebas 3 y 3A).
Por ejemplo, si la mano derecha está en el codo derecho del paciente, colocar la mano izquierda sobre su hombro izquierdo. Las manos del explorador ahora deben ser paralelas entre sí. Apretar las dos manos a la vez para comprimir el tendón.
En esta prueba se comprime la parte inferior del tendón del subescapular contra la apófisis coracoides.
 |
 |
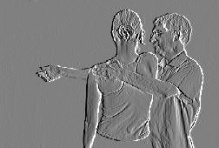 |
| prueba 2 – Elevación pasiva | prueba 3 – Vista desde el frente | prueba 3A – Vista desde atrás |
Tratamiento conservador:
1. Friccion y masaje
Si la distensión subescapular es leve, una o dos semanas de descanso a menudo eliminarán esta lesión. Desafortunadamente, la mayoría de las lesiones del hombro están sometidas a roturas repetidas y pobre formación de tejido cicatricial, por lo que se necesita tratamiento.
La terapia con masaje tradicional por sí sola no suele ser un tratamiento efectivo para las lesiones del tendón subescapular. A menudo hay tejido cicatricial muy duro que debe ser eliminado. Sin embargo, el masaje es útil como complemento a la fricción y el tratamiento con ejercicios.
La terapia de fricción, o masaje de fricción transversal, es una forma muy precisa de masaje desarrollada por el Dr. James Cyriax. Es muy eficaz en el tratamiento de la mayoría de las lesiones de los músculos, los tendones y los ligamentos. Es ineficaz, sin embargo, cuando la estructura se localiza profundamente en el cuerpo y no se puede llegar fácilmente con el dedo.
La terapia de fricción se realiza sin aceites o cremas. Uno o varios dedos se colocan en la piel en el punto exacto de la lesión. Se aplica presión en una o dos direcciones al mismo tiempo que se practica una acción constante hacia atrás y hacia adelante a través de la estructura dolorosa, durante entre cinco y quince minutos. Este enfoque es algo incómodo al principio, pero el malestar disminuye progresivamente a medida que avanza el tratamiento.
Con la terapia de fricción se intenta romper el tejido cicatricial que impide la cicatrización adecuada dentro de músculos, tendones y ligamentos. También intenta despegar las adherencias del ligamento al hueso y permitir que se produzca la cicatrización normal. La fricción también aumenta la circulación sanguínea en zonas que normalmente tienen poco suministro sanguíneo, mediante un leve traumatismo controlado en los tendones y ligamentos. Por lo general, es mejor realizar la fricción en una sola dirección, permitiendo así descansar entre pasadas.
El tratamiento es ligeramente incómodo, pero no doloroso si se hace correctamente. Con una lesión relativamente reciente, el tratamiento suele mostrar progreso en tres a cuatro semanas. En casos crónicos, puede extenderse de dos a tres meses. Debe administrarse dos veces por semana y combinarse con masaje y ejercicios.
Comenzar el tratamiento con 10 a 12 minutos de fricción, dando un breve descanso tras cinco o seis minutos. Comenzar con presión ligera y aumentarla progresivamente hasta que la zona esté hiperémica y algo adormecida. Observar la expresión del paciente y adaptar la presión según tolerancia. Si la fricción es excesiva, el paciente podría no querer continuar el tratamiento.
Después de la fricción, realizar masaje en brazo y hombro. Si se tiene experiencia, puede trabajarse el subescapular deslizando los dedos bajo la escápula. También es útil masajear la espalda superior y el cuello para mejorar la circulación.
Fricción: ubicación y técnica
Colocar la palma del paciente en el muslo, en posición supina. Con el pulgar, localizar la apófisis coracoides en la parte delantera del hombro. Mover unos 13 mm lateralmente en la superficie medial del húmero (justo enfrente del mismo) y medial a la corredera bicipital.
La fricción se hace verticalmente (cabeza a pies), ya que el tendón se inserta de manera horizontal. Aplicar presión de fricción hacia arriba y relajar al bajar. Acentuar la fricción en la mitad superior o inferior del tendón según palpación y evaluación. Realizar entre 5 y 10 minutos, haciendo descansos si es necesario. Masajear el brazo entre sesiones y volver a la fricción.
El tratamiento puede durar de tres semanas a tres meses, dependiendo de la gravedad y duración de la lesión.
 |
 |
Fricción 1 |
Fricción 1A |
Recuerde que se deben colocar los dedos sobre la estructura dañada y luego mover la muñeca entera, no solo los dedos. Si se realiza la fricción únicamente con los músculos de los dedos, quien necesitará fisioterapia será el terapeuta.
2. Fisioterapia
Si se hace constantemente, estos ejercicios son muy eficaces. El estiramiento reorganiza las fibras de tejido cicatricial para que curen correctamente, y los ejercicios de potenciación fortalecen los tendones. El procedimiento debe realizarse diariamente durante seis a ocho semanas para que sea eficaz. Si el paciente no es constante, puede recomendarse solo fortalecimiento.
El programa consta de cinco pasos: calentamiento, estiramiento, ejercicio, estiramiento e hielo.
-
Calentar el tendón haciendo círculos con el brazo durante tres o cuatro minutos. De pie, con el brazo ligeramente al frente, realizar grandes círculos lentos delante del cuerpo, también mediante ejercicios de péndulo.
Péndulo circular -
Estiramiento: Realizar cinco estiramientos de 30 segundos cada uno. Acostarse en una cama con el brazo lesionado hacia el borde. Mantener el brazo pegado al cuerpo y el codo a 90°. Sostener 1–2 kg de peso y descender el antebrazo hacia el suelo hasta sentir un estiramiento leve (sin dolor). Repetir cinco veces.

Estiramiento -
Ejercicio de potenciación: Simula la rotación medial contra resistencia. En decúbito supino, con el antebrazo en posición vertical sosteniendo peso adecuado (Ejercicio 1). Luego, bajar el brazo a la posición de estiramiento (Ejercicio 1A). Repetir subida y bajada del brazo en 3 series de 10 repeticiones. Si causa dolor al extender, realizar rotación lateral sin molestias.


Ejercicio 1 - Imitando la rotación medial resistida Ejercicio 1A - Posición de estiramiento
Para que este programa de ejercicios sea eficaz, sólo el tercer set de 10 debería causar algo de estrés o de cansancio. Esto cuestiona la estructura del tendón y hace que se fortalezca. Comenzar con 0,5 a 1,5 kilos. Si no hay tensión y no se cansa, es que no se está utilizando suficiente peso. Intentarlo de nuevo al día siguiente con un poco más. Si se siente fatiga o molestia durante las primeras 10 o 20 repeticiones, se está utilizando demasiado peso. Detener y comenzar al día siguiente con menos peso.
Durante la segunda semana, aumentar el peso a una cantidad que ocasione un estrés leve (generalmente 0,5 a 1 kilo más) en las últimas 10 repeticiones. Si el peso original sigue causando cierta fatiga, permanecer en ese nivel. Al principio de cada nueva semana, aumentar el peso de nuevo. Hacer esto cada semana durante seis a ocho semanas.
-
Estiramientos: cinco veces durante 30 segundos cada uno, exactamente como en el número 2.
-
Aplicar hielo o calor a la zona afectada durante cinco a 10 minutos.
Este programa debe hacerse cada día, siete días a la semana, o no será eficaz. Por lo general se realiza una vez al día al principio, pero se debe hacer dos veces al día después de aproximadamente dos semanas. Algunas personas pueden experimentar una ligera molestia que dura unas horas. Este malestar es aceptable a menos que persista durante varios días. Si el dolor continúa, suspender el programa hasta que desaparezca.
Más ejercicios para el subescapular |
|
 |
 |
 |
|
3. Infiltración
Cuando las adherencias del tejido cicatrizal son demasiado importantes, o cuando la lesión es de muchos años de evolución, la fisioterapia manual puede no ser eficaz. En estos casos, una o dos inyecciones de corticosteroides realizadas por un médico muy calificado a menudo son efectivas en una o dos semanas. Este tratamiento debe ser seguido por varias semanas de ejercicios de rehabilitación tal como se describió anteriormente.
Para contrarrestar el efecto de debilitamiento de los corticoides, pueden realizarse infiltraciones de sustancias proliferantes (proloterapia) por un médico calificado. Los proliferantes son irritantes controlados que refuerzan el tendón y también pueden contraer un tendón distendido como resultado de tejido cicatricial estirado o de luxaciones múltiples.
Técnica de la infiltración
- Un máximo de tres infiltraciones, con un intervalo de dos semanas entre cada una.
- Producto: 10 mg de triamcinolona.
- Aguja fina de 2,5 cm con jeringa de 1 ml llena de triamcinolona acetonida 10 mg/ml.
- Palpación del tendón: colocar el pulgar en la corredera bicipital.
- Insertar la aguja en el centro de la parte afectada (proximal o distal), justo lateral al pulgar palpador, y dirigirla hacia el hueso.
- El tendón tiene pocos milímetros de espesor, por lo que se alcanza el hueso tras pasar la resistencia tendinosa.
- La infiltración se realiza en contacto con el hueso, a lo largo de más de 1,5 cm para cubrir toda la lesión.
Seguimiento
- Descansar durante dos semanas.
- Puede aparecer dolor post-infiltración durante 24 horas.
- Evaluación del resultado a las dos semanas.
Tratamiento quirúrgico de la tendinitis del subescapular
La decisión de tratar quirúrgicamente la tendinitis del subescapular (o tendinopatía) depende de varios factores, como la respuesta al tratamiento conservador, la presencia de complicaciones asociadas y las características individuales del paciente. Aquí se explican las indicaciones clave:
1. Fracaso del tratamiento conservador (indicación principal)
Se considera cirugía cuando no hay mejoría después de 3 a 6 meses de tratamiento no quirúrgico, que incluye:
- Fisioterapia especializada (fortalecimiento del manguito rotador y movilidad escapular).
- Antiinflamatorios no esteroideos (AINEs).
- Infiltraciones con corticoides (limitadas a 1-2 por año para evitar daño tendinoso).
- Reposo relativo y modificación de actividades.
2. Presencia de rotura tendinosa
Se indica intervención quirúrgica si existen roturas completas o parciales gruesas (>50% del espesor del tendón) confirmadas por resonancia magnética (RM) o ecografía, especialmente en:
- Pacientes jóvenes (<60 años) con alta demanda funcional (deportistas, trabajadores manuales).
- Pacientes con dolor incapacitante y pérdida de fuerza en rotación interna (ejemplo: prueba positiva del belly-press o lift-off test).
3. Complicaciones asociadas
- Calcificaciones persistentes: Depósitos de calcio que no responden a ondas de choque o aspiración.
- Patología del bíceps: Lesiones en la porción larga del bíceps (SLAP, inestabilidad) que requieren tenotomía o tenodesis.
- Pinzamiento subacromial severo: Que cause roce mecánico contra el tendón subescapular.
- Rigidez articular: Capsulitis adhesiva ("hombro congelado") que limita la movilidad.
4. Hallazgos específicos en estudios de imagen
- RM que muestre degeneración avanzada (tendinosis) o roturas con retracción del tendón.
- Artropatía glenohumeral incipiente por inflamación crónica.
Enfoque quirúrgico
La cirugía puede realizarse mediante artroscopia de hombro (mínimamente invasiva) o cirugía abierta, dependiendo de la complejidad de la lesión:
- Artroscopia de hombro:
- Desbridamiento: Limpieza del tejido degenerado.
- Reparación del tendón: Sutura de roturas con anclajes óseos.
- Tenodesis/tenotomía del bíceps: Si está afectado.
- Descompresión subacromial: Si hay pinzamiento.
- Cirugía abierta: Para roturas masivas o anatomía compleja.
Postoperatorio y rehabilitación
Tras la cirugía, el brazo suele inmovilizarse en un cabestrillo o férula durante 4 a 6 semanas, dependiendo del protocolo y la reparación realizada. La rehabilitación es progresiva y se divide en fases:
- Fase inicial (0-6 semanas): Inmovilización con ejercicios pasivos supervisados.
- Fase intermedia (6-12 semanas): Introducción de ejercicios activos sin resistencia.
- Fase avanzada (12-20 semanas): Fortalecimiento progresivo, especialmente del subescapular y manguito rotador.
- Fase final (>20 semanas): Retorno funcional completo, incluyendo actividades deportivas si procede.
Contraindicaciones quirúrgicas
- Edad avanzada con baja demanda funcional.
- Enfermedades crónicas no controladas (diabetes, infecciones).
- Artrosis glenohumeral avanzada (en estos casos, podría considerarse prótesis).
Recomendación final
La cirugía es el último recurso tras agotar las opciones conservadoras. La evaluación debe ser realizada por un traumatólogo especializado en hombro, quien considerará:
- Edad, ocupación y expectativas del paciente.
- Severidad de los síntomas (dolor nocturno, pérdida de función).
- Hallazgos en imágenes y examen físico.