Capsulitis adhesiva
Introducción
El hombro es una articulación muy compleja que es crucial para muchas actividades de la vida diaria. La disminución de la movilidad del hombro es un hallazgo clínico grave. Una disminución global del rango de movimiento del hombro se denomina capsulitis adhesiva, en referencia a la adhesión real de la cápsula del hombro a la cabeza del húmero...
Definición de términos
Se han usado muchos términos para describir la limitación de movimiento del hombro...
Términos usados para describir la limitación de la movilidad del hombro
- Hombro congelado
- Capsulitis adhesiva
- Pericapsulitis
- Periartritis
- Bursitis adherente
- Bursitis obliterante
Enfermedades concomitantes
Debe realizarse un examen neurológico completo, incluyendo cuello y extremidades superiores. En pacientes fumadores se recomienda una radiografía de tórax para descartar un tumor de Pancoast, ya que puede irritar el plexo braquial y simular capsulitis adhesiva.
También es importante buscar signos de radiculopatía cervical, enfermedad de Parkinson (frecuente en hombro doloroso), hipertiroidismo y diabetes mellitus (presente en hasta un 25% de los casos de capsulitis adhesiva).
Debe valorarse además la posibilidad de enfermedades reumáticas inflamatorias, infecciosas, metastásicas o sistémicas, mediante una adecuada exploración musculoesquelética y tegumentaria.
Causas
La capsulitis adhesiva sigue siendo mayoritariamente un trastorno idiopático. Aunque se ha propuesto la inflamación crónica como causa de la fibrosis, no existen hallazgos objetivos consistentes que lo confirmen (ausencia de cristales, derrame, síntomas sistémicos o marcadores autoinmunes).
Algunas enfermedades sistémicas se asocian con mayor riesgo de capsulitis adhesiva y deben considerarse en pacientes con restricción del movimiento del hombro (ver Tabla 1).
Entre las condiciones más comunes se encuentran: diabetes mellitus, hipertiroidismo, hipertrigliceridemia, ACV con paresia, lesión del plexo braquial, patología cervical, Parkinson y movimientos repetitivos. También se ha relacionado con afecciones cardíacas, pulmonares o oncológicas.
| Tabla 1. Enfermedades y condiciones asociadas con capsulitis adhesiva secundaria | ||
|---|---|---|
| 🩺 Diabetes mellitus | 🩺 Tuberculosis pulmonar | 🩺 Esclerodermia |
| 🩺 Enfermedad tiroidea | 🩺 Enfermedad pulmonar crónica | 🩺 Postmastectomía |
| 🩺 Trauma | 🩺 Infarto de miocardio | 🩺 Radiculitis cervical |
| 🩺 Artritis Reumatoide | 🩺 ACV / Hemiplejia | 🩺 Inmovilización |
| 🩺 Cáncer de pulmón | 🩺 Enfermedad de Parkinson | 🩺 — |
Fisiopatología
Hallazgos neurológicos, quirúrgicos e histológicos: la fisiopatología del capsulitis adhesiva sigue siendo en gran parte misteriosa...
Epidemiología
Frecuencia: El dolor de hombro es la tercera causa más frecuente de discapacidad musculoesquelética...
Mortalidad/morbilidad: El grado de dolor y la discapacidad causadas por capsulitis adhesiva idiopática es muy variable...
Raza: Ninguna variación racial es descrita en la literatura.
Sexo: La capsulitis adhesiva afecta a las mujeres con más frecuencia que a los hombres...
Edad: La edad media de inicio son 52 años para las mujeres y 55 años para los hombres...
Historia clínica
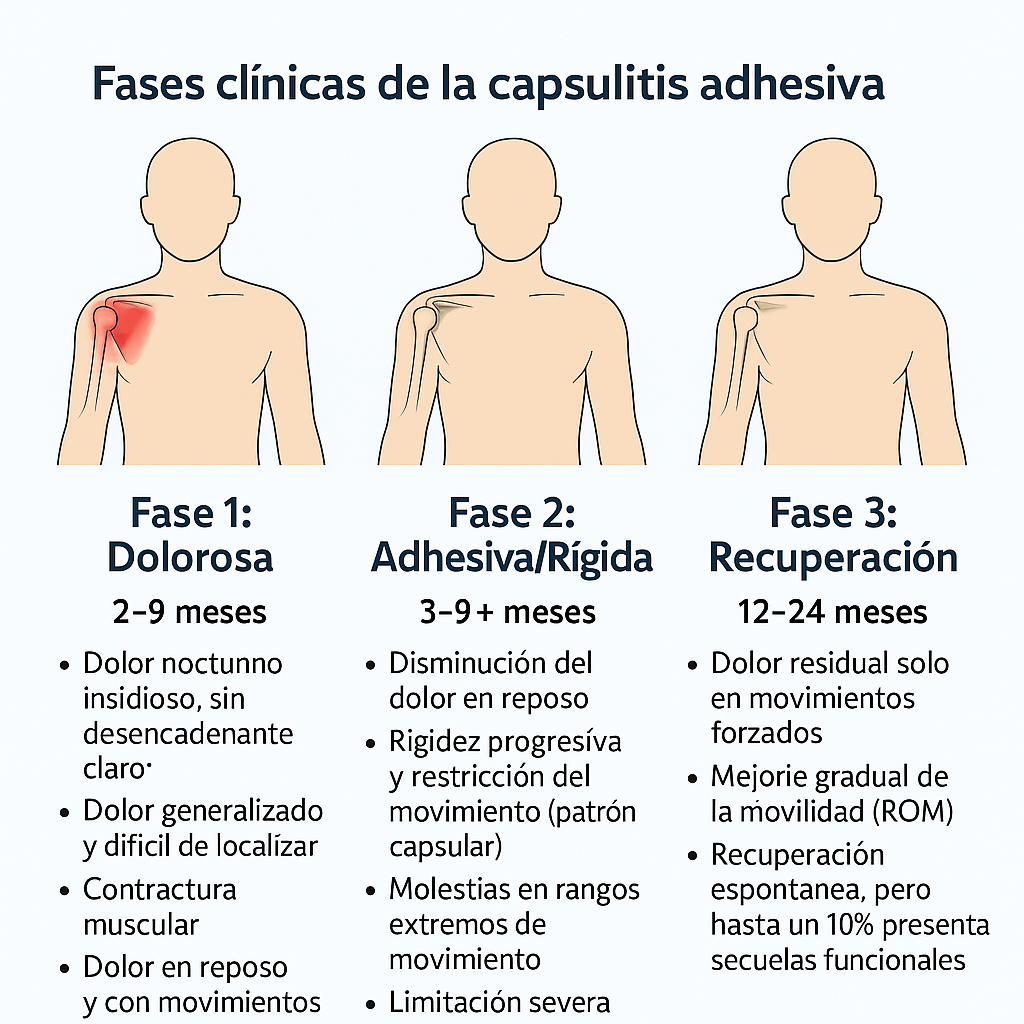
1. Fases clínicas
La evolución natural de la capsulitis adhesiva se divide en tres fases con características distintivas:
| Fase | Duración | Síntomas clave |
|---|---|---|
| Fase 1: Dolorosa | 2–9 meses |
• Dolor nocturno insidioso, sin desencadenante claro. • Dolor generalizado y difícil de localizar. • Contractura muscular. • Dolor en reposo y con movimientos extremos. • Sin restricción significativa de movilidad (dificulta diagnóstico). |
| Fase 2: Adhesiva/Rígida | 3–9+ meses |
• Disminución del dolor en reposo. • Rigidez progresiva y restricción del movimiento (patrón capsular). • Molestias en rangos extremos de movimiento. • Limitación severa en actividades diarias. |
| Fase 3: Recuperación | 12–24 meses |
• Dolor residual solo en movimientos forzados. • Mejoría gradual de la movilidad (ROM). • Recuperación espontánea, pero hasta un 10% presenta secuelas funcionales. |
2. Factores desencadenantes
- Asociados: traumatismos mayores, radiculopatías cervicales, patología del plexo braquial, eventos neurológicos o tendinitis del manguito rotador.
- Más frecuente: en la mayoría de los casos no hay desencadenante evidente.
- Trauma menor: suele acelerar la consulta, pero no es causal. Muchos pacientes ya presentaban síntomas sutiles (dolor nocturno o rigidez) previamente.
3. Características del dolor
- Inicio: progresivo a lo largo de semanas, con predominio nocturno y durante movimientos combinados (abducción + rotación externa; extensión + rotación interna).
- Evolución:
- Fase inicial: dolor constante en reposo.
- Fases 1–2: máxima intensidad, exacerbado por estrés, frío, vibraciones o esfuerzos repetitivos.
- Fase 3: disminuye, persistiendo solo en rangos extremos.
- Duración total: entre 1 y 2 años en el 90% de los casos.
Exploración física
En la fase inicial, el hallazgo principal puede ser dolor al final del rango de movimiento (ROM), especialmente en abducción con rotación externa o extensión con rotación interna. Es difícil diferenciar esta fase de otras patologías como sinovitis o tendinitis aguda. En la fase adhesiva, la contractura capsular se hace evidente.
El patrón típico de limitación progresiva afecta primero a la rotación externa, seguida de abducción, rotación interna y flexión. La extensión y aducción horizontal son las menos comprometidas. Se puede perder hasta el 80% del ROM glenohumeral. En casos severos, se observa inversión del patrón escapulotorácico como mecanismo compensador.
La capsulitis adhesiva puede confundirse con una tendinobursitis calcificada aguda, que se presenta de forma brusca. También puede simular una sinovitis grave o una artritis glenohumeral secundaria a enfermedades inflamatorias, sépticas o tumorales.
Las maniobras clínicas pueden ser positivas por irritación capsular (Neer, Hawkins, Yocum, Yergason, Speed), aunque no indiquen patología subacromial verdadera. El dolor se origina en estructuras intra y extraarticulares como la cápsula, bolsa subacromial, tendones del manguito o del bíceps.
Aunque estas maniobras sean positivas, ante una pérdida significativa de la movilidad pasiva con patrón capsular, debe priorizarse el diagnóstico de capsulitis adhesiva por encima de otros síndromes dolorosos.
La concordancia diagnóstica basada solo en la exploración física es limitada. Un estudio en Países Bajos mostró una concordancia del 60% (coeficiente de Cohen 0,45), mayor para el síndrome capsular (0,63), pero baja para pacientes con dolor severo, crónico o bilateral.
A pesar de ello, el diagnóstico de capsulitis adhesiva sigue basándose en la historia clínica y exploración física, ya que no hay pruebas complementarias con sensibilidad o especificidad suficientes. La pérdida mínima necesaria de ROM varía entre autores: algunos exigen limitación en 2 movimientos, otros en todos los planos.
Diagnóstico
El dolor y la limitación del movimiento del hombro tienen múltiples causas. Es esencial diferenciar entre patologías articulares (como la capsulitis adhesiva) y extraarticulares. La limitación del rango de movimiento pasivo suele indicar una patología articular verdadera. (Tabla 2)
| Tabla 2. Diagnóstico diferencial de la capsulitis adhesiva | ||
|---|---|---|
| 🩺 Ruptura del bíceps | 🩺 Mielomeningocele | 🩺 Tendinopatía del bíceps |
| 🩺 Plexopatía braquial neoplásica | 🩺 Neuritis braquial | 🩺 Enfermedad de Parkinson |
| 🩺 Enfermedad discal cervical | 🩺 Artritis psoriásica | 🩺 Dolor miofascial cervical |
| 🩺 Artritis reumatoide | 🩺 Espondilosis cervical | 🩺 Lesión del manguito rotador |
| 🩺 Esguince cervical | 🩺 Hombro en hemiplejia | 🩺 Síndrome de dolor regional complejo |
| 🩺 Síndrome del desfiladero torácico | 🩺 Osificación heterotópica | 🩺 Plexopatía braquial traumática |
1. Complejidad del diagnóstico del dolor de hombro
Dificultad evaluativa: Síntomas similares entre distintas patologías (dolor, limitación de movimiento), causas y tratamientos superpuestos.
Patologías coexistentes: Múltiples lesiones pueden presentarse simultáneamente en la misma articulación (Tabla 4).
Clave diagnóstica:
- Movimiento pasivo limitado/doloroso: Sugiere patología articular intrínseca (ej. capsulitis adhesiva).
- Movimiento pasivo completo: Apunta a etiología extraarticular (músculos, tendones, bursas).
2. Diagnóstico diferencial
Patologías a diferenciar:
- Articulares: Ruptura del bíceps, tendinopatía del bíceps, enfermedad del manguito rotador, artritis (reumatoide, psoriásica).
- Neurológicas/neuropáticas: Mielomeningocele, plexopatía braquial (neoplásica/traumática), neuritis braquial, síndrome del desfiladero torácico.
- Origen cervical: Enfermedad discal, espondilosis, esguince cervical, dolor miofascial.
- Otras: Enfermedad de Parkinson, síndrome de dolor regional complejo, osificación heterotópica, hemiplejía.
3. Evaluación clínica clave
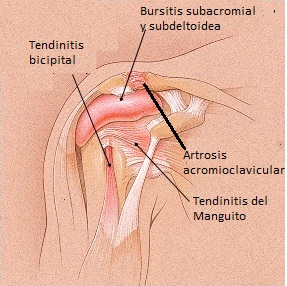
FIGURA 1. Anatomía del hombro en el diagnóstico de hombro doloroso.
Si el paciente es capaz de relajarse y el examinador puede provocar la gama completa del movimiento pasivo, la etiología del dolor es más probable que sea extra-articular. Los problemas prolongados de los tejidos blandos, sin embargo, pueden eventualmente llevar a un rango de movimiento del hombro disminuido debido a la constante protección del hombro por el paciente. Es imprescindible determinar la fuente exacta del dolor de hombro (Figura 1) para poder iniciar un programa de fisioterapia y evitar compromiso del movimiento del hombro (Figura 2). El dolor extra-articular puede ser consecuencia de la tensión o la inflamación de los músculos, tendones o bursas.
El diagnóstico diferencial de los problemas de hombro es variable, pero debemos ser capaces de diferenciar fácilmente algunas de las causas más comunes de dolor y la disminución de la amplitud de movimiento en el hombro. La tendinitis bicipital puede afectar el movimiento activo del hombro, y se diagnostica al provocar dolor mientras se presiona sobre la porción larga del tendón bicipital en el surco bicipital. El tendón bicipital pasa a través de la articulación glenohumeral.
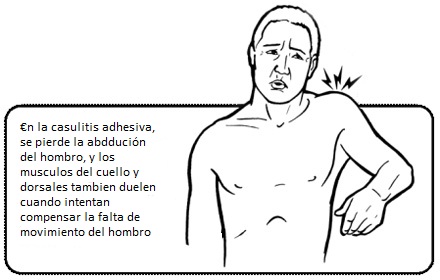
FIGURA 2. Nótese la marcada limitación de la abducción activa en un paciente con capsulitis adhesiva.
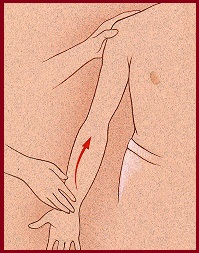
El dolor en la extensión puede ser provocado por las pruebas de Yergason (Figura 3). Se pide al paciente que resista la supinación del antebrazo, mientras que el médico presiona sobre el tendón bicipital en la ranura del húmero. También puede estar presente el dolor con la flexión anterior resistida (prueba de velocidad, Speed's test) (Figura 4).
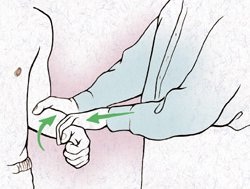
|
|
| FIGURA 3. Prueba de Yergason. Supinación contra resistencia con el antebrazo junto al tronco y el codo en flexión de 90º. | FIGURA 4. Speed's test. Se le indica al paciente que flexione el antebrazo mientras el explorador pone resistencia. |
La tendinitis del manguito rotador es la causa más común de dolor en el hombro y secundariamente provoca disminución de la movilidad del hombro, que se manifiesta con dolor en la abducción activa y pasiva. El dolor suele ser mayor con la rotación interna del hombro que con la rotación externa. La conclusión fundamental es el dolor en el manguito rotador en abducción activa, especialmente entre los 60 y 100 grados de abducción. En última instancia, puede haber un choque y pérdida de movilidad. El dolorimiento se suscita anteriormente sobre la cabeza del húmero cuando el brazo está extendido. La tendinitis calcificada también puede provocar impingement.
4. Estudios diagnósticos
Laboratorio
Asociaciones relevantes:
- Alta incidencia de diabetes (28% en estudios), hipertiroidismo e hipertrigliceridemia en capsulitis adhesiva.
Pruebas recomendadas: TSH, triglicéridos séricos, glucemia en ayunas (especialmente en <45 años o bilateralidad).
Imagen
Radiografía simple:
- Obligatoria para descartar procesos sépticos, metastásicos, calcificaciones o necrosis avascular.
Artrografía glenohumeral:
- Volumen articular reducido (normal: 13 ml; capsulitis: ~5.8 ml).
- Baja sensibilidad (50% de positividad en criterios estrictos) y utilidad terapéutica > diagnóstica.
Gammagrafía ósea (99mTc-MDP):
- Alta sensibilidad (92%) pero baja especificidad; poco valor pronóstico.
Otras técnicas (TC, RM, ecografía):
- Sensibles pero rara vez indicadas; reservadas para descartar patologías concomitantes.
5. Conclusiones críticas
Diagnóstico clínico: La capsulitis adhesiva es principalmente clínica (limitación movimiento pasivo >50% en abducción/rotación externa).
Enfoque práctico:
- Radiografía simple como estudio inicial obligatorio.
- Estudios de laboratorio para detectar comorbilidades metabólicas.
- Técnicas avanzadas (RM, artrografía) solo si hay sospecha de patologías adicionales.
Pronóstico: La evolución no se correlaciona con hallazgos en artrografía o gammagrafía.
Tratamiento
El tratamiento de la capsulitis adhesiva se enfoca en reducir el dolor y mantener la movilidad del hombro. Aunque no existe una terapia única superior a largo plazo, una intervención temprana es fundamental para prevenir formas secundarias. Evitar la inmovilización en pacientes predispuestos es clave.
Se recomienda una movilización precoz suave, evitando ejercicios agresivos. Modalidades como calor y frío pueden ser útiles. Los ejercicios caseros (Codman, "escalada por la pared") son eficaces pero requieren constancia. La analgesia adecuada es esencial para permitir la movilidad progresiva.
Programa de Rehabilitación
Terapia Física
Combinada con corticoides intraarticulares, mejora la función y el ROM más rápidamente. Por sí sola, no ha demostrado superioridad.
Ejercicios Terapéuticos
El estiramiento pasivo articular y la polea han demostrado eficacia. No se ha probado que los ejercicios supervisados sean superiores a los caseros.
Terapia Manual
La movilización pasiva en el extremo del rango puede mejorar ROM más que en zona libre de dolor, especialmente si se inicia pronto.
Modalidades Físicas
El uso de TENS, ultrasonido, láser y magnetoterapia no ha mostrado eficacia significativa. Su aplicación podría ofrecer alivio sintomático temporal.
Terapia Ocupacional
En casos severos, puede ser necesaria para adaptar tareas de la vida diaria. Su eficacia no está bien establecida en la literatura.
Intervención quirúrgica
Las manipulaciones bajo anestesia no muestran superioridad. La liberación capsular por artroscopia es prometedora pero no probada. Reservar la cirugía para casos refractarios al tratamiento conservador.
Infiltraciones
Corticoides intraarticulares
Eficaces a corto plazo, mejoran el dolor y la movilidad. La precisión es vital: sin guía radiológica, la tasa de error es alta.
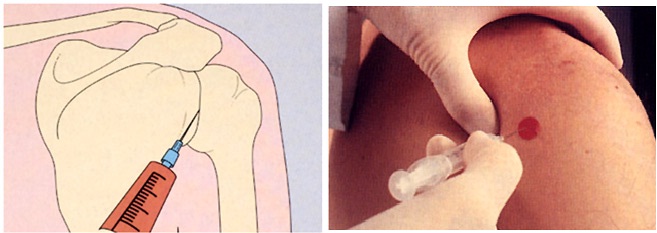
Corticoides intrabursales
Dirigidos a estructuras extraarticulares (ligamento coracohumeral, subacromial). Mejoran el dolor a corto plazo y pueden complementar otras técnicas.
Hialuronato de sodio
Poco estudiado. Igual de efectivo que corticoides o fisioterapia a 3 meses, aunque con menor mejora en ROM. Podría ser alternativa si están contraindicados los esteroides.
Distensión glenohumeral artrográfica
Resultados mixtos. Podría ser útil si se combina con ejercicios y se realiza en etapa estable. La distensión hasta ruptura capsular no ha mostrado superioridad.
Bloqueos nerviosos
Bloqueo del nervio supraescapular
Técnica efectiva, segura, y sencilla para reducir dolor y mejorar ROM. Su uso ha demostrado resultados superiores a las infiltraciones anatómicas. Su eficacia en capsulitis requiere más estudios.
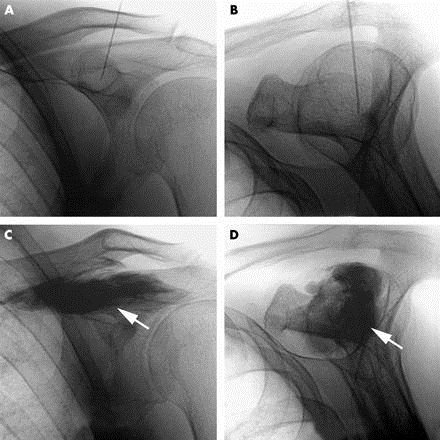
Bloqueo del ganglio estrellado
Puede tener efecto sinérgico junto con el bloqueo supraescapular y electroacupuntura.
Medicación
El control del dolor es el objetivo principal, especialmente en fases iniciales. Se prioriza el uso escalonado de analgésicos (paracetamol, narcóticos si es necesario) y AINEs, preferiblemente selectivos COX-2 por menor riesgo gastrointestinal.
Los corticosteroides orales tienen eficacia limitada y mayor riesgo de efectos adversos sistémicos. Se prefieren las inyecciones intraarticulares.
Seguimiento
Hospitalario
Poco habitual. Se reserva para casos severos tras cirugía o manipulación bajo anestesia.
Ambulatorio
- Plan de tratamiento consensuado entre médico y paciente.
- Control mensual recomendado.
Prevención
- Movilización precoz en fases iniciales.
- Ergonomía adecuada en trabajos repetitivos.
Complicaciones
- Dolor persistente, rigidez, discapacidad.
- Fracturas o lesiones tras manipulación quirúrgica agresiva.
Pronóstico
En general favorable, aunque la mejora es lenta. El 60% puede quedar con algún grado de rigidez residual.
Educación del Paciente
- Participación activa en su tratamiento.
- Adherencia al programa de ejercicios.
- Conciencia de la duración prolongada del proceso.
- Adaptaciones laborales cuando sea necesario.
Errores Médico-legales
- La capsulitis bilateral puede surgir tras un trauma unilateral.
- 16% de los pacientes pueden afectarse bilateralmente.
- Es complejo establecer causalidad en litigios.