Cadera en resorte
La cadera en resorte o snapping hip syndrome se caracteriza por un chasquido, clic o sensación de resalte que aparece en la cadera durante determinados movimientos. Puede ser indolora o acompañarse de molestias, dolor y sensación de inestabilidad funcional.
Aunque suele ser un cuadro benigno, conviene identificar si el resorte es externo, interno o intraarticular, porque el origen y el tratamiento no son los mismos.
Índice de contenidos
Qué es la cadera en resorte
El síndrome de cadera en resorte se define por la aparición de un chasquido o clic reproducible en la cadera. Ese resorte puede notarse por fuera, en la parte anterior de la ingle o más profundamente dentro de la articulación.
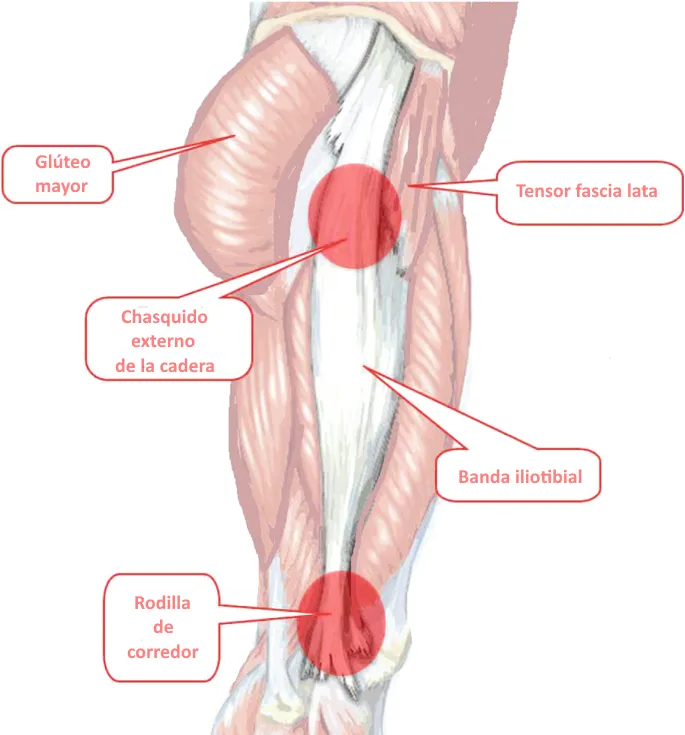
En términos prácticos, la cadera en resorte puede deberse a un problema de tejidos blandos, como el deslizamiento de la banda iliotibial o del tendón del iliopsoas, o a una causa intraarticular, como lesiones del labrum o conflicto femoroacetabular. Por eso no basta con decir que hay un chasquido: hay que localizarlo y entender en qué movimiento aparece.
Anatomía funcional
La cadera es una articulación de bola y cavidad entre la cabeza femoral y el acetábulo. Permite amplios rangos de movimiento en flexión, extensión, abducción, aducción y rotación. Para que esos movimientos sean suaves, la articulación y los tendones que la rodean deben deslizarse sin fricción excesiva.
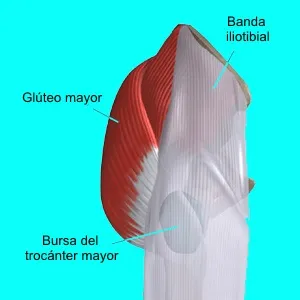
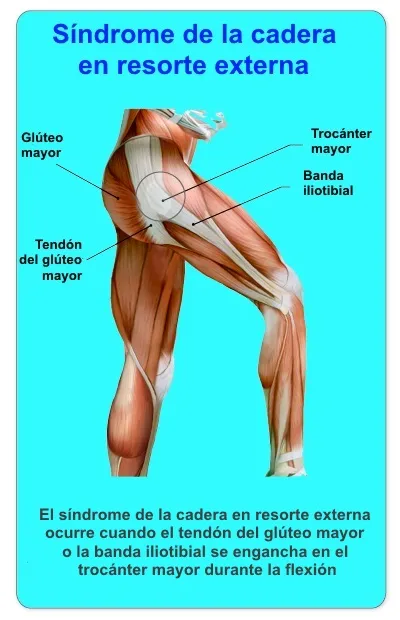
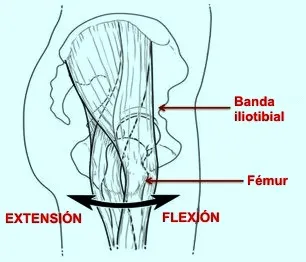
La banda iliotibial y el glúteo mayor participan sobre todo en la cadera en resorte externa. Cuando están tensos o cuando el trocánter mayor sobresale más, pueden saltar sobre la parte lateral de la cadera y generar un chasquido.
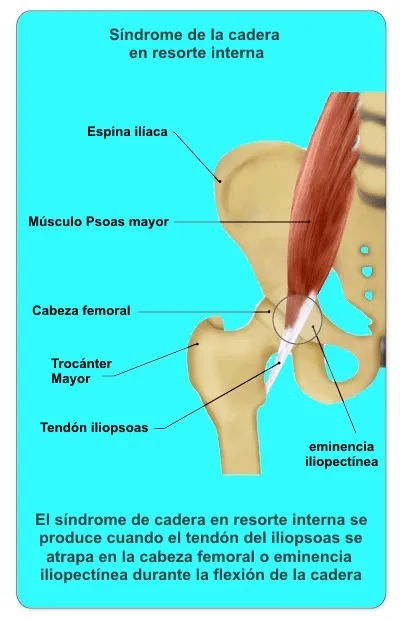
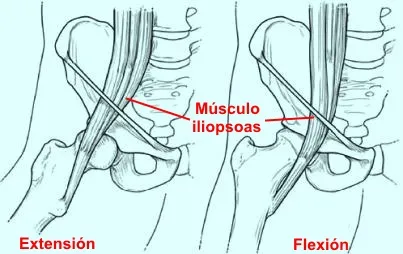
El iliopsoas, en cambio, es el principal protagonista de la cadera en resorte interna. Este músculo-tendón se origina en la columna lumbar y la pelvis, y se inserta en el trocánter menor del fémur. Durante la flexión y extensión de la cadera puede rozar o saltar sobre la eminencia iliopectínea, la cápsula anterior o estructuras vecinas.
En algunos pacientes, especialmente en bailarines o personas con hiperlaxitud, ciertas características anatómicas o biomecánicas favorecen la aparición del resorte. También pueden influir la tensión de los tejidos, la debilidad de estabilizadores pélvicos o alteraciones del patrón de movimiento.
Tipos y causas
Cadera en resorte externa
Es la forma más frecuente. Suele deberse al salto de la banda iliotibial o del borde anterior del glúteo mayor sobre el trocánter mayor. Puede coexistir con bursitis trocantérea o con tensión marcada de la banda iliotibial.
Cadera en resorte interna
Se relaciona con el tendón del iliopsoas. El resalte puede aparecer cuando este tendón se desplaza sobre la eminencia iliopectínea, la cápsula anterior, la espina ilíaca anteroinferior o incluso el trocánter menor. Muchas veces se asocia a tendinopatía del iliopsoas o bursitis iliopectínea.
Cadera en resorte intraarticular
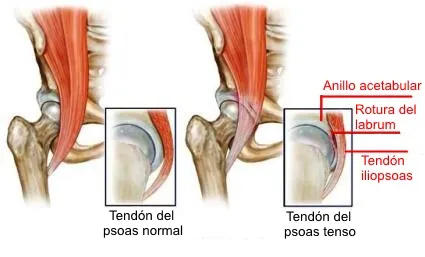
En este grupo se incluyen causas como lesiones del labrum acetabular, cuerpos libres, pinzamiento femoroacetabular u otras alteraciones internas de la articulación. Aquí el paciente puede describir chasquido, sensación de bloqueo o dolor profundo.
Cadera en resorte posterior
Es poco frecuente. Se ha descrito en relación con el desplazamiento del tendón del bíceps femoral sobre la tuberosidad isquiática o con otras estructuras posteriores.
Síntomas e historia clínica
- Chasquidos o clics, dolorosos o indoloros.
- Localización lateral en las formas externas y anterior o inguinal en las internas.
- Sensación de resalte o pseudo-subluxación.
- Dolor sordo en la ingle o en la cara lateral de la cadera.
- Empeoramiento con flexión-extensión repetida, rotaciones, carrera o baile.
- Mejoría parcial con reposo o reducción de la carga.
- Evolución que a veces se prolonga durante meses o años.
En la entrevista conviene preguntar en qué movimiento exacto aparece el resorte, si puede reproducirse de pie o tumbado, si existe dolor al correr, subir escaleras o al levantarse de una silla, y si hay antecedentes de tendinopatía glútea, tendinopatía del iliopsoas, dismetrías o patología intraarticular.
Exploración física
Inspección
- Observación de la marcha y de posibles compensaciones.
- Postura de pelvis y tronco.
- Presencia de flexión mantenida o acortamientos musculares.
- Intento de reproducir visualmente el chasquido.
Palpación
- Sensibilidad sobre el trocánter mayor o la banda iliotibial en el resorte externo.
- Dolor en el triángulo femoral o en la región anterior profunda en el resorte interno.
- Chasquido palpable durante movimientos de flexión-extensión o rotación.
La exploración no debe limitarse al punto doloroso. Conviene valorar cadera, pelvis, columna lumbar, rodilla y pie, porque una alteración en cualquiera de estos niveles puede favorecer la aparición del resorte.
Pruebas clínicas
La cadera en resorte puede ser externa, interna o intraarticular. La exploración debe intentar reproducir el chasquido, localizarlo y relacionarlo con una estructura concreta. No todas las pruebas confirman el diagnóstico por sí solas, pero ayudan a orientar si el origen está en la banda iliotibial, el iliopsoas o dentro de la articulación.
Test de Ober modificado
El paciente se coloca de lado, con la cadera que se explora arriba. El explorador estabiliza la pelvis, lleva la pierna hacia extensión y abducción, y después deja que descienda lentamente hacia la camilla. Esta maniobra valora la tensión de la banda iliotibial y de las estructuras laterales de la cadera.
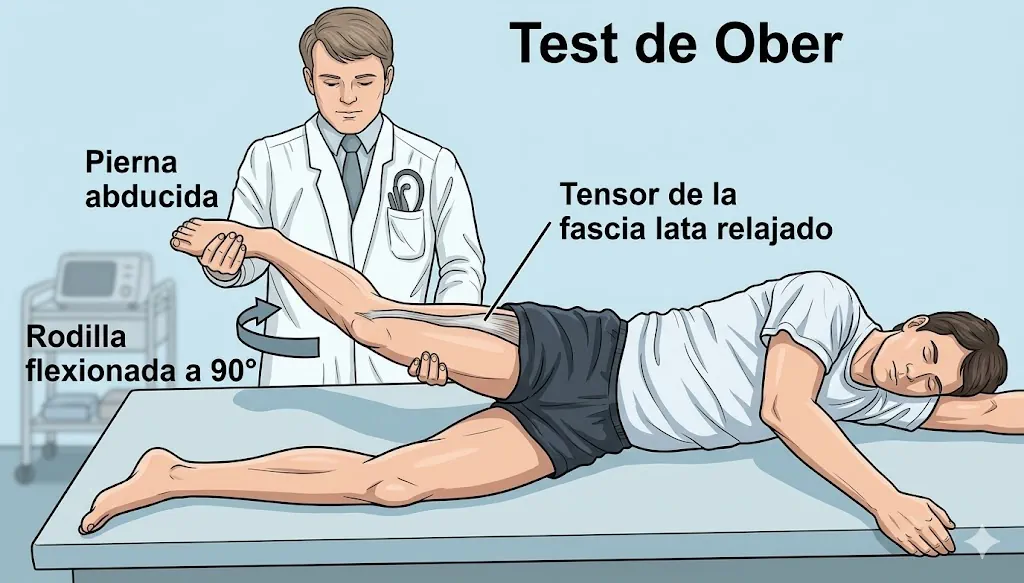
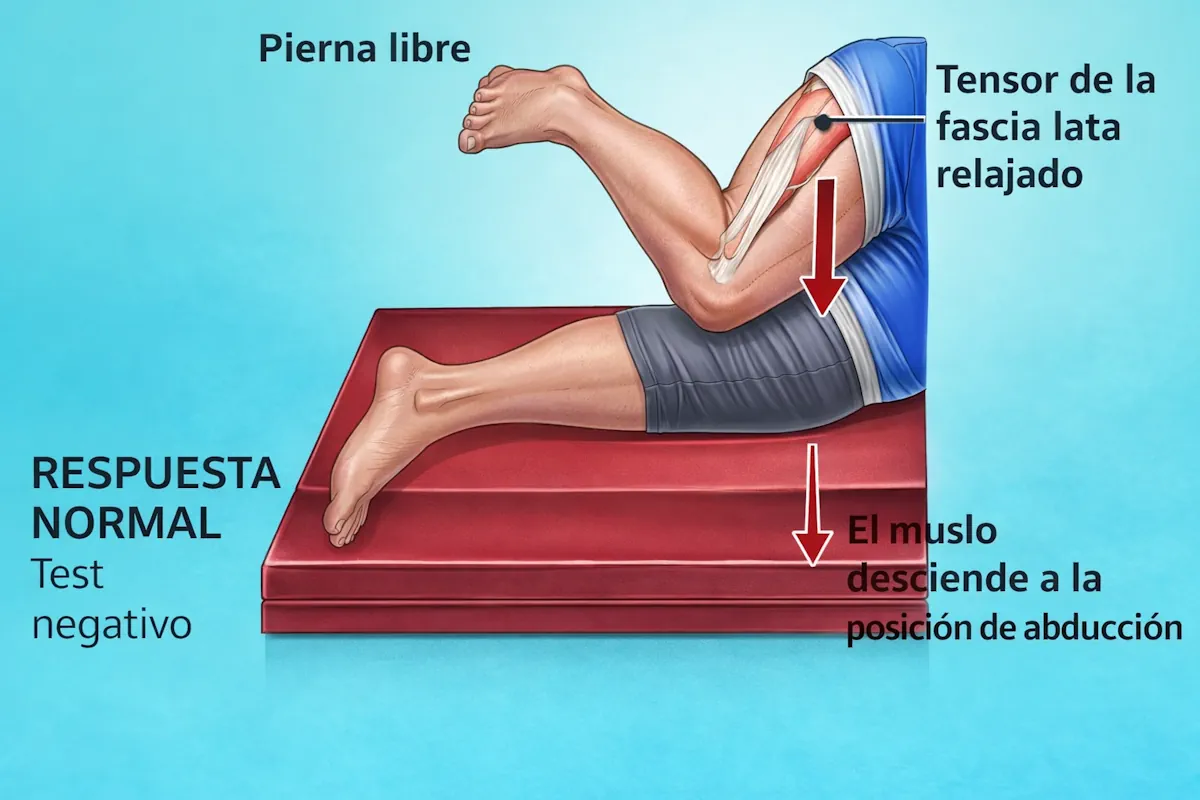
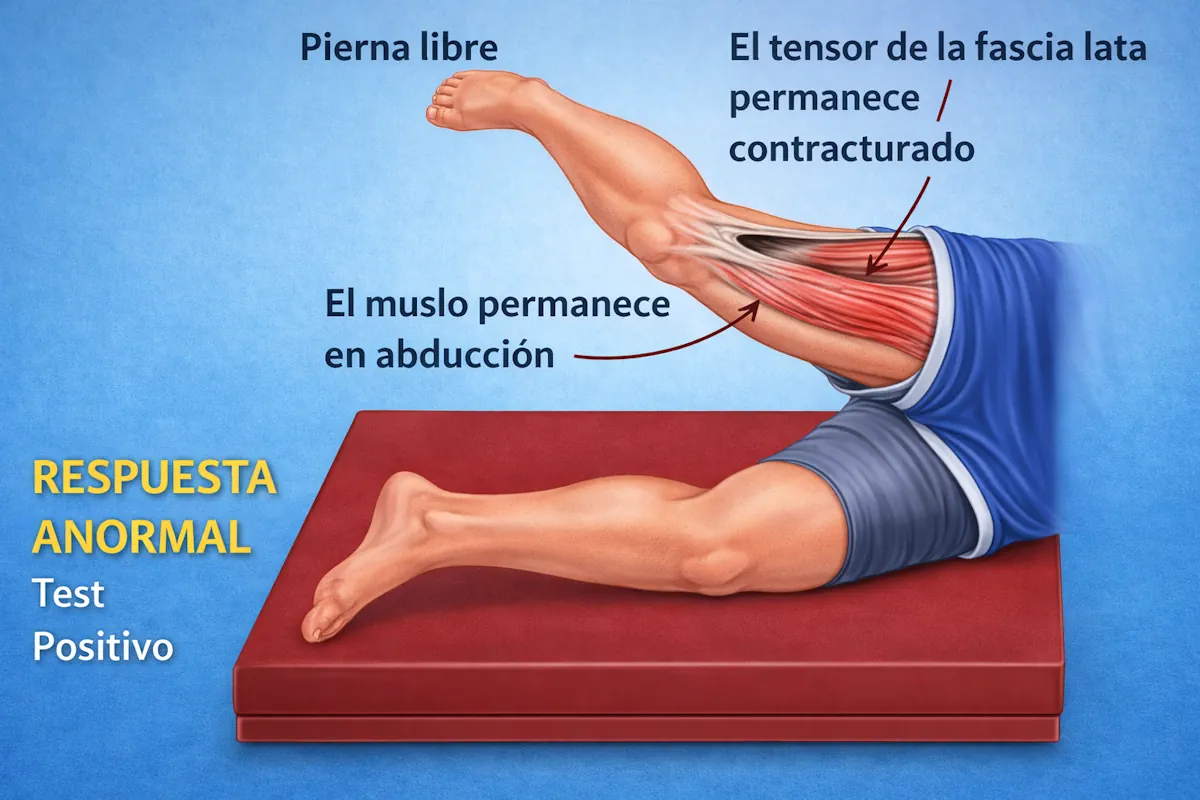
- Objetivo: valorar tensión de la banda iliotibial y del complejo lateral de la cadera.
- Resultado positivo: el muslo no desciende adecuadamente, queda elevado o reproduce dolor o chasquido lateral.
- Orientación clínica: apoya una cadera en resorte externa, sobre todo si el chasquido se localiza sobre el trocánter mayor.
Test de Renne
El paciente permanece de pie, apoyado sobre la pierna que se explora. Desde esa posición realiza una flexión parcial de rodilla, aproximadamente entre 30° y 40°, manteniendo la carga. La prueba aumenta la tensión de la banda iliotibial sobre el trocánter mayor.

- Objetivo: valorar irritación de la banda iliotibial en carga.
- Resultado positivo: dolor, roce o chasquido lateral durante la flexión parcial.
- Orientación clínica: sugiere participación de la banda iliotibial o de la región trocantérea.
Test de flexión-extensión con rotación
Se moviliza la cadera desde flexión hacia extensión, combinando rotaciones suaves. Esta maniobra busca reproducir el desplazamiento del tendón del iliopsoas sobre estructuras anteriores de la cadera, como la eminencia iliopectínea o la cápsula anterior.
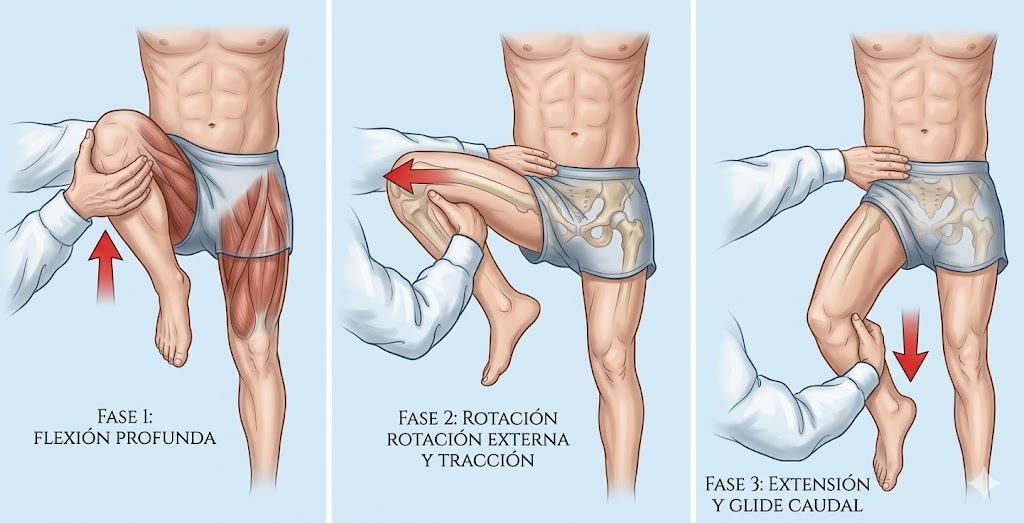
- Objetivo: detectar fricción del iliopsoas sobre estructuras óseas o capsulares.
- Resultado positivo: reproducción de un chasquido anterior o inguinal, a veces palpable o audible.
- Orientación clínica: apunta a una cadera en resorte interna.
Palpación dinámica del psoas
El explorador palpa la región anterior de la cadera, cerca del trayecto del iliopsoas, mientras el paciente realiza movimientos activos de flexión y extensión. La finalidad es notar directamente el resalte del tendón durante el movimiento.
- Objetivo: sentir el resalte del iliopsoas durante la contracción activa.
- Resultado positivo: resalte palpable bajo los dedos, asociado o no a dolor inguinal.
- Orientación clínica: refuerza el diagnóstico de resorte interno si coincide con el síntoma habitual del paciente.
Test de FABER
FABER significa flexión, abducción y rotación externa. El paciente se coloca tumbado boca arriba y la pierna explorada se posiciona como un “cuatro”. Esta maniobra puede provocar dolor anterior de cadera, dolor sacroilíaco o molestias por tensión del psoas y de la cápsula anterior.

- Objetivo: valorar psoas, bursitis, sacroilíaca o patología intraarticular.
- Resultado positivo: dolor anterior, inguinal, lateral o posterior según la estructura implicada.
- Orientación clínica: no identifica una única causa, pero ayuda a separar dolor anterior de cadera, dolor sacroilíaco y rigidez capsular.
Test de FADIR
FADIR significa flexión, aducción y rotación interna. Es una de las maniobras más utilizadas para provocar dolor en el conflicto femoroacetabular y en lesiones intraarticulares anteriores. Se realiza llevando la cadera a flexión y cerrándola hacia dentro con rotación interna.

- Objetivo: detectar conflicto femoroacetabular o patología anterior de cadera.
- Resultado positivo: dolor anterior, inguinal o sensación de tope.
- Orientación clínica: obliga a valorar pinzamiento femoroacetabular o lesión del labrum, sobre todo si el dolor es profundo y no solo tendinoso.
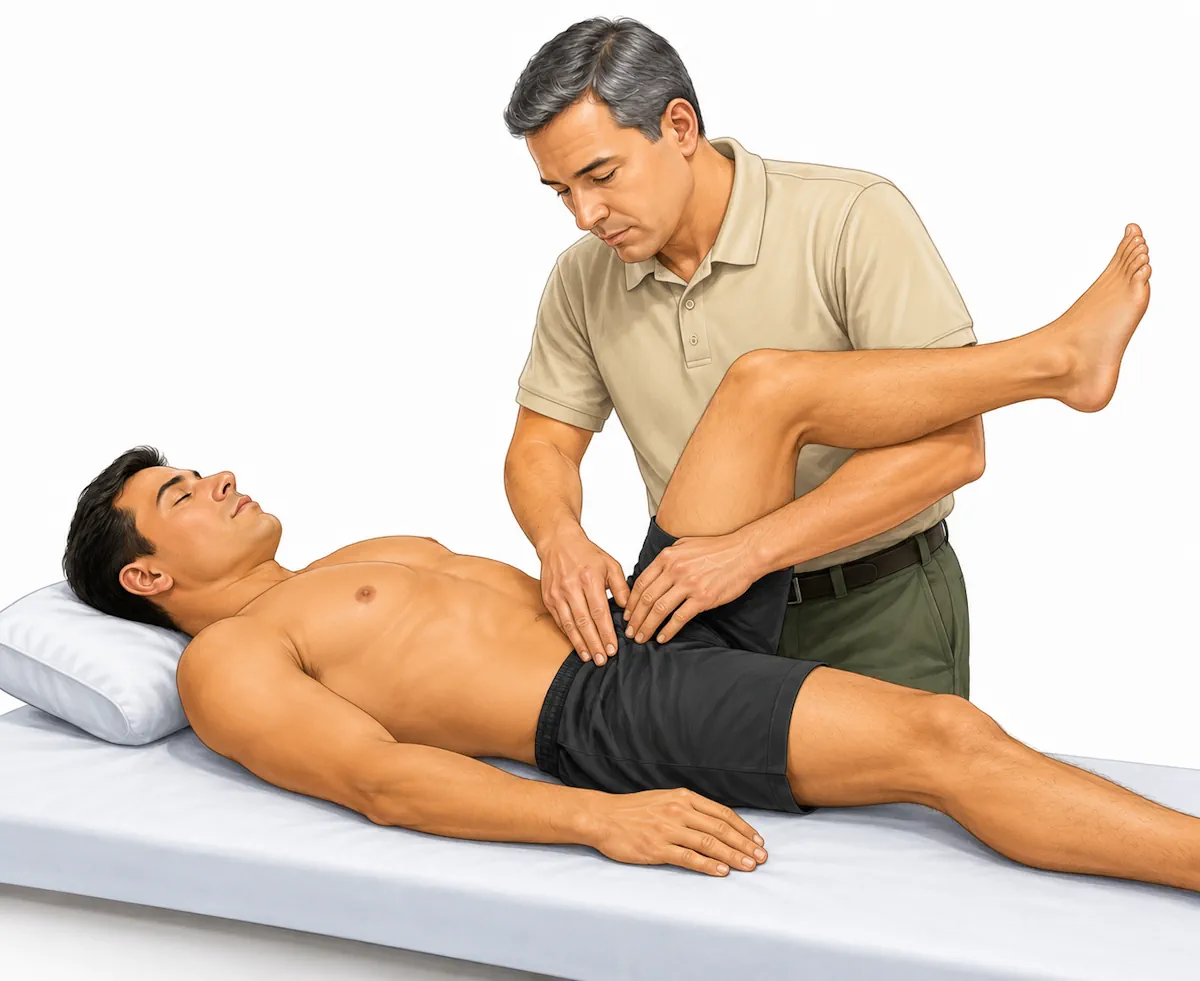
Test de Thomas modificado
El paciente se coloca tumbado al borde de la camilla y abraza una rodilla contra el pecho para fijar la pelvis. La pierna contraria queda libre hacia el borde de la camilla. Si el iliopsoas está acortado, el muslo no desciende correctamente y tiende a quedarse elevado.
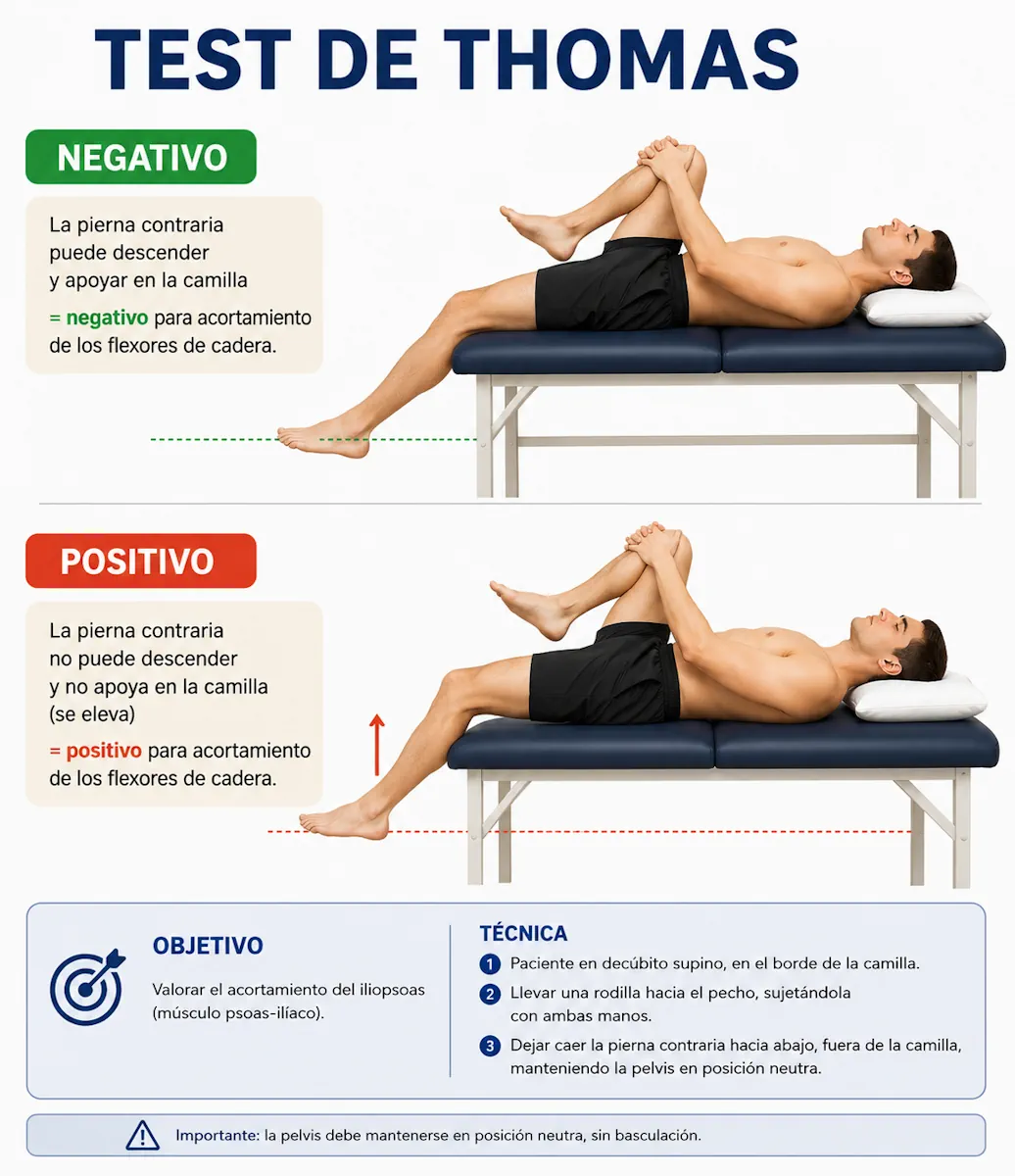
- Objetivo: valorar acortamiento del iliopsoas y de los flexores de cadera.
- Resultado positivo: el muslo de la pierna explorada no baja adecuadamente o la cadera queda en flexión.
- Orientación clínica: puede explicar sobrecarga anterior de cadera y favorecer un resorte interno del iliopsoas.
Tests de provocación intraarticular
Estas maniobras se utilizan cuando el chasquido parece profundo, se acompaña de bloqueo, dolor inguinal intenso o sensación de atrapamiento. En esos casos hay que descartar lesión del labrum, cuerpos libres o pinzamiento femoroacetabular.
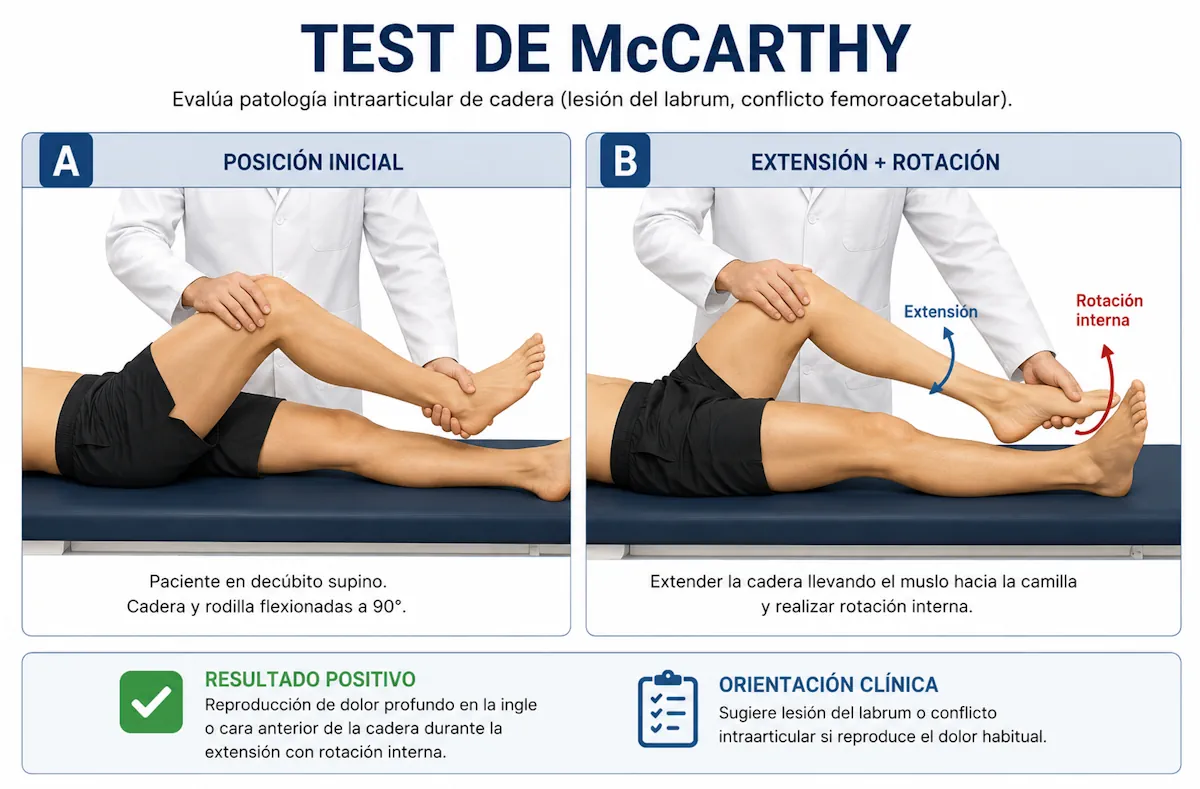
Test de McCarthy
El test de McCarthy compara la respuesta de la cadera durante movimientos de flexión, extensión y rotación. Puede reproducir dolor profundo cuando existe patología intraarticular, especialmente lesión labral.
- Objetivo: valorar patología intraarticular de cadera.
- Resultado positivo: dolor durante la extensión con rotación, sobre todo interna.
- Orientación clínica: sugiere lesión del labrum o conflicto intraarticular si reproduce el dolor habitual.

Test de rotación axial
Consiste en aplicar una compresión suave sobre la cadera y realizar rotaciones axiales. Busca provocar dolor o chasquido cuando existe afectación intraarticular.
- Objetivo: valorar labrum y otras estructuras intraarticulares.
- Resultado positivo: dolor profundo, chasquido o sensación de atrapamiento con compresión y rotación.
- Orientación clínica: si es positivo, conviene estudiar lesiones del labrum, cuerpos libres o pinzamiento femoroacetabular.
Conclusión clínica
La exploración debe intentar diferenciar entre resorte externo, resorte interno y causa intraarticular. Ober y Renne orientan a la banda iliotibial; la palpación dinámica, Thomas o las maniobras con flexión-extensión orientan al iliopsoas; FADIR, McCarthy y rotación axial obligan a pensar en lesión del labrum o pinzamiento. La clave es que la maniobra reproduzca el mismo chasquido o dolor que nota el paciente, no solo una molestia inespecífica.
Evaluación y biomecánica
El tratamiento empieza por una evaluación detallada. Hay que estudiar qué acciones provocan el resorte, cómo se mueve el paciente y qué alteraciones biomecánicas pueden estar manteniendo el problema. El análisis debe incluir postura, marcha, alineación de miembros inferiores, control lumbopélvico y fuerza de glúteos, flexores y rotadores.
Conviene revisar posibles dismetrías, retracciones, genu recurvatum, pronación del pie, flexión mantenida de cadera y patrones rotacionales anómalos. A veces pequeños defectos de control, sobre todo durante apoyo monopodal, sentadilla o escalón, son suficientes para mantener el conflicto de tejidos.
Síndrome de cadera en resorte externo
En la cadera en resorte externa suelen encontrarse:
- Diferencia de longitud de piernas, a menudo con síntomas en el lado más largo.
- Contractura de la banda iliotibial.
- Debilidad de abductores y rotadores externos.
- Pobre estabilidad lumbopélvica.
- Pronación del pie con aumento de rotación femoral interna.
El tratamiento debe orientarse a reducir la tensión lateral y mejorar el control de la cadena inferior. Según el caso, pueden ser útiles los ejercicios para banda iliotibial, el trabajo de glúteo medio, la corrección del apoyo plantar o las alzas si existe una dismetría relevante.
Síndrome de cadera en resorte interna
La cadera en resorte interna suele ir ligada a tendinopatía del iliopsoas y a bursitis iliopectínea. En muchos pacientes hay un componente mecánico claro: acortamiento de flexores, debilidad abdominal o glútea, aumento de anteversión pélvica o mala coordinación de la cadera durante la marcha y el deporte.
La rehabilitación debe restaurar longitud muscular, estabilidad lumbopélvica y fuerza de la musculatura estabilizadora, de forma parecida a lo que ocurre en otras patologías periarticulares de la cadera.
Diagnóstico diferencial
- Necrosis avascular de la cabeza femoral.
- Síndrome de sobreuso de la cadera.
- Tendinopatía del iliopsoas.
- Síndrome de la banda iliotibial.
- Bursitis trocantérea.
- Pinzamiento femoroacetabular.
- Lesión del labrum acetabular.
- Artrosis de cadera.
Pruebas diagnósticas complementarias
Laboratorio
No existen pruebas de laboratorio específicas para diagnosticar la cadera en resorte. Solo se solicitan si se sospecha otra enfermedad asociada.
Estudios de imagen
Radiografías simples: no siempre son necesarias si la clínica es clara, pero pueden ser útiles si hay duda diagnóstica o sospecha de alteración ósea, displasia, pinzamiento o calcificaciones.
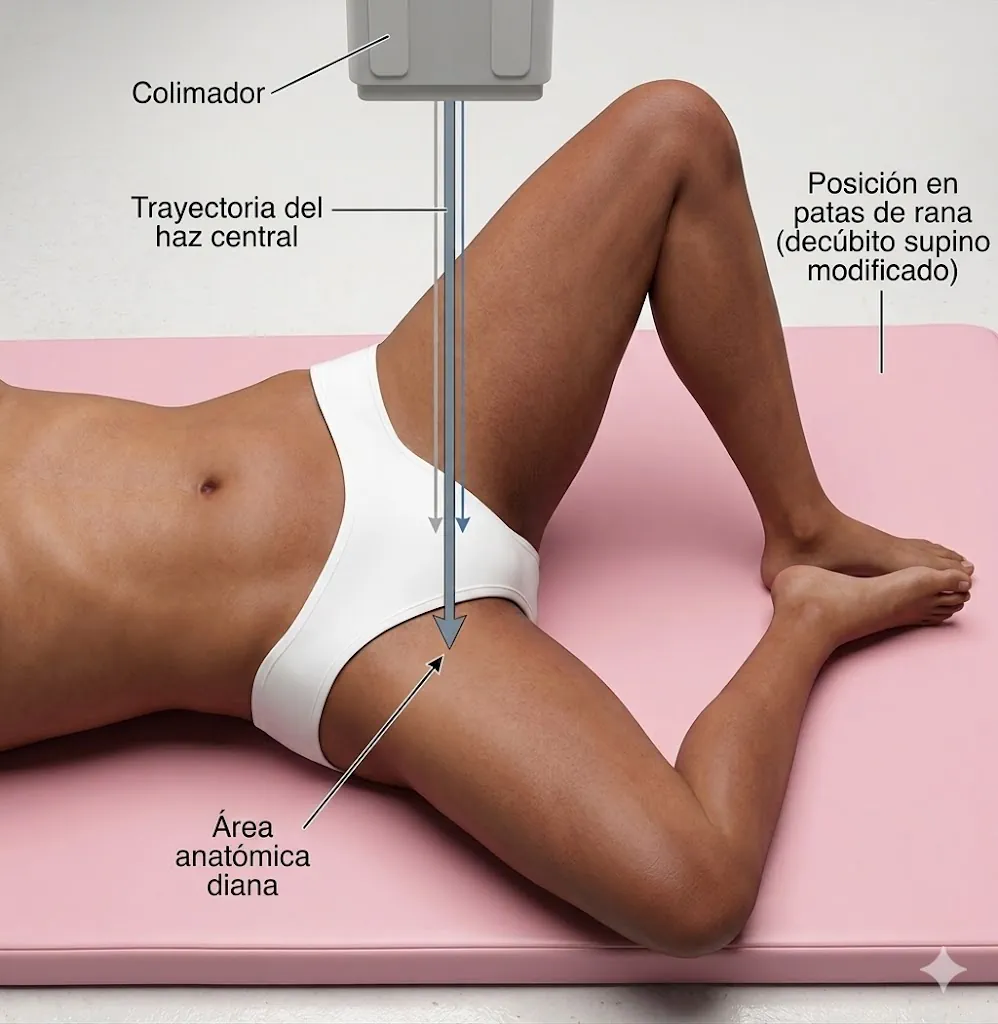
Ecografía dinámica: es muy útil para demostrar el movimiento anormal de la banda iliotibial, del glúteo mayor o del tendón del iliopsoas. Además permite infiltrar con precisión estructuras dolorosas.
Resonancia magnética: ayuda a valorar bursas, engrosamiento tendinoso, tendinopatía, líquido, labrum y otras lesiones intraarticulares. Es una prueba más anatómica que funcional, pero muy útil si se sospechan patologías asociadas.
Artroresonancia: es más sensible que la RM convencional cuando se sospecha lesión del labrum.
Procedimientos
Prueba con anestésico local: la infiltración guiada con anestésico alrededor del iliopsoas o en la bursa puede tener valor diagnóstico si alivia claramente los síntomas.
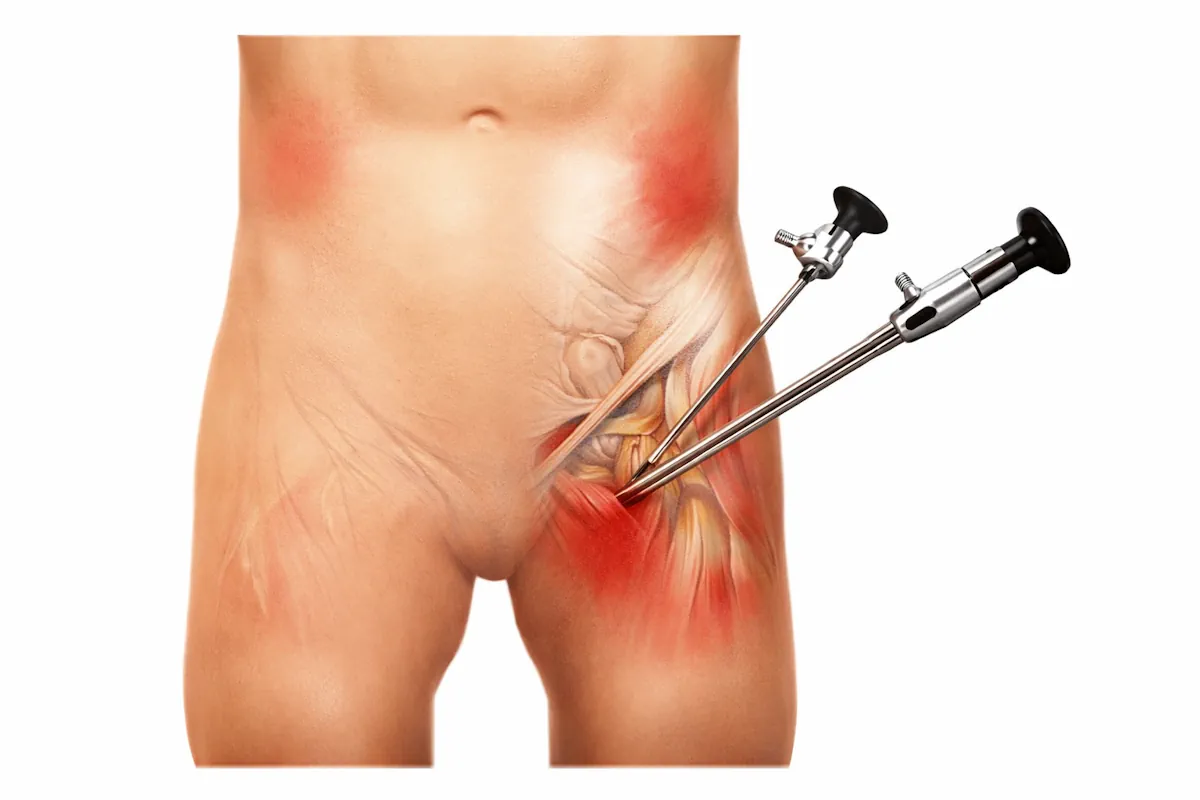
Artroscopia de cadera: puede ser necesaria cuando no está claro si el cuadro es intraarticular o si coexisten lesiones del labrum u otras alteraciones internas de la articulación.
Tratamiento
Tratamiento médico y rehabilitador
La mayoría de los casos mejoran con tratamiento conservador. En la fase inicial puede ser útil reducir temporalmente la actividad, usar analgésicos o antiinflamatorios según indicación médica y aplicar fisioterapia orientada al dolor y a la corrección biomecánica.
Cuando se reduce la irritabilidad, el programa debe centrarse en:
- Estiramiento selectivo de las estructuras tensas.
- Fortalecimiento de glúteos, musculatura abdominal y estabilizadores pélvicos.
- Control del movimiento durante marcha, escaleras, carrera o gesto deportivo.
- Corrección de factores predisponentes como pronación, dismetrías o rigidez.
En la cadera en resorte externa pueden ser útiles los ejercicios de la cadena lateral y el trabajo de abductores. En la interna se suele insistir en el control lumbopélvico y en la recuperación funcional del iliopsoas sin sobrecargarlo. Puede ampliarse esta parte en la guía de rehabilitación de cadera.
Intervención quirúrgica
La cirugía se reserva para casos resistentes al tratamiento conservador o cuando existen lesiones intraarticulares asociadas que justifican una corrección específica.
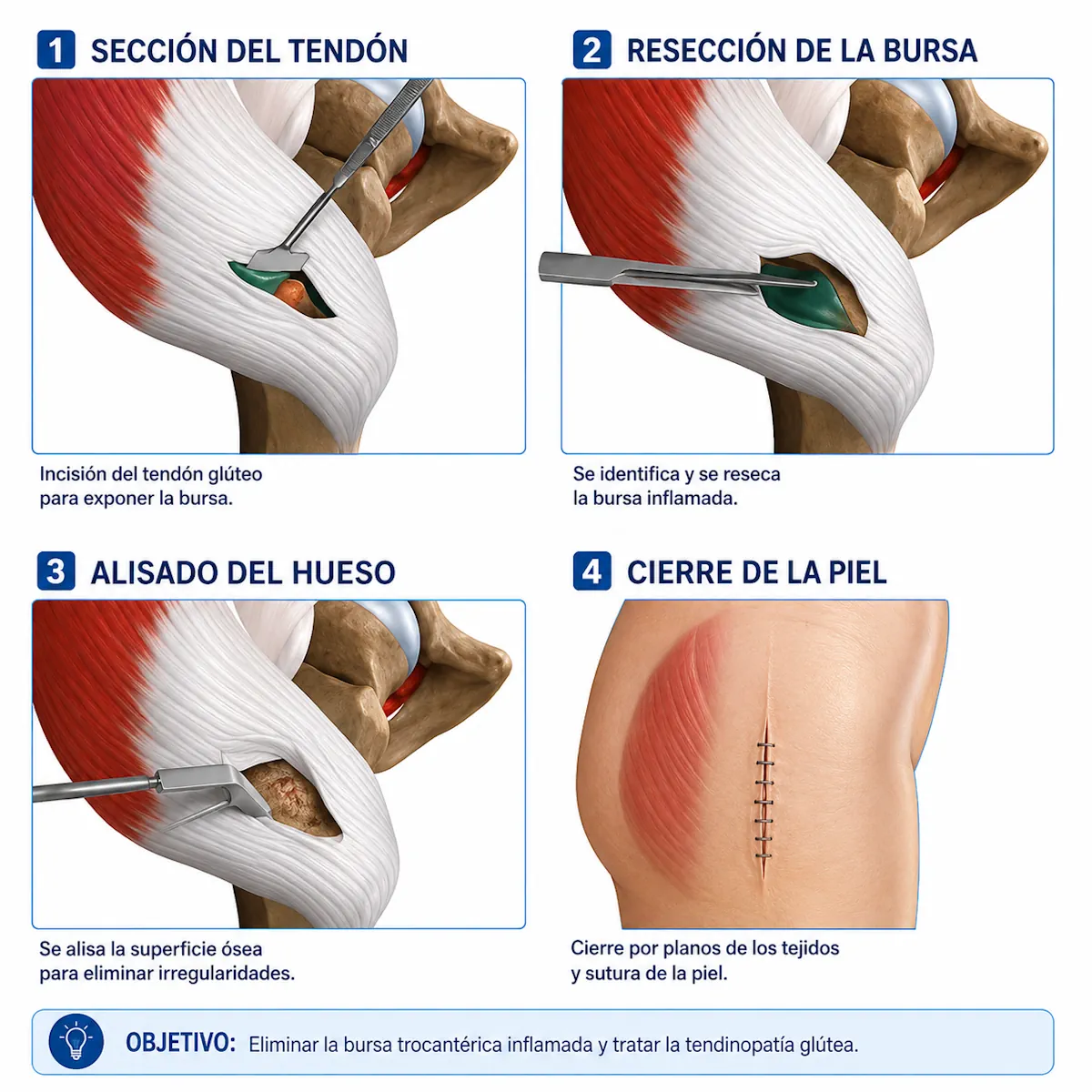
Opciones quirúrgicas para cadera en resorte externa
- Resección parcial o alargamiento de la banda iliotibial.
- Escisión de la bursa trocantérea si está patológica.
- Regularización de prominencias óseas si procede.
- Z-plastia de la banda iliotibial.
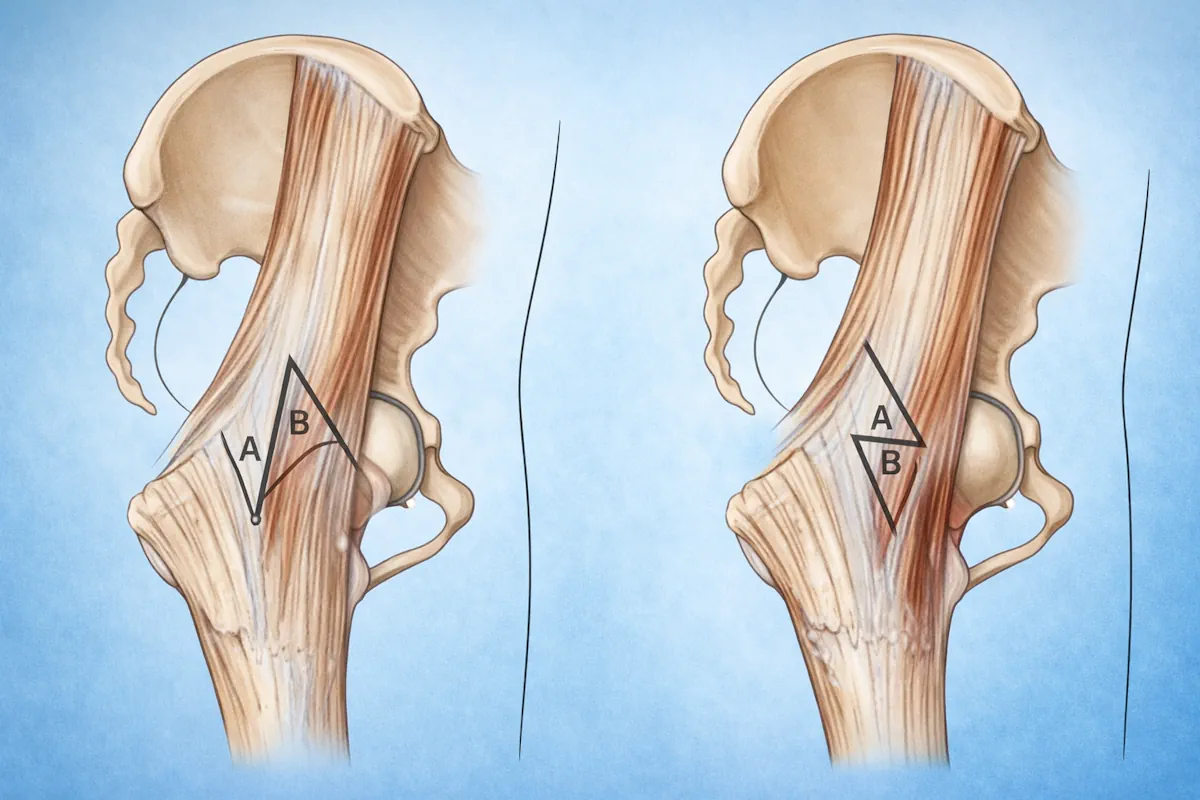
Opciones quirúrgicas para cadera en resorte interna
- Alargamiento o liberación parcial del tendón iliopsoas.
- Resección de prominencias óseas seleccionadas.
- Tratamiento artroscópico de lesiones intraarticulares.
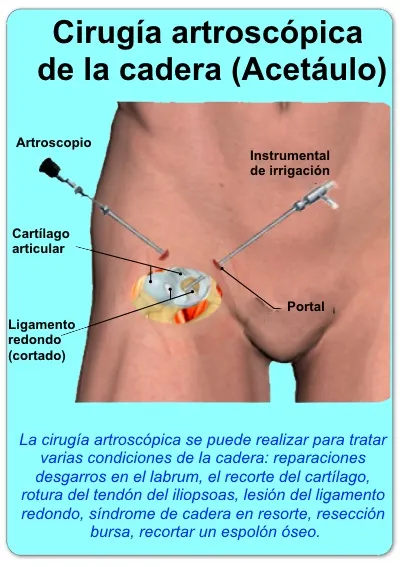
Prevención
- Calentar antes del ejercicio y preparar bien la cadera para la actividad.
- Permitir una recuperación adecuada entre entrenamientos.
- Mantener fuerza, flexibilidad y resistencia equilibradas.
- Trabajar la estabilidad lumbopélvica y el control de la cadena inferior.
- Corregir la técnica deportiva cuando sea necesario.
- Usar calzado y ortesis adecuados si existen alteraciones del pie.
Pronóstico
Si se diagnostica bien y se trata de forma adecuada, la cadera en resorte suele mejorar en pocas semanas, aunque el tiempo real depende de la causa, del tiempo de evolución y de si existen lesiones asociadas. Los cuadros puramente funcionales o por tensión de tejidos blandos suelen tener mejor evolución que aquellos con lesión del labrum o conflictos intraarticulares complejos.
Complicaciones
- Persistencia del chasquido y del dolor si no se corrige la mecánica de base.
- Recaídas por vuelta prematura a la actividad.
- Cronificación del dolor inguinal o trocantéreo.
- Confusión diagnóstica con lesiones intraarticulares u otras patologías de cadera.