Tendinitis bicipital
Frecuencia
La tendinitis bicipital se diagnostica frecuentemente en asociación con enfermedades del manguito rotador como un componente del síndrome de choque o secundaria a patología intra-articular, tales como roturas del labrum.
Anatomía Funcional
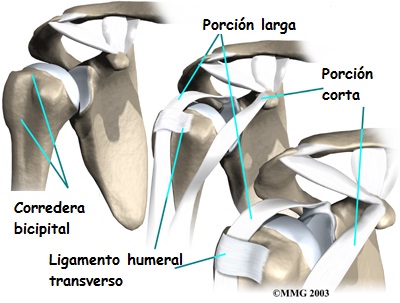
Como indica su nombre, el bíceps tiene 2 cabezas proximales con una inserción distal común en la radio. La porción larga del bíceps se fusiona con la porción corta del bíceps para formar el cuerpo del músculo bíceps braquial. Este músculo es un poderoso supinador y flexor del antebrazo.
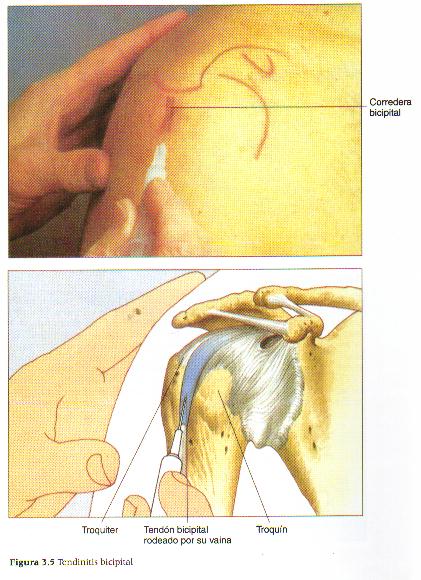
La porción larga del tendón del bíceps radica en la corredera bicipital del húmero entre la tuberosidad mayor y menor y se angula 90° hacia adentro en el extremo superior de la corredera, cruzando la cabeza humeral para insertarse en el borde superior del labrum glenoideo y tubérculo supraglenoideo. Cuando el tendón discurre por dentro de la corredera bicipital del húmero, se mantiene en posición gracias al ligamento transverso del húmero. Este sistema mantiene la cabeza humeral y evita que se deslice demasiado hacia arriba o hacia delante dentro de la cavidad glenoidea. La porción larga del tendón del bíceps ayuda a estabilizar la cabeza humeral, especialmente durante la abducción y rotación externa.
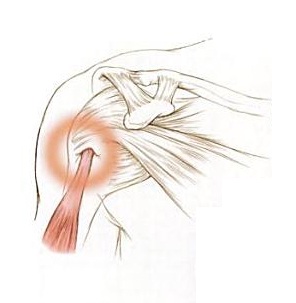
Causas
La tendinitis de bíceps en ocasiones se produce en respuesta a otros problemas del hombro, entre ellos:
- Roturas del manguito rotador
- Pinzamiento del hombro
- Inestabilidad del hombro
Tendinitis y roturas del manguito rotador
El tendón de la porción larga del bíceps pasa por la corredera bicipital en una vaina fibrosa entre los tendones del subescapular y supraespinoso. Esta relación provoca que el tendón del bíceps sufra cambios degenerativos y desgaste que están asociados con la enfermedad del manguito rotador porque el tendón del bíceps comparte el correspondiente proceso inflamatorio dentro de la articulación suprahumeral. Cuando el manguito de los rotadores está roto, la cabeza del húmero es libre para moverse demasiado hacia arriba y hacia delante en la cavidad glenoidea del hombro y puede afectar el tendón del bíceps. El daño puede comenzar a debilitar el tendón del bíceps y hacer que se inflame.
Pinzamiento del hombro (Impingement)
En el pinzamiento del hombro, los tejidos blandos entre la cabeza del húmero y la parte superior del omóplato (acromion) son aplastados por la compresión en ciertos movimientos del brazo.
La abducción completa de la cabeza humeral coloca el área de inserción del manguito rotador y el tendón del bíceps bajo el acromion. La rotación externa del húmero en o por encima del nivel horizontal comprime estas estructuras suprahumerales contra el acromion anterior. La irritación repetitiva conduce a inflamación, edema, roturas microscópicas y cambios degenerativos. El examen de los tejidos en estos casos suele mostrar signos de degeneración. La degeneración en un tendón causa una pérdida de la disposición normal de las fibras de colágeno que forman el tendón. Algunas de las fibras del tendón se desorganizan, otras se rompen y el tendón pierde su fuerza. Esto puede provocar inflamación o incluso rotura del tendón del bíceps.

Inestabilidad del hombro
Las lesiones que permiten mucho movimiento de la cabeza dentro de la cavidad glenoidea crean inestabilidad del hombro. Cuando los movimientos extremos del hombro se repiten con frecuencia, por ejemplo con lanzamiento o la natación, los tejidos blandos que sujetan la cabeza a la cavidad pueden elongarse.
El labrum (el borde del cartílago que da profundidad a la glenoides) puede comenzar a separarse de su adhesión a la glenoides. Una luxación de hombro también puede causar que el labrum se desgarre. Cuando el rodete está roto, la cabeza del húmero puede empezar a deslizarse hacia arriba y adelante dentro de la cavidad. El movimiento adicional de la cabeza puede causar daños en el tendón del bíceps, lo que conduce a tendinitis secundaria.
En los jóvenes atletas, la hiperlaxitud puede causar inflamación del tendón del bíceps por movimiento excesivo de la cabeza humeral.
El ligamento humeral transverso mantiene el tendón largo del bíceps en la corredera bicipital. La rotura del ligamento puede causar subluxación y luxación medial del tendón. Asimismo, el edema y las calcificaciones locales pueden desplazar físicamente el tendón del bíceps. Incluso un osteocondroma puede ser causa de tendinitis bicipital en jugadores por subluxación mecánica.
Biomecánica deporte-específica
La tendinitis bicipital frecuentemente ocurre como un síndrome por uso excesivo del hombro, común en atletas que usan la mano por encima de la cabeza como lanzadores de béisbol, nadadores, gimnastas, jugadores de tenis, y atletas de remo o piragua. El trauma puede deberse a lesión directa sobre el tendón del bíceps cuando el brazo pasa a una excesiva abducción y rotación externa. Este patrón también se ve en el hombro izquierdo de golfistas diestros. Muchas lesiones por sobreuso coexisten con tend...

Clínica
Historia
- Dolor en la parte anterior del hombro al elevar, empujar o tirar de objetos. Dificultad para dormir. El paciente puede intentar sujetar los tendones inflamados mediante rotación interna del húmero, desplazando el tendón del bíceps desde el arco coracoacromial.
- Dolor localizado en línea vertical anterior del húmero que empeora con el movimiento. A veces el dolor es vago y mejora con reposo.
- Frecuente ausencia de trauma grave, aunque puede haber rupturas parciales. Una ruptura completa se manifiesta con dolor súbito, abultamiento ("signo de Popeye") y alivio del dolor después de un crujido audible.
- Casos con degeneración crónica, subluxación y chasquido palpable en atletas. Las lesiones SLAP pueden causar bloqueo y síntomas de atrapamiento.
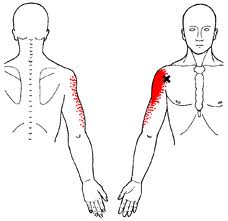
Exploración Física
- Inspección:
- Evaluar masa muscular escapular para detectar atrofia.
- Detectar anormalidades anatómicas visibles.
- Observar deformidades posturales.
- Palpación:
- Dolor a la palpación en la corredera bicipital, a 7–8 cm bajo el acromion, con brazo en rotación externa.
- Movilidad y pruebas:
- Flexión del codo contra resistencia reproduce el dolor.
- Abducción pasiva dolorosa (síndrome de choque).
- Speed Test: Dolor en corredera bicipital al resistir flexión del hombro desde extensión.
- Yergason: Supinación contra resistencia con codo flexionado a 90º. Dolor y chasquido si hay inestabilidad bicipital.

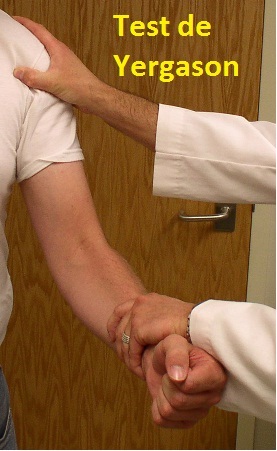
- Otras pruebas incluyen: Gilchrist (con pesas) y Lippman (para tenosinovitis e inestabilidad bicipital).
- Evaluación completa del rango de movimiento (ROM) activo y pasivo, y estabilidad articular. Incluir evaluación neurovascular (tono, reflejos, fuerza).
- La tendinitis bicipital con lesiones del labrum o manguito rotador no mejora si no se tratan todas las afecciones asociadas.
Diagnóstico Diferencial
- Traumáticas:
- Lesiones del labrum superior o anterior
- Fracturas (tuberosidad mayor o menor)
- Inestabilidad glenohumeral (subluxación humeral)
- Distensión o desgarro subescapular
- Inflamación:
- Sinovitis
- Capsulitis (hombro congelado)
- Artropatía inflamatoria
- Otros:
- Tumores
- Atrapamiento del nervio periférico
Pruebas Diagnósticas
Estudios de laboratorio
Las pruebas de laboratorio no suelen estar indicadas en casos de tendinitis bicipital, excepto cuando se consideran enfermedades sistémicas en el diagnóstico diferencial o para descartar tumores.
Estudios de imagen
- Radiografías:
- Generalmente no útiles en casos aislados de tendinitis bicipital.
- Las proyecciones de la corredera bicipital pueden mostrar calcificaciones que rara vez cambian el tratamiento.
- Estudios del cuello y codo pueden ayudar a descartar dolor referido.
- Indicadas si hay sospecha de neoplasias o falta de respuesta al tratamiento.
- Espolones subacromiales visibles en síndrome de choque.
- Resonancia Magnética (RM):
- Visualiza todo el curso del tendón y patologías asociadas.
- No es rentable como prueba rutinaria.
- Recomendada tras rehabilitación fallida o si se sospecha rotura del manguito o labrum.
- Ultrasonido y artrografía:
- Útiles en lesiones del tendón.
- Ultrasonido depende del operador, pero nuevas tecnologías mejoran la detección de calcio, edema y desplazamiento tendinoso.
- Artroscopia:
- Útil en dolor crónico de hombro y evaluación de lesiones sutiles.
- No debe usarse como herramienta diagnóstica primaria para tendinitis bicipital.
- Indicada si hay lesiones combinadas con el manguito o labrum.
Procedimientos
- El bloqueo anestésico en la corredera bicipital puede diferenciar tendinitis de otras patologías del hombro. La administración conjunta de esteroides puede ser útil.
- Inyecciones de esteroides subacromiales o intraarticulares están indicadas en casos persistentes. Se debe evitar inyectar directamente en el tendón.
- Las inyecciones guiadas por ecografía pueden mejorar la precisión y disminuir riesgos.
Tratamiento
Fase Aguda
Terapia Física
Los objetivos iniciales de la fase aguda de tratamiento de la tendinitis bicipital son reducir la inflamación y mejorar la función. Los pacientes deben restringir movimientos por encima del hombro, alcanzar cosas elevadas, y la elevación del brazo.
Se debe aplicar hielo en la zona afectada durante 10-15 minutos, 2-3 veces al día durante las primeras 48 horas. Los antiinflamatorios no esteroideos (AINES), como el ibuprofeno, son utilizados durante 3-4 semanas para tratar la inflamación y dolor. El grado de inmovilización depende del grado de la lesión y de las molestias del paciente. La inmovilización prolongada tiende a traducirse en un hombro rígido.
La terapia física desempeña un papel menor en el tratamiento de la tendinitis bicipital aguda; sin embargo, algunos autores recomiendan ejercicio diario ponderado de péndulo y estiramientos para casos sencillos y leves de tendinitis bicipital aguda. La estimulación eléctrica transcutánea del nervio (TENS) se ha informado con cierto éxito. La fonoforesis y la iontoforesis son ejemplos de los métodos que se utilizan para penetrar los esteroides en tejido inflamado sin una inyección. La fonoforesis utiliza ultrasonidos, mientras la iontoforesis utiliza repulsión eléctrica para transportar medicamentos a través de la piel. A fin de dosificar una concentración eficaz de esteroide, la zona diana debería ser superficial.
Otros tratamientos
Inyección local de anestésico y esteroides en la corredera bicipital. Una combinación de 2-3 ml de anestesia con 1 ml de metilprednisolona o 2 cc de dexametasona es típicamente recomendada 3-6 semanas después de la lesión aguda. Una repetición de la inyección puede realizarse 4 semanas más tarde si los síntomas no han disminuido en un 50%. Se recomienda precaución adicional con inyecciones o con pacientes mayores de 40 años, porque existe un mayor riesgo de ruptura del tendón del bíceps en inyecciones repetidas. Limitar la elevación del hombro y actividades que provoquen sobrecarga durante los 30 días siguientes a la inyección.
La infiltración para la tendinitis bicipital se realiza colocando al paciente en posición supina. El brazo se coloca en rotación externa alrededor de 45°. Se identifica la apófisis coracoides en posición anterior. Inmediatamente lateral a la apófisis coracoides se encuentra el troquín. Éste se palpa con mayor facilidad si se aplica rotación pasiva al brazo. La piel por encima del troquín se marca con un rotulador estéril.
Cuestiones Médicas / Complicaciones
Es importante tener en cuenta que las inyecciones de esteroides y de analgésicos en la corredera bicipital no están exentas de riesgo. Hay que tener cuidado para evitar la inyección directa en el tendón de la porción larga del bíceps ya que puede resultar en un trauma directo, y puede conducir a atrofia y/o ruptura del tendón. Otras complicaciones de las inyecciones incluyen infección post-inyección y reacción inflamatoria. Con el fin de excluir un posible error en el diagnóstico diferencial, debería considerarse tomar imágenes radiográficas si no se produce una mejoría después del tratamiento.
Fase de recuperación
Fisioterapia
La fisioterapia y la rehabilitación están dirigidas a restablecer la integridad y la potencia de los estabilizadores dinámicos y estáticos de la articulación del hombro mientras se restablece el ROM del hombro afectado, que es crítica para la mayoría de atletas.
El objetivo de la fase de recuperación es lograr y mantener la plena e indolora ROM. Ejercicios ponderados de péndulo y estiramientos se combinan con tonificación isométrica. Estos ejercicios son recomendados 3 veces por semana durante la fase de recuperación. Los ejercicios de estiramiento pasivo con ROM eliminan la rigidez residual del hombro. El hombro sano puede utilizarse como un estándar de comparación para lograr un ROM simétrica.
Terapia Ocupacional
Aunque un programa de rehabilitación debería mejorar la potencia y la flexibilidad, añadir un programa intermedio puede ayudar a restaurar artrocinemática articular normal. Se han desarrollado programas intermedios de tenis y béisbol para atletas de alta competición para ayudarlos a recuperarse de tendinitis bicipital. El paciente progresa en una serie de medidas y etapas, con el objetivo de regresar sin peligro a la competición sin volver a lesionarse. La progresión de la terapia depende de un aumento en la actividad gradual, indolora y sin fatiga excesiva.
Otros Tratamientos (inyección, manipulación, etc.)
Ejercicios ponderados de péndulo deberían comenzar con aplicación de calor húmedo al hombro en el lado afectado, seguido de terapia con pesos de 5 a 10 lb, que se sujetan ligeramente en la mano. Los músculos del hombro deben estar relajados y el brazo mantenerse vertical y cerca del cuerpo. El brazo se permite pivotar hacia adelante y hacia atrás, no más de 1 pulgada en cualquier dirección.
Nota: Este ejercicio no es adecuado para pacientes con luxación o distensión del hombro, distensión de la parte superior de la espalda o distensión cervical.
Cuestiones Médicas / Complicaciones
No reconocer lesiones concomitantes con tendinitis bicipital podría resultar en un retraso en la curación y daños por un tratamiento inadecuado. La terapia física para lesiones mal diagnosticadas del hombro puede agravar otros problemas en el codo y cuello.
Fase de mantenimiento
Ejercicios de rehabilitación
En la fase de mantenimiento hay que concentrarse en que el paciente desarrolle mayor fuerza y resistencia del lado afectado. Esta fase puede comenzar tan pronto como las molestias del paciente sean controladas de forma efectiva y debe continuar por lo menos 3 semanas después de que el dolor se haya resuelto completamente.
Cuando se realizan ejercicios de fortalecimiento, hay que asegurarse que el individuo comience con baja tensión, seguida de un aumento gradual en la fuerza, porque pueden haber recaídas.
El paciente continúa con estiramientos isotónicos e isocinéticos y está permitida una limitada participación en actividades deportivas. Vigilar al paciente y ajustar sus actividades a medida que lo permita su progresión.
Nota: El acondicionamiento y buena técnica de lanzamiento son importantes para determinados atletas porque la mecánica defectuosa puede resultar en fatiga y daño tisular.
Intervención quirúrgica
Los pacientes que están mejorando con tratamiento conservador no suelen requerir cirugía. El tratamiento quirúrgico está solo indicado después de 6 meses de tratamiento conservador infructuoso o cuando hay otros problemas presentes en el hombro.
Aunque se han reportado buenos resultados con la descompresión artroscópica, la norma para el tratamiento quirúrgico de la tendinitis bicipital es la acromioplastia con acromionectomía anterior. Generalmente no se hace tenodesis del tendón del bíceps a menos haya un severo desgaste o una rotura eminente. No se intenta la reparación de las rupturas del tendón del bíceps de más de 6 semanas.
Acromioplastia
La cirugía más común para la tendinitis bicipital es la acromioplastia, especialmente cuando el problema de fondo es el pinzamiento del hombro. Este procedimiento consiste en extirpar la porción anterior del acromion. Al eliminar una pequeña porción del acromion, se crea más espacio entre el acromion y la cabeza del húmero.
La acromioplastia generalmente se realiza a través de una incisión de 5 cm en la piel sobre la articulación del hombro. Actualmente la acromioplastia se suele realizar por artroscopia. Esto puede resultar en un menor daño a los tejidos normales que rodean la articulación, dando lugar a una curación y recuperación más rápida.
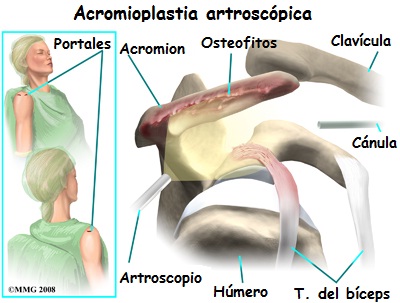
La bursa que se encuentra justo debajo del acromion se extirpa. A continuación, se practica una resección de una pequeña porción de la parte frontal del acromion. El ligamento arqueado que se extiende desde el acromion a la apófisis coracoides (ligamento coracoacromial) también puede ser extirpado.
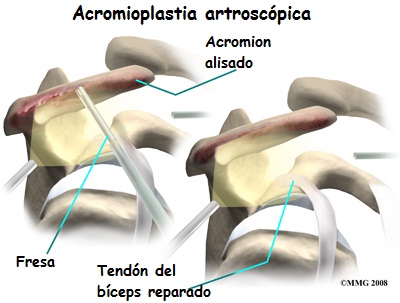
Se lima la superficie inferior del acromion para eliminar cualquier espícula ósea. A continuación, se hacen unos pequeños agujeros en el acromion. Estos agujeros se utilizan para volver a reinsertar el músculo.
Se inspecciona el manguito rotador para ver si hay roturas. Después se irriga abundantemente para eliminar las partículas óseas. Por último, el extremo libre del músculo deltoides se sutura a la cresta del acromion con las perforaciones anteriores.
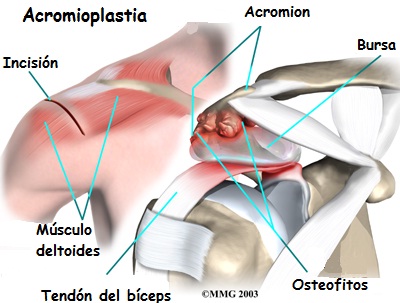
Si el tendón del bíceps está muy degenerado, se puede realizar tenodesis del bíceps (descrita a continuación).
Tenodesis del bíceps
La tenodesis del bíceps es un método que consiste en la reinserción del extremo superior del tendón del bíceps a una nueva ubicación. Los estudios demuestran que los resultados a largo plazo de este tipo de cirugía no son satisfactorios para los pacientes con tendinitis del bíceps. Sin embargo, la tenodesis puede ser necesaria cuando el tendón del bíceps está muy degenerado o cuando la reconstrucción del hombro para otros problemas es necesaria.
La tenodesis no es recomendable cuando se cree que la tendinitis es reversible. Las indicaciones específicas de la tenodesis de la porción larga del bíceps incluyen las siguientes:
- Roturas superiores al 25% del espesor parcial del tendón del bíceps
- Grave subluxación de la corredera bicipital
- Alteraciones óseas o ligamentosas de la corredera
- Atrofia del tendón del bíceps superior al 25%
- Fracaso de la descompresión quirúrgica
Una manera común de hacer esta cirugía se llama la técnica de "ojo de cerradura". Esta técnica describe un pequeño agujero hecho por el cirujano en el húmero. El extremo del tendón se desliza en la parte superior del agujero y se tira hacia abajo para anclarlo en su sitio.
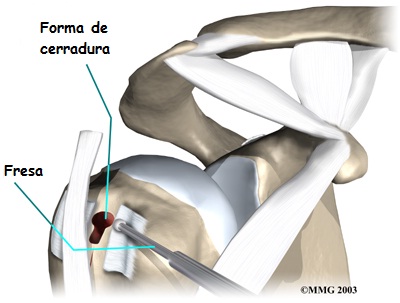
Esta cirugía se puede hacer por técnicas artroscópicas. El procedimiento de tenodesis generalmente se combina con otros procedimientos como los antes mencionados. La ventaja de hacerlo por técnicas artroscópicas es que se daña menos el tejido. Esto puede resultar en una curación y recuperación más rápida.
Evidencias crecientes han demostrado un cambio de rutina en la tenodesis hacia una mayor individualización, con consideraciones como edad fisiológica, nivel de actividad, expectativas y combinaciones específicas de la patología del hombro como factores importantes. Aunque se seguirán desarrollando nuevas técnicas de reparación, la preferencia es la preservación del complejo bíceps-labrum en lugar de cirugía de rutina.
Medicación
Antiinflamatorios no esteroideos (AINES)
Los AINES son medicamentos antiinflamatorios y no narcóticos que tienen actividad analgésica y antipirética. El mecanismo de acción no es completamente conocido, pero pueden inhibir la actividad de la ciclooxigenasa y la síntesis de prostaglandinas. También pueden intervenir en la inhibición de leucotrienos, enzimas lisosomales, lipooxigenasa, agregación de neutrófilos y funciones de membrana celular.
Anestésicos locales
El bloqueo de la generación o conducción de impulsos de un nervio mediante anestésico local evita la transmisión del dolor.
Glucocorticoides
Los glucocorticoides estimulan la síntesis de enzimas que disminuyen la respuesta inflamatoria y suprimen el sistema inmune.