🦶 Otros problemas del antepie
1. Dedos en Martillo
El dedo en martillo es una contractura (flexión) de una o ambas articulaciones del segundo, tercero, cuarto o quinto dedos de los pies. La deformidad resultante puede ser agravada por zapatos que son muy estrechos y generalmente resulta en dolores sobre las áreas protuberantes encima y en las extremidades de los dedos del pie. Es posible que se desarrolle un callo duro sobre estas protuberancias.
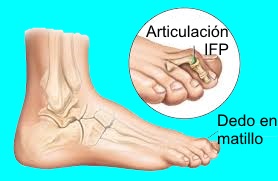
Los dedos en martillo generalmente comienzan como deformidades leves y empeoran progresivamente con el tiempo. En las primeras etapas, los dedos en martillo son flexibles y los síntomas a menudo se pueden manejar con medidas no invasivas. Pero si se deja sin tratamiento, los dedos en martillo pueden llegar a ser más rígidos y no responderán al tratamiento no quirúrgico.
Debido a la naturaleza progresiva de los dedos en martillo, deben recibir una atención temprana. Los dedos en martillo nunca mejoran sin algún tipo de intervención.
Causas
La causa más común de dedo en martillo es un desequilibrio músculo/tendón. Este desequilibrio conduce a una flexión del dedo, resultando en cambios mecánicos (estructurales) en el pie que se producen con el tiempo en algunas personas.
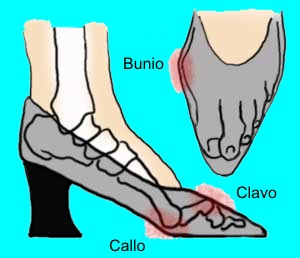
Los dedos en martillo pueden agravarse por zapatos que no ajusten adecuadamente. Un dedo en martillo puede resultar si un dedo del pie es demasiado largo y se ve obligado a una posición de hacinamiento cuando se lleva puesto un zapato apretado.
Ocasionalmente, el dedo en martillo es el resultado de un trauma anterior del dedo. En algunas personas, los dedos en martillo se heredan.
Síntomas
Los síntomas comunes de los dedos en martillo incluyen:
- Dolor o irritación en el dedo afectado cuando se usan zapatos.
- Callos y clavos en el dedo del pie, entre dos dedos, o en la bola del pie.
- Inflamación, enrojecimiento, o sensación de ardor.
- Contractura del dedo.
- En casos severos, se pueden formar llagas abiertas.
Diagnóstico
Aunque el dedo en martillo es evidente a la vista, para llegar a un diagnóstico se debe obtener una historia completa de los síntomas y un examen físico del pie y el tobillo. Durante el examen, se puede intentar reproducir los síntomas manipulando el pie y observando las contracturas.
También se pueden tomar radiografías del pie y tobillo para determinar el grado de la deformidad y evaluar los posibles cambios estructurales.

Los dedos en martillo son progresivos y no desaparecen por sí solos. Por lo general, empeoran con el tiempo, aunque no todos los casos evolucionan igual de rápido.
Tratamiento no quirúrgico
El tratamiento conservador varía según la gravedad de la deformidad:
- Acolchado de los callos y clavos con almohadillas protectoras. Se recomienda evitar las medicadas, ya que pueden contener ácido.
- Cambios en el calzado: evitar zapatos en punta, cortos o de tacón alto. Optar por calzado cómodo, con puntera ancha y tacón inferior a 2 cm.
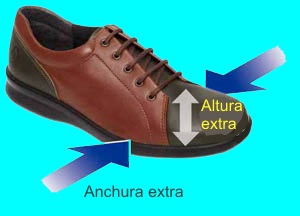
- Ortesis personalizadas para corregir el desequilibrio músculo-tendinoso.
- Infiltraciones de corticosteroides para aliviar dolor e inflamación.
- Medicamentos antiinflamatorios no esteroideos (AINE).
- Uso de férulas o cinchas para realinear el dedo doblado.
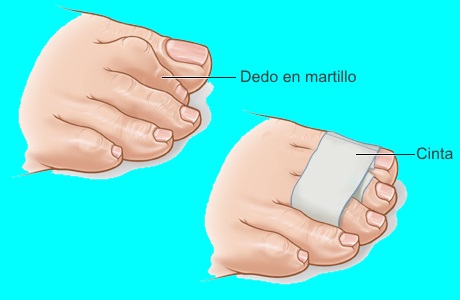
Tratamiento quirúrgico
En los casos avanzados, cuando el dedo se ha vuelto rígido y doloroso o aparecen úlceras, puede requerirse cirugía.
En muchas ocasiones, los pacientes con dedo en martillo también presentan juanetes u otras deformidades que se corrigen simultáneamente. La elección de la técnica quirúrgica dependerá del número de dedos afectados, el tipo y grado de deformidad, la edad del paciente y su nivel de actividad.
El tiempo de recuperación dependerá del procedimiento realizado.
Dedos en Garra, Martillo y Mazo. Diferencias clave
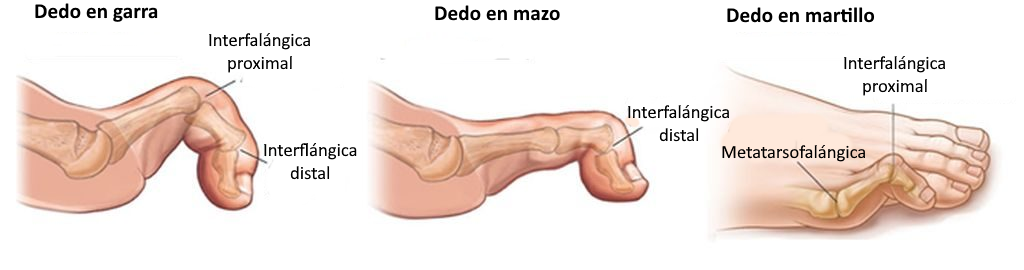
a) Dedo en Garra
- Deformidad: Hiperextensión en la MTF + flexión en las IFP e IFD.
- Causas: Desbalance muscular (neuropatías, artritis reumatoide).
- Tratamiento: Ortesis, liberación tendinosa, artroplastia.
b) Dedo en Martillo
- Deformidad: Flexión fija en la IFP.
- Asociado a: Hallux valgus, calzado estrecho.
- Tratamiento: Almohadillas, osteotomía (condilectomía).
c) Dedo en Mazo
- Deformidad: Flexión en la IFD.
- Frecuente en: Segundo dedo largo.
- Tratamiento: Férulas nocturnas, tenotomía flexora.
2. Sesamoiditis
Definición
Inflamación o fractura de los huesos sesamoideos (medial y lateral) situados bajo la cabeza del primer metatarsiano.
Causas
- Sobrecarga (corredores, bailarines de ballet).
- Traumatismo directo (caídas, uso de calzado rígido).
- Necrosis avascular (enfermedad de Renander).
Síntomas
- Dolor localizado en la planta del pie, bajo el primer metatarsiano.
- Incremento del dolor al caminar de puntillas.
Diagnóstico
- Radiografía: puede evidenciar fracturas o esclerosis de los sesamoideos.
- Resonancia magnética (RM): muestra edema óseo o signos de necrosis.
Tratamiento
- Reposo y calzado con suela tipo "rocker".
- Infiltraciones en casos persistentes o rebeldes.
- Resección quirúrgica en caso de fractura no consolidada.
3. Fracturas por Estrés del Antepié
Localización frecuente
- Segundo y tercer metatarsianos (conocida como "fractura de marcha").
- Cuello del quinto metatarsiano (fractura de la zona de Jones).
Factores de riesgo
- Aumento brusco de la actividad física.
- Osteoporosis o deficiencia de vitamina D.
Clínica
- Dolor progresivo en el antepié, con hinchazón local.
- Dolor a la palpación del metatarsiano afectado.
Diagnóstico
- Radiografía (puede ser normal en fases iniciales).
- RM o gammagrafía ósea para confirmación precoz.
Tratamiento
- Reposo durante 6 a 8 semanas y uso de bota de marcha.
- Cirugía en casos de desplazamiento o falta de consolidación.
4. Enfermedad de Freiberg (Osteocondritis del Metatarsiano)
Definición
Necrosis avascular de la cabeza metatarsiana, más frecuente en el segundo metatarsiano.
Etiología
- Microtraumatismos repetidos (uso de tacones altos, deportes de impacto).
- Alteración en la vascularización local.
Clínica
- Dolor localizado en la cabeza del metatarsiano.
- Rigidez articular y crepitación al movimiento.
Diagnóstico
- Radiografía: aplanamiento y esclerosis de la cabeza metatarsiana.
- RM: permite detectar edema óseo en fases tempranas.
Tratamiento
- Descarga del apoyo mediante plantillas personalizadas y AINEs.
- Cirugía en casos avanzados: osteotomía o injerto óseo.
5. Bursitis Intermetatarsal
Diferencial clave con neuroma de Morton
- Dolor más difuso, sin “clic” interdigital característico.
- Inflamación local sin irradiación a los dedos.
Causas
- Compresión crónica por calzado ajustado.
- Presencia de artritis inflamatorias.
Tratamiento
- Infiltraciones locales con corticoides.
- Uso de calzado amplio y almohadillas metatarsales.
6. Atrapamiento del Nervio Digital (Neuralgia de Baxter)
Localización
El nervio plantar lateral se ve atrapado entre el músculo abductor del hallux y el cuadrado plantar.
Síntomas
- Dolor en el borde interno del talón, que puede irradiar hacia el antepié.
- Parestesias o sensación de hormigueo en el arco plantar.
Diagnóstico diferencial
- Fascitis plantar.
- Radiculopatía lumbar (L5-S1).
Tratamiento
- Fisioterapia dirigida e infiltraciones locales.
- Liberación quirúrgica en casos crónicos resistentes.
7. Los Callos del Pie
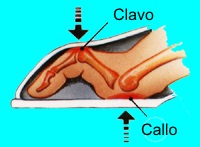
Los callos son causados por la presión ejercida en la piel de sus pies. Estos pueden ocurrir cuando los huesos del pie están apretados contra el zapato o cuando dos huesos están apretados juntos.
Los lugares más comunes donde se encuentran los callos son el dedo gordo y el quinto dedo. Los callos debajo de los extremos de los huesos del pie (metatarsianos) son bastante comunes. Los callos blandos o clavos u ojos de pollo pueden ocurrir en medio de los dedos del pie.
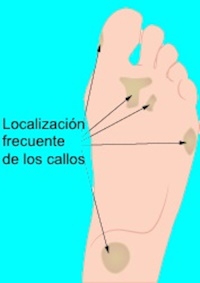
Tratamiento
El tratamiento involucra el alivio de la presión en la piel, usualmente modificando al zapato. Unas almohadillas para aliviar las presiones de los huesos pueden ayudar, pero tienen que ser situadas cuidadosamente. En algunas ocasiones, la cirugía es necesaria para eliminar una protuberancia del hueso que está causando un callo.
Para proporcionar alivio del dolor del callo, debe reducirse el peso anormal que está soportando el área callosa y redistribuirla con el resto del pie. La zona afectada, cuando el callo está presente debe ser acomodada para tal fin. Esto a menudo puede llevarse a cabo mediante la transferencia de peso de la zona afectada a otra porción del pie.
La forma más fácil y económica para lograr este objetivo es con el uso de plantillas ortopédicas personalizadas. Las plantillas deben ser cómodas y duraderas y se hacen a partir de moldes de los pies, y van a aliviar el dolor los de callos de la siguiente manera:
- Quitando la presión excesiva de los huesos y las articulaciones en los dedos de los pies, donde se ubica el callo doloroso.
- Acomodando y ajustándose para modificar cualquier patrón de marcha anormal, como la pronación.
- Protegiendo las bolas de los pies con materiales que absorben la fricción y presión excesiva.
Para el alivio duradero del dolor de los callos, los soportes para el arco normalmente proporcionan alivio. Son cómodas, y caben en cualquier zapato con un tacón de 3-4 cm o menos.
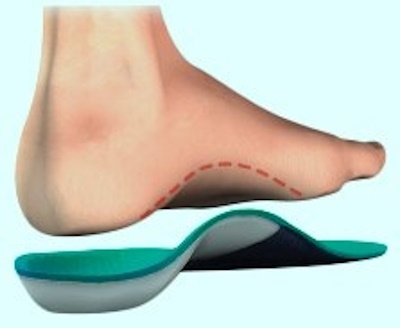
Consejos adicionales
- Usar zapatos con tacón bajo (2-2,5 cm).
- Usar calzado con suela gruesa y bien acolchada.
- No caminar descalzo. Proteger siempre la planta del pie.
- Limar los callos con piedra pómez regularmente. No cortarlos.
- Evitar almohadillas medicadas (pueden causar quemaduras). Usar solo no medicadas y retirarlas al final del día.
8. Verrugas Plantares
Se desarrollan en la planta del pie y suelen parecerse a los callos. Estas verrugas crecen hacia adentro por el peso corporal. Pueden causar dolor intenso al caminar.
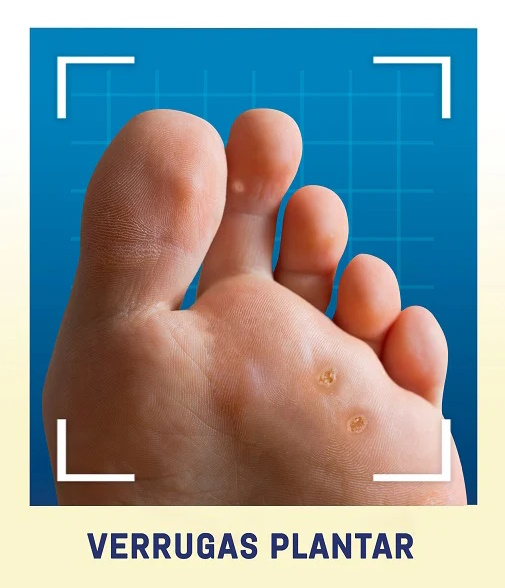
El tratamiento es difícil, pero puede incluir:
- Aplicaciones repetidas de ácido salicílico.
- Inyecciones intralesionales.
- Crioterapia con nitrógeno líquido.
- Cirugía (en casos resistentes).
Conclusión
El antepié es una región anatómica con una amplia variedad de patologías que pueden compartir síntomas similares. Por ello, es fundamental realizar un diagnóstico preciso para evitar confusiones clínicas, como por ejemplo entre una sesamoiditis y una fractura por estrés.
El enfoque terapéutico debe ser siempre escalonado, comenzando con medidas conservadoras y reservando la cirugía para aquellos casos que no responden adecuadamente al tratamiento inicial.
Recomendación clave
- Evaluar siempre la biomecánica del pie mediante un estudio de la marcha.
- Considerar el uso de técnicas de imagen avanzada (resonancia magnética, ecografía) cuando la clínica no sea concluyente.