Luxación congénita de cadera (Displasia del desarrollo de la cadera)
Índice del contenido
Luxación Congénita de Cadera: Un Enfoque Completo
La luxación congénita de cadera (también conocida como displasia del desarrollo de la cadera o DDC) es una de las patologías ortopédicas más fascinantes. Su origen es incierto, su evolución insidiosa y su tratamiento puede ser desalentador si no se diagnostica a tiempo.
Clasificaciones
Por Tipos de Luxación
La Displasia del Desarrollo de la Cadera (DDC) puede presentarse de dos formas principales:
- Displásicas Antropológicas
- Carácter hereditario.
- Más frecuente en niñas (proporción 7:1).
- La cadera se luxa inmediatamente después del nacimiento.
- Diagnóstico precoz → Tratamiento generalmente satisfactorio.
- Displásicas Teratológicas
- El niño nace con la cadera ya luxada.
- Asociada a malformaciones congénitas (pie zambo, estrabismo, etc.).
- Frecuencia similar en ambos sexos.
Otras clasificaciones equivalentes:
- Putti:
- Embrionarias (similares a displásicas antropológicas).
- Fetales (similares a displásicas teratológicas).
- Hase:
- Luxación típica (antropológica).
- Luxación atípica (teratológica).
Clasificaciones Diagnósticas y Radiológicas de la DDC
1. Clasificación de Graf (Ecografía)
Evalúa morfología del acetábulo y posición de la cabeza femoral mediante ángulos α (alfa) y β (beta):
| Tipo | Descripción | Ángulo α |
|---|---|---|
| Tipo I | Cadera normal | ≥ 60° |
| Tipo II | Cadera inmadura | 50°–59° |
| Tipo III | Cadera displásica o subluxada | < 50° |
| Tipo IV | Luxación completa | - |
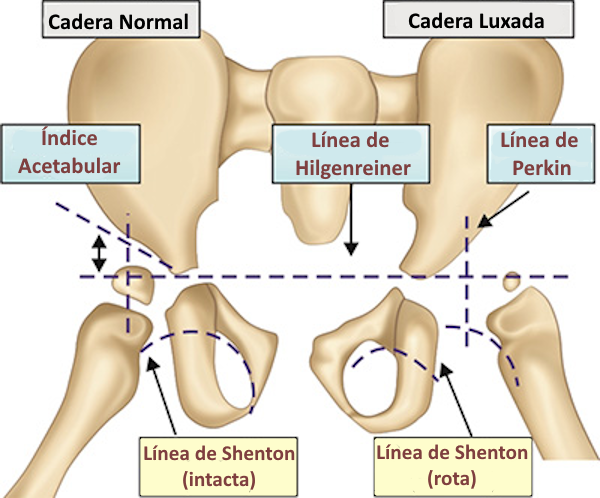
2. Índice Acetabular (Radiografía)
Ángulo entre la línea de Hilgenreiner y el techo acetabular. Valores normales por edad:
| Edad | Valor Normal |
|---|---|
| Recién nacido | < 30° |
| 1 año | < 25° |
| > 2 años | < 20° |
Valores superiores indican displasia.
3. Clasificación de Tönnis (Grado de Luxación)
Evalúa desplazamiento de la cabeza femoral respecto al acetábulo:
| Grado | Descripción |
|---|---|
| I | Lateralización leve (por debajo del borde acetabular). |
| II | Al nivel del borde acetabular. |
| III | Por encima del borde (sin contacto). |
| IV | Luxación completa (cabeza desplazada hacia arriba y lateral). |
Conclusión
- Evaluar la gravedad de la displasia.
- Orientar el tratamiento según edad, morfología y congruencia articular.
Fuentes: Graf, Putti, Hase, Tönnis.
Incidencia, Distribución y Factores de Riesgo
La DDC es una patología que no afecta a todas las razas ni a todas las zonas geográficas por igual. Es muy común en la raza blanca caucásica, rara en la raza amarilla y nunca se ha visto en negros.
Factores de Riesgo
Estos factores tienen en común la limitación del espacio del feto dentro del útero, lo que interfiere con el desarrollo normal de las caderas:
- Historia Familiar: La herencia es un factor importante.
- Antecedentes del Embarazo: Más frecuente en primogénitos, bajo peso al nacer, embarazos múltiples o presentación podálica.
- Sexo Femenino: Es 6 veces más frecuente en mujeres.
- Malformaciones Asociadas: Se relaciona con pie zambo, tortícolis o malformaciones de los miembros.
¡Todo niño con factores de riesgo o con una exploración física anormal debe ser sometido a pruebas diagnósticas para descartar la presencia de displasia de cadera!
Patogenia: El Porqué de la Luxación
La patogenia de la luxación típica (la más frecuente) se explica por varios mecanismos que ocurren antes del nacimiento:
- Presión disminuida en el acetábulo: El crecimiento del fémur provoca una hiperflexión de la cadera que reduce la presión sobre el acetábulo, haciendo que este sea menos profundo y más vertical.
- Deformidad femoral: El cuello femoral presenta un ángulo de anteversión y un valgo muy aumentados, lo que contribuye a la inestabilidad.
- Laxitud capsular: Una marcada laxitud congénita de la cápsula articular (posiblemente hormonal o genética) completa el cuadro de inestabilidad.
Si a todo esto se le suman factores como una maniobra brusca del ginecólogo al nacer, o una posición incorrecta en el pañal o el cuco, la cadera puede luxarse. Un fallo en el diagnóstico en la infancia lleva a una luxación persistente, que a largo plazo causará una artrosis degenerativa.
Clínica de la Displasia del Desarrollo de la Cadera (DDC) según Edad
1. Recién Nacido (0-1 mes)
- Exploración ortopédica fundamental.
- Maniobras diagnósticas:
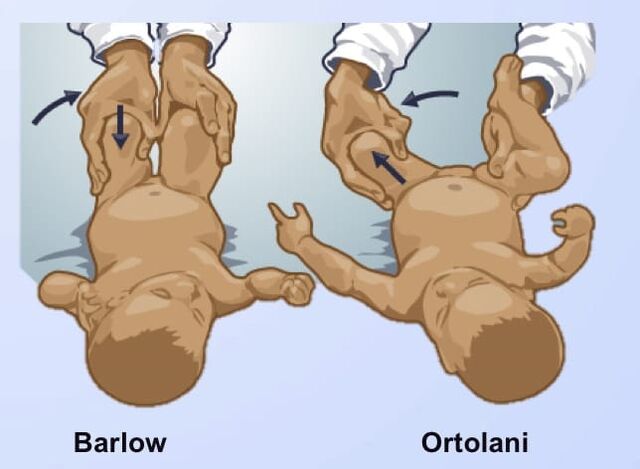
- Test de Ortolani: Reduce una cadera luxada mediante abducción + presión anterior del fémur.
- Test de Barlow: Luxa una cadera inestable mediante aducción + presión posterior.
- No suele haber signos externos visibles (puede ser asintomático).
2. Lactantes (1-3 meses)
- Disminución de la abducción en la cadera afectada.
- Asimetría de pliegues (glúteos, inguinales).
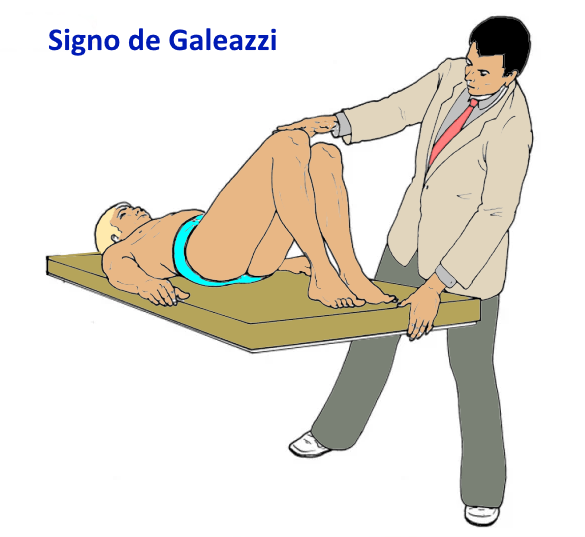
- Signo de Galeazzi: Acortamiento del muslo al flexionar las rodillas.
- Limitación progresiva de la movilidad.
3. > 6 meses
- Signos más evidentes:
- Cojera (si es unilateral).
- Marcha en abducción (si es bilateral).
- Persistencia de asimetría de pliegues y acortamiento.
- Inestabilidad articular (no siempre detectable con maniobras).
4. Niños mayores / Adolescentes no diagnosticados
- Dolor en cadera.
- Cojera o limitación funcional.
- Displasia residual o subluxación crónica.
Diagnóstico
1. Exploración Clínica
- Recién nacidos y lactantes:
- Maniobra de Ortolani: "Clic" reducible al abducir la cadera.
- Maniobra de Barlow: Detecta luxabilidad.
- Signo del pistón: Movimiento anormal al empujar la extremidad.
- Lactantes mayores (>3 meses):
- Limitación de abducción.
- Signo de Galeazzi (acortamiento femoral).
2. Pruebas de Imagen
| Método | Edad Ideal | Hallazgos Clave |
|---|---|---|
| Ecografía | 0–4/6 meses |
|
| Radiografía | > 4–6 meses |
|
| TAC / RM | Casos complejos |
|
- Ecografía Graf:
- Ángulo α (normal ≥60°).
- Ángulo β (normal <55°).
- Radiografía:
- Luxación: Cabeza femoral fuera del acetábulo.
- Displasia: Techo acetabular verticalizado.
Resumen Diagnóstico
| Edad | Exploración Clave | Prueba de Imagen |
|---|---|---|
| RN - 3 meses | Ortolani/Barlow, asimetría | Ecografía |
| 3–6 meses | Galeazzi, limitación abducción | Radiografía |
| >6 meses | Cojera, marcha anormal | Radiografía / TAC-RM |
Importancia del diagnóstico precoz:
- Tratamiento temprano → Mayor éxito.
- Retraso → Mayor riesgo de artrosis precoz.
Tratamiento de la Luxación Congénita de Cadera (LCC) según Edad
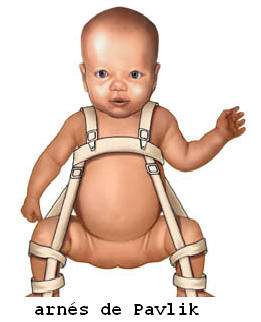
1. Recién Nacidos hasta los 6 meses
Objetivo: Reducción concéntrica y estable de la cabeza femoral para favorecer el desarrollo normal del acetábulo.
| Método | Detalles |
|---|---|
| Arnés de Pavlik |
|
| Fracasos/Contraindicaciones |
|
Importante:
- Diagnóstico precoz evita complicaciones y reduce necesidad de cirugía.
- Seguimiento clínico y ecográfico esencial.
2. De 6 meses a 2 años
Arnés de Pavlik ya no es eficaz.
| Tratamiento | Detalles |
|---|---|
| 1. Tracción preoperatoria (opcional) |
|
| 2. Reducción cerrada bajo anestesia |
|
| 3. Reducción abierta |
|
Objetivo: Restaurar congruencia articular y permitir desarrollo acetabular.
Seguimiento: Radiográfico obligatorio.
3. De 2 a 4 años
Remodelación acetabular espontánea limitada → Enfoque quirúrgico.
| Tratamiento | Detalles |
|---|---|
| 1. Reducción abierta | Con capsuloplastia + tenotomía (aductores/psoas). |
| 2. Osteotomías combinadas |
|
| 3. Inmovilización | Yeso pelvipédico (6 semanas) → Ortesis nocturna. |
Objetivo: Prevenir artrosis precoz.
Seguimiento: Hasta madurez esquelética.
4. Mayores de 4 años
Remodelación espontánea mínima → Prioridad a osteotomías pélvicas.
| Tratamiento | Detalles |
|---|---|
| 1. Osteotomía pélvica | Salter/Pemberton (mejora cobertura). Periacetabulares (adolescentes). |
| 2. Cirugía combinada | Osteotomía femoral varizante/desrotatoria si es necesario. |
| 3. Técnicas de rescate | Osteotomía de Chiari o tectoplastia de Staheli (casos complejos). |
| 4. Complicaciones tardías |
|
Seguimiento: Hasta madurez esquelética (riesgo de fallos de remodelación).
Resumen por Edad
| Edad | Tratamiento Principal | Alternativas/Complicaciones |
|---|---|---|
| RN - 6 meses | Arnés de Pavlik | Reducción cerrada/abierta si fracasa. |
| 6 meses - 2 años | Reducción cerrada/abierta + yeso | Osteotomías en casos complejos. |
| 2 - 4 años | Reducción abierta + osteotomías | Combinación pélvica/femoral. |
| >4 años | Osteotomías pélvicas avanzadas | Técnicas de rescate (Chiari/Staheli). |
Principios clave:
- Cuanto antes el tratamiento, mejor pronóstico.
- Seguimiento prolongado para detectar displasia residual o complicaciones.
Seguimiento, Complicaciones y Pronóstico
Seguimiento a largo plazo
- Es obligatorio en todas las caderas tratadas hasta la madurez esquelética.
- Debe incluir controles clínicos, ecográficos (en lactantes) y radiográficos periódicos.
- Se vigilan signos de remodelación insuficiente, subluxación residual o displasia persistente.
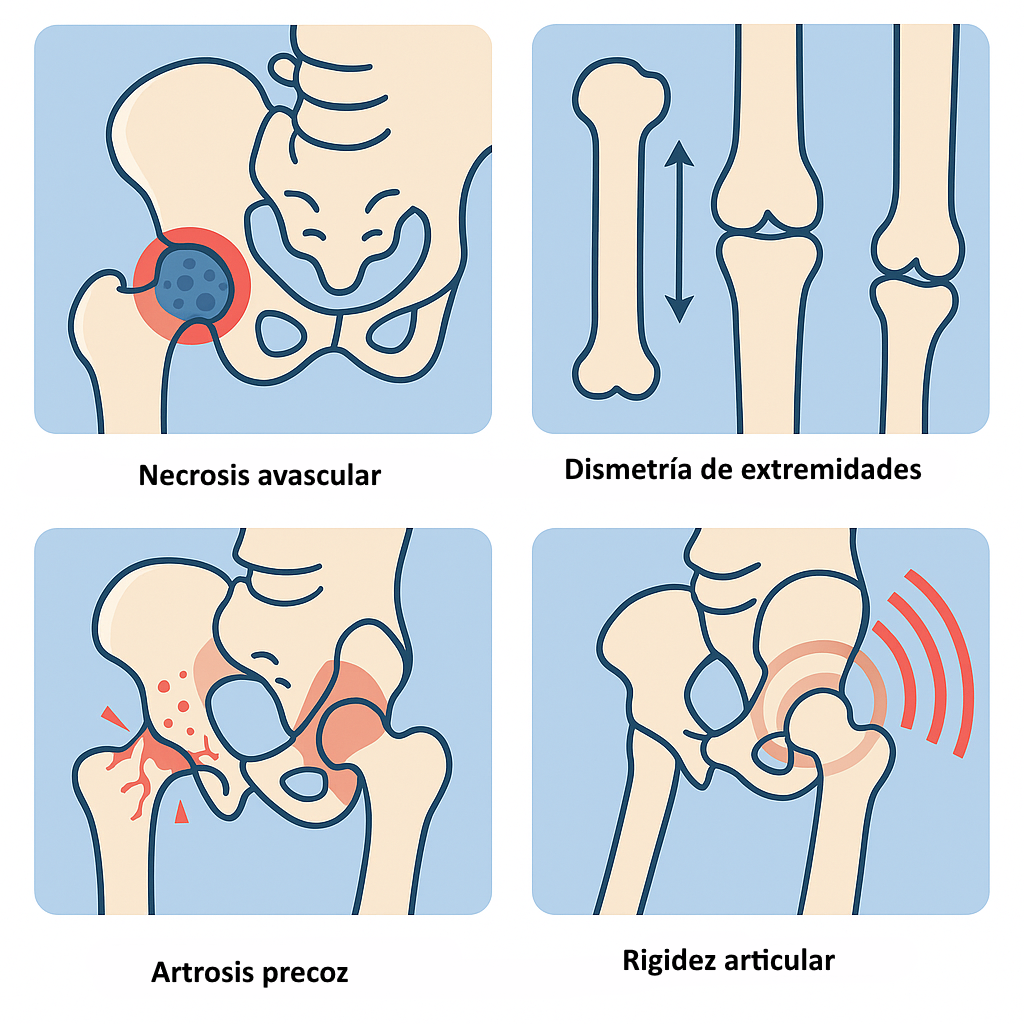
Complicaciones principales
- Necrosis avascular de la cabeza femoral: Asociada a reducción forzada o inmovilización excesiva. Puede causar colapso articular y deformidad.
- Dismetría de miembros inferiores: Por alteración del crecimiento femoral proximal o necesidad de cirugía unilateral. Puede requerir epifisiodesis contralateral.
- Artrosis precoz: Consecuencia de incongruencia articular no corregida o tratamientos tardíos.
- Rigidez articular: Especialmente tras reducciones abiertas sin adecuada rehabilitación.
Pronóstico
El pronóstico es excelente cuando se realiza diagnóstico y tratamiento precoz, con tasas de éxito superiores al 90 % en lactantes tratados con arnés de Pavlik. En cambio, el tratamiento tardío con cirugía múltiple puede conducir a resultados funcionales menos favorables, con riesgo de artrosis precoz y necesidad de artroplastia en la adultez.
Los adultos que no fueron tratados pueden presentar cojera, dolor y artrosis, requiriendo cirugías reconstructivas complejas con resultados limitados comparados con los tratamientos realizados en la infancia.
Conclusiones
- La displasia del desarrollo de la cadera (DDC) representa una patología ortopédica infantil de gran relevancia, cuya detección y tratamiento precoz determinan el pronóstico funcional de la articulación coxofemoral.
- El cribado neonatal mediante exploración física y ecografía es esencial para identificar formas subclínicas y establecer intervenciones tempranas.
- El tratamiento debe individualizarse según la edad del paciente, el grado de displasia y la evolución clínica, empleando métodos conservadores (arnés de Pavlik) en los primeros meses, y técnicas quirúrgicas progresivamente más complejas a medida que avanza la edad.
- El seguimiento radiológico prolongado hasta la madurez esquelética es imprescindible para detectar displasias residuales y prevenir secuelas a largo plazo.
- Las complicaciones como la necrosis avascular, dismetría o artrosis precoz pueden minimizarse mediante una planificación terapéutica adecuada y un control evolutivo riguroso.
- El pronóstico es excelente en los casos tratados precozmente. En cambio, los tratamientos tardíos, aunque necesarios, conllevan mayor morbilidad, limitación funcional y riesgo de cirugía reconstructiva en la adultez.