|
Artropatías microcristalinas 
DEFINICIÓN
La gota, es una enfermedad metabólica de naturaleza heterogénea, a menudo
familiar, caracterizada por hiperuricemia y depósitos cristales de urato
monosódico en articulaciones y otros tejidos extraarticulares por saturación de
los líquidos corporales por hiperuricemia, y cuya manifestación característica
es la de presentar episodios de inflamación articular, generalmente
autolimitados y recurrente.
Es útil realizar la distinción entre hiperuricemia y gota. La primera es un
concepto —bioquímico“ y la segunda un concepto clínico. Hiperuricemia se define
como la concentración sérica de ácido úrico por encima de dos desvíos estándar
de la media establecida de acuerdo con el sexo y la edad: mayor de 7 mg/dl para
el hombre adulto y de 6 mg/dl para la mujer posmenopáusica. En la premenopausia,
los niveles normales de uricemia son de 4,0 mg/dl, y en los niños de 3,5 a 4
mg/dl, los cuales aumentan progresivamente con la edad hasta llegar a los
valores del adulto. La hiperuricemia definida en estos términos es asintomática.
EPIDEMIOLOGÍA
La prevalencia de la gota ha aumentado en las últimas décadas. La gota es una
enfermedad del adulto, con un pico de incidencia en la quinta década de la vida.
Los ataques gotosos agudos son significativamente más frecuentes durante la
primavera.
La relación hombres/mujeres es de 3:1. Raramente ocurre en adolescentes o en
mujeres premenopáusicas, aunque después de la menopausia la relación
hombres:mujeres tiende a equilibrarse. Esto se explicaría por la acción
hipouricemiante de los estrógenos que facilitan la excreción renal del urato.
Es la causa más común de artritis inflamatoria en los hombres de más de 40 años
de edad y probablemente la segunda causa de artritis inflamatoria considerando a
la población general.
Alrededor del 5 % de la población adulta presenta hiperuricemia, aunque
aproximadamente sólo 1 de cada 5 personas desarrollará manifestaciones clínicas
por el depósito de UMS.
La hiperuricemia es el principal factor de riesgo para desarrollar gota. La
historia familiar de pacientes gotosos es otro factor de riesgo de hiperuricemia
y gota, lo cual demuestra que factores genéticos intervienen en esta enfermedad.
Se ha sugerido la relación común de todas estas enfermedades y la obesidad.
La asociación de
gota con la sobrealimentación y el alcohol está bien documentada, por lo cual le
valió la denominación de la enfermedad de los reyes. Aproximadamente la mitad de
los pacientes gotosos tienen un sobrepeso de 15 y 75 % y muestran
hipertrigliceridemia. La observación de que la síntesis de ácido úrico está
acelerada en la dieta fortificada con proteínas y que la reducción del sobrepeso
corrige la hiperuricemia sugiere que la alimentación es muy importante en la
persistencia de la elevación del ácido úrico en sangre; sin embargo, una dieta
estricta con bajo contenido de purinas solamente consigue una moderada reducción
de esos
niveles (no mayor de 2 mg/dl)
FISIOPATOLOGÍA
El plasma se encuentra saturado con ácido úrico 7,0mg/dl, La solubilidad del
urato a 30 ºC es de apenas 4 mg/dl (0,24 m mol/l), por lo que los cristales de
urato monosódico con forma de aguja se depositan en los tejidos avasculares como
el cartílago, o poco vascularizados como los tendones y los ligamentos, situados
alrededor de las articulaciones periféricas y en los tejidos más fríos (orejas).
Cuando la enfermedad es de larga evolución, los cristales de urato monosódico se
pueden depositar en articulaciones centrales de gran tamaño y en el parénquima
de órganos como el riñón.
Los tofos son agregados de cristales de urato monosódico. Tienen un tamaño
suficiente para poderse ver en las radiografías de las articulaciones como
lesiones en sacabocados y ser palpables como nódulos subcutáneos. Con el pH
ácido de la orina, el ácido úrico precipita con rapidez formando cristales como
placas capaces de agregarse para formar arenilla o cálculos, que pueden producir
uropatía obstructiva.
La gota puede clasificarse en:
• Primaria: aquella que se presenta en ausencia de enfermedades aparentes, dieta
o fármacos.
• Secundaria: la que se asocia a cualquier causa de hiperuricemia prolongada.
Las más frecuentes son las inducidas por diuréticos y las relacionadas con
alteraciones mieloproliferativas. La insuficiencia renal y la psoriasis son
causas infrecuentes.
ETIOPATOGENIA
El urato es el producto final del catabolismo de las purinas y se excreta en
un 90 % a nivel renal. Los niveles normales de urato en el plasma son cercanos
al punto de saturación, por lo que un aumento
en la producción o una disminución en su excreción renal puede favorecer su
precipitación en forma de UMS. Factores genéticos y ambientales modifican los
niveles de urato en sangre, así como también el peso, la dieta, el estilo de
vida, la clase social y los valores de hemoglobina.
La concentración de urato plasmático depende de:
- de la síntesis de novo;
- de la degradación de los ácidos nucleicos del propio organismo; y
- de la degradación de las purinas de los alimentos (tabla 1).
| Clasificación de la hiperuricemia |
 |
Aumento de la producción de
ácido úrico (10%). Se desconoce la razón para el aumento
de la síntesis de ácido úrico de novo en la mayoría de los casos
de gota, pero algunos casos se pueden atribuir a deficiencia de
hipoxantina-guanina fosforribosiltransferasa o a hiperactividad
de la fosforribosilpirofosfato sintetasa. La primera anomalía
forma parte del síndrome de Lesch-Nyhan.
 |
Hiperuricemia primaria
 |
Idiopática
|
 |
Deficiencia de
HGPRT (total o parcial)
|
 |
PRPP sintetasa
hiperactiva
|
|
 |
Hiperuricemia
secundaria.
 |
Dieta excesiva en
purinas. No obstante, una dieta estricta con
contenido bajo en purinas sólo desciende el
urato sérico basal en 1 mg/dl (0,06 m mol/l)
aproximadamente.
|
 |
Aumento en el
recambio de nucleótidos.
|
 |
Enfermedades mieloproliferativas
|
 |
Enfermedades linfoproliferativas
|
 |
Anemia hemolítica
|
 |
Psoriasis
|
 |
Degradación
acelerada de ATP
|
 |
Ingestión de fructosa, intolerancia
hereditaria a la glucosa
|
 |
Enfermedad por almacenamiento de glucógeno
(tipo I, III, V y VII)
|
 |
Hipoxemia y mala perfusión tisular
|
 |
Ejercicio muscular severo
|
 |
Abuso de alcohol. El consumo excesivo de
alcohol que aumenta el catabolismo de los
nucleótidos en el hígado y aumenta la formación
de ácido láctico que, al igual que otros ácidos
orgánicos, bloquea la secreción de urato por los
túbulos renales.
|
|
|
|
 |
Disminución en la excreción
renal de urato (90%)
|
 |
Hiperuricemia primaria
|
 |
Idiopática, sin lesión
renal previa.
|
 |
Hiperuricemia secundaria. Ingesta de alcohol, fármacos (tiazidas, etambutol,
salicilatos a dosis bajas, pirazinamida, ciclosporina, ácido
nicotínico, levodopa), acidosis láctica, cetoacidosis,
síndrome de Down, insuficiencia renal crónica, intoxicación
por plomo, hiperparatiroidismo, sarcoidosis. La
hiperuricemia asociada a la acidosis, sea de la causa que
sea es debida a que estos ácidos compiten con el ácido úrico
para su excreción renal.
|
 |
Disminución de la función
renal
|
 |
Inhibición de la excreción
tubular de uratos
|
 |
Aniones competitivos (por ej.: cetoacidosis
diabética y acidosis láctica)
|
 |
Reabsorción tubular de
uratos aumentada (deshidratación y diuréticos)
|
 |
Mecanismos incompletamente
definidos
|
 |
Hipertensión
|
 |
Hiperparatiroidismo
|
 |
Drogas (ciclosporina, pirazinamida, etambutol, dosis
bajas de salicilatos)
|
|
MANIFESTACIONES CLÍNICAS
 |
Hiperuricemia asintomática: elevación sérica del ácido úrico sin
evidencia clínica de depósitos de cristales de urato monosódico.
|
 |
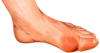
Gota aguda: comienza sin avisar. Puede desencadenarse por
traumatismo menor, sobrecarga dietética o alcohólica, cirugía, fatiga,
tensión emocional o física (infección, oclusión vascular) se presenta como
monoartritis aguda, en alguna ocasión puede ser poliarticular, con eritema,
calor, tumefacción, rubor y una gran hipersensibilidad. El dolor es cada vez
más intenso y suele llegar a ser insoportable. La piel suprayacente está
tensa, caliente, brillante y roja o violácea. La localización más frecuente
es la primera articulación metatarsofalángica (podagra), pero también se da
en pie, tobillo, rodilla, muñeca y codo. Pueden aparecer fiebre,
taquicardia, escalofríos, malestar general y leucocitosis. En mujeres puede
ser poliarticular; incluso, puede presentarse el proceso inflamatorio a
nivel de nódulos de Heberden si hay osteoartrosis asociada.
|
| |
|
 |
Gota intercrítica: periodo asintomático entre los ataques agudos.
En 67% de los casos la recurrencia después del primer episodio ocurre en el
primer año. Los intervalos asintomáticos pueden variar, pero tienden a
acortarse al avanzar la enfermedad. Sin profilaxis pueden ocurrir varios
episodios al año y aparecer síntomas articulares crónicos con deformidad
articular erosiva permanente.
|
 |
Gota tofácea crónica: Se caracteriza por la presencia de tofos
(depósito de cristales
de urato monosódico rodeado de células inflamatorias y fibroblastos), en
articulaciones, bursas y otros tejidos extraarticulares. La piel que lo
recubre se torna firme, amarillenta y sensible a cualquier traumatismo, lo
cual conduce a ulceración e infección. La aparición clínica de los tofos se
justifica solamente en la forma avanzada de la enfermedad, en general al
cabo de 10 años del primer episodio agudo, pero microtofos pueden estar
presentes en la membrana sinovial en estadios tempranos. Cuando se sitúan en
el interior de la articulación producen erosiones que pueden resultar una
desestructuración importante. . Las localizaciones más frecuentes de los
tofos son a nivel de la membrana sinovial, el hueso subcondral, la bursa
olecraneana, los tendones infrapatelar y aquiliano, el tejido subcutáneo de
la superficie extensora de los antebrazos, las superficies articulares y,
con menor incidencia, a nivel del hélix de las orejas. Los tofos son
especialmente comunes en articulaciones previamente dañadas, como en los
nódulos de Heberdeen en las mujeres posmenopáusicas que toman diuréticos.
También han sido observa dos a nivel de la pared aórtica, las válvulas
tricúspide y mitral, el cartílago nasal, los párpados, la córnea y la
esclerótica. Los tofos nunca fueron hallados a nivel del sistema nervioso
central, ya que la concentración de ácido úrico en éstos es muy baja, en el
rango de 0,25-1,0 mg/dl. La presencia de tofos indica un diagnostico tardío
de la enfermedad o un tratamiento inadecuado, ya que el tratamiento correcto
detiene la formación de los tofos e incluso disuelve los ya existentes. La
deformación articular puede desarrollarse como consecuencia de la erosión
del hueso subcondral. El tofo no afecta en forma temprana el cartílago sino
los puntos de inserción de la cápsula articular. La formación de tofos a
nivel de los tendones de las manos y las muñecas puede causar dedos en
resorte y síndrome del túnel carpiano. El material tofáceo, blanco y calizo,
puede ser aspirado a través de la superficie dérmica o a veces fluye
espontáneamente después de una erosión superficial de la piel. La
observación de ese material mediante examen con luz polarizada confirma la
presencia de UMS y los cultivos excluyen la infección.
|
 |
Problemas renales de la gota: se han descrito proteinuria e
isostenuria sin disminución de la función renal. Rara mente un gotoso
desarrolla una insuficiencia renal. Los enfermos por hiperproducción de
ácido úrico pueden desarrollar cálculos renales, y también de litiasis
cálcica. El riñón se puede comprometer de diferentes formas en el paciente
gotoso. La proteinuria y la hipertensión moderada han sido comunicadas en el
20 al 40 % de los pacientes, pero ambas suelen ser benignas en la gota
idiopática. Las formas más severas de compromiso renal con nefrosclerosis u
otra declinación de la función del riñón están usualmente asociadas con
envejecimiento, hipertensión severa, litiasis renal, pielonefritis y déficit
enzimático hereditario. Algunas enfermedades renales son causas de
hiperuricemia. El riesgo de urolitiasis está claramente incrementado en el
paciente con gota. Fessel encontró que es de 1 cálculo cada 852 pacientes
normouricémicos por año, 1 cálculo cada 295 pacientes por año con
hiperuricemia asintomática y 1 cada 114 pacientes por año con gota
establecida es paralela al incremento del urato en el suero, a la acidez
urinaria y a la concentración de urato en orina. La prevalencia de
urolitiasis se incrementa de un 11 % en pacientes con una excreción de 300
mg/día y al 50 % en los pacientes que eliminan más de 1100 mg/día . Las
litiasis de urato son habitualmente radiolúcidas, pequeñas y redondeadas,
pero a veces contienen sales de calcio y se transforman en radioopacas. El
incremento de los niveles de urato sérico en valores tan elevados como 40-60
mg/dl puede ocurrir en pacientes con leucemia o linfoma, como resultado de
la rápida destrucción celular después de una terapéutica agresiva con
corticoides, irradiación o agentes alquilantes. La precipitación de urato a
nivel de los túbulos
renales en estos pacientes puede producir obstrucción urinaria con
insuficiencia renal aguda oliguria. Esta situación puede prevenirse o
revertirse con la administración de alopurinol. El desarrollo de
hiperuricemia en la hipertensión arterial parece estar relacionado con la
anormalidad del transporte de ácido úrico por los túbulos renales. La
diabetes mellitus, la aterosclerosis cerebral y cardíaca y la
hipertrigliceridemia también ocurren con más frecuencia en los pacientes con
gota
|
EXÁMENES DE LABORATORIO
Las concentraciones séricas de ácido úrico valoradas como hiperuricemia son:
• Hombre: >7 mg/dL ó 0,42 mmol/L.
• Mujer: > 6 mg/dL ó 0,36 mmol/L.
El ácido úrico no debe determinarse de forma sistemática, aunque sí en caso de
mono u oligoartritis, litiasis renal, presencia de tofos o ingesta de tiazidas,
ciclosporina o pirazinamida. También en pacientes con leucemias o enfermedades
linfoproliferativas antes y después de tratamientos radio o quimioterápicos.
El diagnóstico de gota aguda se realiza mediante la identificación de cristales
de urato monosódico articulares. Al practicar el análisis del líquido sinovial
deben realizarse también estudios citoquímicos, tinción de Gram y cultivo para
descartar la presencia de infección.
La determinación seriada de ácido úrico urinario en 24 horas, sirve para definir
si el paciente es hipo o normoexcretor (90% de los casos) o hiperexcretor (10%),
si la cuantificación es igual o mayor a 800mg.
En todo paciente con gota debe solicitarse además perfil lipídico, uroanálisis y
pruebas de función renal.
ESTUDIO RADIOGRÁFICO
En etapas tempranas de la enfermedad, las radiografías no muestran cambio,
aunque puede mostrar la tumefacción de las partes blandas que rodean a la
articulación afectada, sobre todo en un ataque agudo. Puede ser de ayuda para
excluir otras patologías al mostrar cambios compatibles con artritis séptica,
condrocalcinosis o periartritis calcificante que clínicamente pueden remedar una
artritis gotosa. La artritis tofácea tiende a producir deformidad irregular de
los tejidos blandos y ocasionalmente se pueden observar calcificaciones a su
nivel. Las erosiones óseas que ocurren en la forma crónica de la enfermedad son
redondeadas u ovales y rodeadas de margen esclerótico. Estas erosiones pueden
ser intraarticulares o periarticulares, y el espacio articular es afectado
solamente en la fase tardía de la enfermedad. Estas características permiten
diferenciar la erosión de la gota de la que produce la artritis reumatoidea. Se
ha utilizado la tomografía axial computada para detectar tofos intraarticulares
en la rodilla, correlacionando en casos positivos con una enfermedad más
persistente. En general, el papel diagnóstico de la radiología es escaso.
DIAGNÓSTICO
 |
Historia clínica detallada (antecedentes familiares y personales,
antecedentes de artritis gotosa, cálculos urinarios de ácido úrico o tofos).
Considerar el diagnóstico de artritis séptica.
|
 |
Exploración física (problemas articulares, tofos, litiasis úrica y
nefropatía). La articulación más frecuentemente afectada es la primera
metatarsofalángica, manos y también tobillo y rodilla.
|
 |
La elevación del urato sérico (7mg/dl o 0,41 m mol/l) apoya el
diagnóstico pero no es específica. Aproximadamente el 30% de los pacientes
presentan una cifra normal de urato sérico en el momento del ataque agudo.
|
 |
El diagnóstico de la artritis gotosa se realiza mediante la
identificación de cristales de urato monosódico con forma de aguja que están
libres en la articulación o en el interior de células fagocitarias.
|
 |
En casos en los cuales es imposible realizar el estudio de líquido
sinovial, incluido el estudio de los cristales, la respuesta rápida al
tratamiento con colchicina o antiinflamatorios no esteroideos (AINES) en un
individuo con hiperuricemia y monoartritis, sugiere el diagnóstico de gota.
Tras 24 h de tratamiento con colchicina se produce una mejoría espectacular.
No todos los ataques de gota responden bien, y también se puede producir una
mejoría si se trata de un cuadro de seudogota, tendinitis calcificada u
otros trastornos, por lo que la respuesta al tratamiento no se debe
considerar criterio diagnóstico.
|
 |
Las radiografías muestran lesiones en
sacabocados en el hueso subcondral, con frecuencia en la primera
articulación metatarsofalángica. Los tofos pueden alcanzar 5 mm de diámetro
antes de ser visibles como lesiones óseas en las radiografías. Estas
lesiones óseas detectables no son específicas ni diagnósticas, pero casi
siempre preceden a la aparición de tofos subcutáneos.
|
 |
Se debe buscar el diagnóstico
etiológico para identificar causas tratables: uricosuria de 24 horas
(uricosuria >700-1000 mg/24h indica sobreproducción de ácido úrico). Valorar
la coexistencia de: obesidad, intolerancia a la glucosa, HTA, DM tipo II,
cardiopatía isquémica, hiperlipoproteinemia tipo IV (asociadas a
hiperuricemia / gota).
|
CLAVES DIAGNÓSTICAS
 |
Inicio agudo, típicamente nocturno y, generalmente monoarticular; en la
mayoría de los casos compromete la primera articulación metatarsofalángica
(podagra) y requiere atención de urgencia .
|
 |
Descamación postinflamatoria y prurito.
|
 |
Hiperuricemia en la mayoría, el diagnóstico se confirma con la
identificación de cristales de urato monosódico en fluido articular
|
 |
Presencia de UMS en un tofo aspirado o biopsiado.
|
 |
Presencia de un episodio de artritis aguda que evoluciona en crisis, con
períodos libres de enfermedad e hiperuricemia, y responde favorablemente a
la terapéutica con colchicina.
|
DIAGNÓSTICO DIFERENCIAL
 |
Artritis séptica piógena. Por la clínica y el análisis de liquido
sinovial, ya que el cultivo del líquido sinovial pone de manifiesto la
presencia de bacterias.
|
 |
Condrocalcinosis (enfermedad por depósito de pirofosfato de
calcio dihidratado), en su manifestación de pseudogota, La clínica ya marca
alguna diferencia, pero es definitivo el análisis del líquido sinovial, que
da la certeza diagnóstica, detectando cristales intracelulares de
pirofosfato de calcio el cual es de birrefringencia débilmente positiva, de
menor tamaño y de extremos aplanados. Además existen depósitos radiopacos en
el fibrocartílago o en el cartílago hialino articular (en especial en la
rodilla). El curso clínico suele ser más leve.
|
 |
La fiebre reumática aguda con afectación articular y la artritis
reumatoide juvenil pueden simular una gota, pero son más frecuentes en
personas jóvenes, que no suelen presentar gota.
|
 |
El reumatismo palindrómico (ataques agudos de inflamación en una
articulación o en varias) es frecuente, sobre todo en personas de edad media
o en hombres mayores. El inicio suele ser más brusco incluso que el de la
gota, y el dolor puede ser igual de intenso. Los ataques remiten
espontáneamente por completo después de 1 a 3 d. Estos ataques pueden ser
precursores del inicio de AR, y las pruebas de factor reumatoide suelen ser
positivas (estas pruebas son positivas en el 10% de los pacientes con gota).
Estos ataques se asocian con un depósito local de fibrina. Es difícil
obtener líquido sinovial porque los ataques suelen afectar a los tejidos
extraarticulares. Los nódulos de Heberden de la artrosis pueden ser asiento
de tofos, en especial en mujeres ancianas que toman diuréticos.
|
TRATAMIENTO
Objetivos:
- detener el ataque agudo con AINE,
- prevenir los ataques agudos recidivantes (si son frecuentes) mediante la
administración diaria de colchicina y
- la prevención del depósito de cristales de UMS y la resolución de los
tofos existentes mediante reducción de la concentración de urato en el
compartimiento corporal extracelular. Se debe instaurar un programa
preventivo dirigido a evitar la discapacidad por erosión ósea y del
cartílago articular y la lesión renal. El tratamiento específico depende de
la fase evolutiva y la intensidad de la enfermedad.
MEDIDAS NO FARMACOLÓGICAS
 |
Abstenerse de alcohol.
|
 |
Control de la tensión arterial, dislipemia, sobrepeso, psoriasis y
enfermedades vasculares.
|
 |
Dieta baja en purinas (evitar café, carnes rojas).
|
 |
Ingesta hídrica elevada (2 litros/día).
|
 |
Valorar la existencia de fármacos que elevan el nivel de ácido úrico en
sangre y la posibilidad de retirarlos.
|
En los estados crónicos, habiéndose documentado la hiperuricemia, el manejo
se fundamenta en terapias orientadas a reducir los niveles de uratos en sangre.
Lo primero es el cambio en los hábitos de vida, tales como dieta, reducción de
peso, limitación en la ingesta de alcohol y evitar drogas y medicamentos que
induzcan altos niveles de ácido úrico. Las dos drogas de escogencia para reducir
la hiperuricemia son el alopurinol y el agente uricosúrico probenecid.
En la
gota aguda, además de la colchicina y los AINES, puede ser necesaria la
aplicación de diclofenaco IM, que tiene un efecto rápido y eficaz. Si no es
posible realizar tratamiento estándar por contraindicaciones médicas o
farmacológicas, se puede recurrir a los esteroides intraarticualres y/o
sistémicos y a la punción para drenaje de la articulación (artrocentesis). La
inmovilización de la articulación y el uso de analgésicos están indicados.
TRATAMIENTO FARMACOLÓGICO
En la gota aguda
La respuesta a la colchicina suele ser espectacular. El dolor articular
comienza a remitir tras 12 h de tratamiento y cesa en 36 a 48 h. La dosis de
colchicina es de 1 mg via oral cada 2 h hasta que se produzca la mejoría o
aparezcan diarrea o vómitos. Los episodios graves pueden precisar de 4 a 7 mg
(media 5 mg. No se deben administrar más de 7mg en 48 h. El tratamiento produce
diarrea con frecuencia. La colchicina también se puede administrar por i.v. si
existe intolerancia gastrointestinal a la medicación por vía oral. Este
tratamiento es difícil de tolerar y produce en el 80 % de los pacientes efectos
adversos, que consisten en náuseas, vómitos, diarrea acuosa, cólicos
intestinales, hipovolemia y alcalosis metabólica. En raros casos puede producir
depresión medular y debilidad muscular con aumento de enzimas musculares (CPK).
Los antinflamatorios no esteroideos (AINEs) del tipo de la indometacina,
diclofenac, ibuprofeno, naproxeno, etc., han demostrado también su eficacia. Los
AINE pueden producir numerosas complicaciones, como molestias
gastrointestinales, hiperpotasemia (en pacientes cuyo flujo renal es dependiente
de prostaglandina E2) y retención de líquidos. Los pacientes ancianos y
deshidratados presentan un riesgo elevado, en especial cuando tienen
antecedentes de enfermedad renal.
Los corticoides y la ACTH también pueden jugar un papel importante en le
tratamiento de estos pacientes, sobre todo en pacientes que no pueden usar
colchicina.
Los ataques de gota se pueden tratar mediante aspiración de las
articulaciones afectadas, seguida de la instilación de ésteres de corticoides.
Reposo: Durante el ataque agudo y hasta 24 horas después. La deambulación
temprana puede producir recaída. Puede ser útil la inmovilización de la
articulación inflamada. Además, es importante la ingesta abundante de líquidos
para combatir la deshidratación y reducir la precipitación de cristales de urato
en los riñones. Para controlar el dolor pueden ser necesarios narcóticos
(codeína, 30 a 60 mg).
No es aconsejable iniciar un tratamiento con inhibidores de la xantinooxidasa
o drogas uricosúricas en un ataque agudo, aunque este concepto está en revisión.
TRATAMIENTO DE LA FASE AGUDA |
| Medicamento |
Dosis |
Comentario |
| AINES |
Depende del AINE. La Indometacina es el
de elección. Se administra una dosis inicial de 75mg, y se continúa con
50mg cada 6 horas. No se deben dar más de 200mg en las primeras 24
horas. A partir de ese momento se reduce la dosis, aunque se continúa
con el fármaco durante 2 o 3 días después de la remisión sintomática
para evitar la recidiva. |
De elección la Indometazina |
| Colchicina |
El tratamiento se inicia por vía oral
con 1 mg de colchicina continuando con 0.5 mg cada 2 horas, hasta que
desaparece el dolor o aparecen signos de toxicidad (náuseas, diarrea y
dolor abdominal). No se deben
administrar más de 7mg en 48 h. La colchicina también se puede
administrar por i.v. si existe intolerancia GI a la medicación por v.o.
Se diluye 1 mg de colchicina en 20 ml de cloruro sódico al 0,9% y se
inyecta lentamente (durante 2 a 5 min), sin sobrepasar los 2mg en 24h. |
Efectos secundarios: diarrea, dolor
abdominal, nauseas o vómitos, mayor eficacia en las primeras horas de
inicio de los síntomas hasta las 24 horas. |
| Corticoides orales |
Prednisona 30 mg/dia durante 7 días disminuyendo la dosis gradualmente durante las 2 semanas siguientes |
Gota poliarticular y casos refractarios |
| Corticoides intraarticulares |
Hexacetónido de triamcinolona,
parametasona, betametasona, la dosis depende del tamaño de la
articulación. |
Gota monoarticular, casos refractarios.
Debe descartarse infección articular |
| Reposo |
Durante y hasta 24 horas después del
ataque agudo |
La deambulación temprana puede producir
recaída |
En intercrisis
La decisión de iniciar un tratamiento en el período intercrítico depende de
la evaluación de costos y beneficios, entendiendo que esta indicación es de por
vida. Se estima que en el 25 % de las personas que presentan un primer ataque
gotoso, éste no se repite en los 12 años siguientes. Una indicación razonable
para iniciar el tratamiento con drogas es cuando el paciente presenta dos o más
ataques por año. En el caso de que el paciente sea hiperproductor, se indicarán
inhibidores de la xantinooxidasa; en cambio, si es hipoexcretor, se indicarán
drogas uricosúricas. En la práctica diaria, los inhibidores de la xantinooxidasa
están mucho más difundidos que los hipouricemiantes, ya que son más fáciles de
manejar y no requieren tantos controles como las drogas hipouricemiantes en lo
que respecta a la ingesta de líquidos y pH de la orina.
Gota crónica
La colchicina no retrasa la afectación articular progresiva producida por los
tofos. Esta lesión se puede prevenir y se puede conseguir la desaparición de
numerosos tofos reduciendo la concentración de urato sérico a cifras normales y
manteniéndola así indefinidamente, ya sea aumentando la excreción de ácido úrico
con un fármaco uricosúrico, o bloqueando la producción de ácido úrico con
alopurinol o bien en la gota tofácea grave, con una combinación de ambos
fármacos. El tratamiento hipouricemiante está indicado en los pacientes con gota
con depósitos tofáceos, una concentración de urato sérico 9 mg/dl (0,53 m mol/l),
síntomas articulares persistentes a pesar de un incremento leve del urato sérico
o alteración de la función renal.
El alopurinol se utiliza en dosis de 100-800 mg/día Se debe iniciar
con una dosis de 100 mg/día y aumentar 100 mg por semana monitoreando la
uricemia hasta llegar a la dosis adecuada. Durante los primeros 6 meses de
tratamiento se puede asociar 1 mg/día de colchicina, ya que la movilización de
UMS puede precipitar un ataque agudo. En las primeras semanas de tratamiento
hipouricemiantes se pueden producir ataques agudos de gota, por lo que el
control de la hiperuricemia debe iniciarse junto con la administración diaria de
colchicina a dosis de 1 mg/dia o un AINE durante los primeros 6 meses. El
alopurinol puede provocar un síndrome de hipersensibilidad, que aunque poco
frecuente tiene un índice de mortalidad del 20%. Dada la gravedad de este
síndrome, es importante estar seguro de que la indicación de la medicación se
halla bien fundada. Además de bloquear la enzima responsable de la formación de
ácido úrico (xantina oxidasa) este fármaco corrige la síntesis excesiva de
purinas de novo. Es especialmente útil para tratar a los pacientes que expulsan
cálculos renales de ácido úrico o de oxalato cálcico o que presentan una
disfunción renal grave. Los cálculos urinarios de ácido úrico ya formados se
disuelven durante el tratamiento con alopurinol. Los efectos adversos del
alopurinol son las molestias GI, así como erupciones cutáneas, hepatitis,
vasculitis y leucopenias potencialmente graves.
Dentro de las drogas uricosúricas, las más utilizadas son el
probenecid, y las sulfinpirazonas. Estas drogas están contraindicadas en los
pacientes que:
 |
presenten un aclaramiento de creatinina inferior a 50 ml/min;
|
 |
alergia a la droga, o
|
 |
antecedentes de litiasis renal por cristales de urato u oxalato.
|
La dosis debe ser ajustada para mantener la concentración sérica de urato en
los valores normales.
La gota tofácea crónica se trata en forma similar a la fase intercrítica. Se
sugiere para disminuir los depósitos de uratos en los tejidos mantener una
uricemia menor de 4 mg %. Los pacientes que presentan litiasis renal por ácido
úrico deben ser tratados con inhibidores de la xantinooxidasa y alcalinización
de la orina, y deben mantener un ritmo diurético abundante.
La determinación periódica de la concentración de urato sérico es una guía
útil para controlar la efectividad del tratamiento farmacológico
hipouricemiante. La dosis y la selección del fármaco se deben adaptar para
conseguir una reducción significativa en la concentración sérica de urato. La
resolución de los tofos puede requerir meses o años y puede ser necesario
mantener un nivel de urato sérico 4,5 mg/dl (0,26 m mol/l).
TRATAMIENTO EN CADA
ESTADIO CLÍNICO |
| Estadio clínico |
Tratamiento |
Comentario |
| Hiperuricemia asintomático (normo o
hipoexcretor) |
No precisa tratamiento |
|
| Hiperuricemia asintomática,
hiperexcretor, especialmente en orina por encima de 1.100 mg/24 horas o
niveles séricos de ácido úrico superior a 10 mg/dL |
El alopurinol se utiliza en dosis de
100-300 mg/día. Se debe iniciar con una dosis de 100 mg/día y aumentar
100 mg por semana monitoreando la uricemia hasta llegar a la dosis
adecuada. O probenecid 4,5 a 5,25 mg VO/dia en pacientes alérgicos
o combinado en pacientes resistentes a alopurinol, o sulfinpirazolona 20
mg VO 3 veces al día |
Efectos secundarios: puede precipitar un
ataque agudo, rash cutáneo, raras veces vasculitis y hepatitis |
| Gota intercrítica (2 ataques al año o
menos) |
ninguno |
|
| Gota intercrítica (3 ataques al año o
más) |
Alopurinol 100-300 mg y colchicina 1 mg
vía oral/día |
Después de 6 meses asintomático y de
normalización de ácido úrico, se suspende la colchicina, y se continua
con alopurinol. Los AINEs pueden sustituir la colchicina. |
| Gota tofácea crónica |
La gota tofácea crónica se trata en
forma similar a la fase intercrítica. Se sugiere para disminuir los
depósitos de urátos en los tejidos mantener una uricemia menor de 4 mg
%. Los pacientes que presentan litiasis renal por ácido úrico deben ser
tratados con inhibidores de la xantinooxidasa y alcalinización de la
orina, y deben mantener un ritmo diurético abundante. |
|
| Modificado de: A.K.
Rosenthal. Conns Current Therapy 2003. Saunders. Philadelphia, 2003. |
CONCEPTO
La condrocalcinosis consiste en el depósito de cristales de pirofosfato cálcico
dihidratado (PFCD) en los
fibrocartílagos y en el cartílago hialino articular. La liberación de estos
cristales al medio sinovial
desencadena una artritis aguda muy parecida a la gotosa, por lo que se también
se denomina pseudogota.
Condrocalcinosis significa calcificación del cartílago articular. Esta
calcificación no ocupa todo el grosor del cartílago sino que forma una línea
tenue, paralela al hueso, que se puede ver en las radiografías. Lo más frecuente
es que los cristales sean de PFCD, aunque también pueden encontrarse otros
cristales como fosfato octocálcico, dicálcico, hidroxiapatita y, en pacientes
urémicos, oxalato de calcio. El análisis del líquido sinovial permite
diferenciar el depósito de cristales de pirofosfato de calcio dihidratado de
otras artropatías. Los cristales de PFCD, además de afectar el cartílago, pueden
depositarse a nivel de tendones, ligamentos, cápsula articular y sinovial. La
condrocalcinosis se localiza sobre todo en el cartílago de las rodillas, pubis y
muñecas. La mayoría de las veces este trastorno no provoca ningún tipo de
molestia, tratándose entonces de un hallazgo radiológico casual. Sin embargo, en
algunas personas la condrocalcinosis sí produce molestias o dolor persistente en
la articulación afectada e incluso puede desencadenar un ataque brusco de
hinchazón articular con intenso dolor, calor y dificultad para mover la
articulación (pseudogota).
INCIDENCIA Y PREVALENCIA
Es una enfermedad rara por debajo de los 50 años. Los estudios
radiográficos demuestran que la condrocalcinosis se incrementa con la edad y
llega a una prevalencia del 50 % en la novena década de la vida.
FISIOPATOLOGÍA
En situaciones normales el cartílago, contiene muy poco calcio y no se
calcifica. En la condrocalcinosis aumenta el contenido de sales de calcio dentro
del cartílago, en forma de pirofosfato cálcico, que se hace insoluble y
precipita en forma de microcristales de pirofosfato cálcico. Estos
microcristales se agrupan, aumentan de tamaño y llegan a forman una delgada
línea, o banda, calcificada dentro del cartílago. Esta línea es visible en las
radiografías. La calcificación ocupa una mínima parte del espesor del cartílago
y por sí misma no produce síntomas. En ocasiones, estos microcristales se
desprenden del cartílago y "caen" en la cavidad articular, y como son muy
irritantes provocan una reacción inflamatoria muy intensa de la membrana
sinovial que hace que se produzca líquido sinovial en gran cantidad, provocando
una artritis con dolor, hidrartros, aumento de la temperatura e impotencia
funcional. Es el llamado ataque de pseudogota.
Por otro lado, el depósito de cristales de pirofosfato cálcico favorece el
deterioro del cartílago articular. El cartílago pierde sus cualidades
fisiológicas, como la capacidad de amortiguar, y se convierte en un tejido más
blando y frágil, sometido a un proceso de progresiva degeneración que provoca
una artrosis. Esta artrosis puede condicionar episodios de dolor.
De lo expuesto anteriormente puede concluirse que en esta enfermedad puede
observarse un patrón inflamatorio (generalmente inicial) y un patrón
degenerativo (generalmente terminal)
FORMAS ETIOLÓGICAS
En el 90% de los enfermos con condrocalcinosis no se encuentra una causa para la
enfermedad. Pero existe un pequeño grupo de pacientes cuya condrocalcinosis es
consecuencia de una enfermedad metabólica o endocrina. En estos casos, el
diagnóstico y tratamiento de la enfermedad metabólica o endocrina es fundamental
y puede reducir y mejorar los síntomas de la condrocalcinosis. Finalmente, en un
grupo todavía menor de enfermos, la condrocalcinosis aparece en varios miembros
de una misma familia como consecuencia de un trastorno hereditario. La
mayoría de las formas familiares presentan un gen autosómico dominante
| Clasificación de la enfermedad por
depósito de PFCD |
 |
Hereditaria (forma familiar): predomina en hombres y aparece antes de los 40 años. Eslovaca, chilena, japonesa, holandesa, suiza, francesa,
suizo-alemana, mexicano-americana, francés-canadiense, española,
y otras.
|
 |
Esporádica (idiopática): es
la más común y ocurre en mujeres (2-3 mujeres por cada hombre)
|
 |
Asociada a enfermedades
endocrino-metabólicas: En algún caso tienen carácter
familiar. Hiperparatiroidismo, hipercalcemia hipocalciúrica
familiar, hemocromatosis, hemosiderosis, hipotiroidismo, gota,
hipomagnesemia, hipofosfatasia, amiloidosis.
|
 |
Forma asociada a
condrodisplasia
|
 |
Forma asociada a hiperostosis
difusa vertebral
|
 |
Forma asociada a condromatosis
sinovial
|
 |
Forma asociada a espondilitis
anquilosante
|
 |
Asociada a traumatismo o
cirugía articular
|
 |
Envejecimiento
|
|
MANIFESTACIONES CLÍNICAS
La condrocalcinosis casi siempre aparece en personas de más de 50 años. Es más
frecuente en las mujeres que en los varones. La frecuencia de la enfermedad
aumenta con la edad. La mayoría de las ocasiones no provoca síntomas.
Cerca de un 5 % de los pacientes pueden presentar poliartritis simétrica con
poca inflamación, y es necesario el diagnóstico diferencial con la artritis
reumatoidea; esto ocurre con mayor frecuencia en las formas hereditarias. La
mitad de los pacientes presentan una enfermedad degenerativa progresiva.
Las rodillas son las articulaciones más frecuentemente afectadas, seguidas por
las muñecas, las articulaciones metacarpofalángicas, las caderas, los hombros,
los codos y los tobillos. El compromiso generalmente es simétrico y debe
diferenciarse de la osteoartritis primaria. Hay casos de artropatía destructiva
severa asociada a PFCD que simula una artropatía de Charcot con examen
neurológico
normal; en otros casos puede simular una espondilitis anquilosante con gran
compromiso axial. Por la gran variabilidad en las formas clínicas de
presentación se denominó a esta enfermedad el gran "mimo“ de las enfermedades
reumáticas, ya que puede remedar otras patologías.
Por lo que se ha visto anteriormente la condrocalcinosis tiene varias formas
de presentación:
- Ataques agudos. (pseudogota): Afecta principalmente a la rodilla.
Representa el 25% de las formas de presentación. Se trata de ataques de
artritis de aparición brusca, que puede desencadenarse con circunstancias
estresantes (cirugía, infarto de miocardio, accidentes cerebrovasculares o
traumatismos). El paciente debuta con dolor que progresa rápidamente en
intensidad; la rodilla se hincha y hay una impotencia funcional con
dificultad para andar en caso de afectar a los miembros inferiores. La
articulación esta caliente, hay dolor en la palpación y en la movilización.
Estos ataques pueden acompañarse de fiebre e intenso malestar general, que
en las personas de más edad pueden confundirse con otros procesos. La mitad
de los ataques de artritis se dan en las rodillas, pero los ataques pueden
aparecer en otras articulaciones como las muñecas, los hombros los tobillos,
los codos, las manos, etc. En general, estos episodios de artritis suelen
afectar a una sola articulación, pero en algunos enfermos se puede apreciar
una inflamación articular en varias articulaciones a la vez. El número de
ataques y la intensidad de los mismos no tiene nada que ver con el tamaño de
la calcificación articular.
- Dolor similar al de la artrosis, sin ataques agudos: algunos
enfermos que tienen condrocalcinosis pueden sufrir un proceso de deterioro y
desgaste progresivo del cartílago articular, provocando una artrosis. Puede
aparecer en cualquier articulación, pero es más frecuente en la rodilla. Los
síntomas del enfermo son los propios de la artrosis.
- Artrosis con ataques agudos de artritis.
- Forma similar a una neuropatía, en la que los depósitos de PFCD
provocan una destrución articular tan severa como la que se produce en las
articulaciones neuropáticas. Se localiza principalmente en rodillas, hombros
y cadera. Generalmente es monoarticular y no suelen verse las imágenes
típicas de calcificación de la condrocalcinosis.
- Forma que asemeja a una espondilitis anquilosante. En esta forma
hya una anquilosis vertebral y sacroilíaca similar a la espondilitis
anquilosante.
- Forma asintomática. Es la más frecuente.
DIAGNÓSTICO
Por la alta incidencia de asociaciones con otras patologías, el estudio de un
paciente con cristales de PFCD incluye: calcemia, magnesemia, fosfatemia,
fosfatasa alcalina, ferritina, ferremia y capacidad de transporte del hierro,
glucemia, TSH y ácido úrico.
En la mayoría de los caso es asintomática y se descubre como hallazgo casual al
hacer una radiografía por cualquier otro motivo.
Radiografía: Los cristales se depositan a nivel del cartílago hialino
y del fibrocartílago, y confieren características radiográficas típicas. Estas
imágenes deben ser buscadas a nivel de las rodillas, la sínfisis pubiana, el
ligamento triangular de la muñeca, las caderas, los discos intervertebrales y
otras articulaciones. Asimismo puede encontrarse degeneración articular
asociada. Sin embargo, un enfermo puede sufrir un ataque de artritis por
pirofosfato cálcico y tener una radiografía normal, sin calcificaciones, quizá
porque todavía no se hayan formado o sean difíciles de apreciar. También puede
ocurrir que el enfermo tenga una condrocalcinosis visible en la radiografía pero
padezca una artritis de otra causa. Por todo ello es muy importante realizar un
análisis de líquido sinovial.
El análisis de líquido sinovial: se obtiene por punción articular.
Mediante el microscopio se pueden observar los cristales de pirofosfato cálcico
en el liquido sinovial. Los cristales tienen forma de bastones, romboidales o
amorfos, con birrefringencia débil positiva o carente de ésta, generalmente son
intracelulares y se tiñen con rojo de alizarina. Este método ofrece una
mayor seguridad que la radiografía para realizar el diagnóstico.
| Criterios diagnósticos de la artropatía por depósito de PFCD |
Criterios
-
Demostración de los cristales de
PFCD en los tejidos articulares o periarticulares obtenidos por
biopsia, necroscopia o del liquido sinovial, mediante el examen con
difracción de rayos X o por análisis químico.
-
A. Identificación de cristales
monoclínicos (morfología de varillas alargadas) o triclínicos (romboides o cuboides) que muestren
birrefringencia débilmente positiva o nula por microscopia con luz
polarizada compensada.
B. Presencia de calcificaciones típicas en las radiografías.
-
A. Artritis aguda, especialmente
en rodillas, o en otras articulaciones grandes.
B. Artritis crónica, sobre
todo si tiene exacerbaciones agudas en las rodillas, cadera, muñeca,
carpo, codo, hombro, MCF. La artritis crónica muestra las siguientes
características que ayudan a distinguida de la artrosis:
 |
Localización inusual (p. ej.,
muñeca, MCF, codo, hombro).
|
 |
Aspecto radiológico de la lesión, p. e. estrechamiento del
espacio articular radiocarpiano, o patelofemoral, sobre todo si
es aislado en uno solo de los compartimentos articulares.
|
 |
Formación de quistes subcondrales.
|
 |
Severidad de la degeneración: progresiva, con colapso óseo
subcondral (microfracturas), y fragmentación con formación de
cuerpos radiodensos intraarticulares.
|
 |
Formación de osteofitos variable e inconstante.
|
 |
Calcificaciones de tendones (Aquiles, tríceps, obturadores
).
|
Categorías diagnósticas
Definitiva: deben cumplirse los
criterios I, IIA y IIB.
Probable: deben cumplirse los
criterios IIA o IIB.
Posible: Los criterios IIIA o
IIIB deben alertar al médico de la posibilidad de depósito de PFCD
subyacente. |
| Manual de enfermedades reumaticas de la SER |
TRATAMIENTO
A diferencia de la gota, no hay modo de disolver los depósitos de pirofosfato de
calcio intracelulares. El tratamiento de las enfermedades asociadas, como el
hiperparatiroidismo, la hemocromatosis, etc., no elimina los depósitos ya
establecidos. En el ataque agudo los antiinflamatorios no esteroideos pueden ser
de ayuda. La artrocentesis, con o sin infiltración con esteroides locales,
también es utilizada con éxito. Aunque estos pacientes pueden responder al
tratamiento con colchicina en dosis de 1.2 mg, la respuesta no es tan explosiva
como en el caso de la gota, sin embargo ha mostrado ser útil en la prevención de
nuevas crisis agudas de esta enfermedad.
Enfermos asintomáticos
Los enfermos con condrocalcinosis pero sin síntomas sólo precisaran unas
recomendaciones generales, según las peculiaridades de cada caso, como reducir
peso, ejercicio moderado, etc. para prevenir el desgaste articular, mantener el
movimiento y aumentar el tono muscular. Cuando aparezcan los síntomas, se deberá
distinguir el tratamiento de los ataques de artritis, del dolor persistente de
la artrosis.
Tratamiento ataque agudo:
Colchicina Puede ser util en la fase aguda aunque no es tan espectacular como
en la gota.
Antiinflamatorios no esteroideos (AINEs): su acción comienza en 12-24 horas. Inicialmente deben administrarse dosis
altas, que se reducen luego rápidamente en 2 - 8 días. Conviene
administrar gastroprotectores.
Glucocorticoides: Se utilizan cuando el tratamiento con Colchicina y con AINE está contraindicado, habiendo descartado previamente infección articular. Es
una opción terapéutica en pacientes ancianos con insuficiencia renal, úlcera
péptica u otras enfermedades intercurrentes. Se utiliza Prednisona a dosis de 30-50 mg/día vía oral.
En la fase crónica
El dolor articular persistente, resultado de la artrosis, se trata con
analgésicos o antiinflamatorios no esteroideos. A veces se combinan ambos tipos
de fármacos. Los enfermos con artrosis
se pueden beneficiar de medidas tan simples como reducir peso o hacer un
programa de ejercicios especialmente adaptado a su problema. En los casos más
avanzados, con importante incapacidad, puede estar indicada la sustitución
protésica de la articulación.
El depósito de hidroxiapatita o también llamados cristales de fosfato cálcico
básico, puede relacionarse con los cambios
inflamatorios periarticulares observados en pacientes con enfermedades
neurológicas y calcificaciones articulares. La tabla muestra los síndromes
clínicos asociados a depósitos de hidroxiapatita. Estos se hallan en pacientes
con osteoartritis, calcinosis,
insuficiencia renal crónica y diálisis. En raros casos se encuentran esos
cristales en las artritis agudas de etiología desconocida.
Enfermedades asociadas con depósitos
intraarticulares o periarticulares de hidroxiapatita |
 |
Bursitis, tenosinovitis cálcica
|
|
 |
Entesopatías
|
|
 |
Osteoartritis
|
 |
Exacerbación aguda
|
 |
Formas erosivas y avanzadas
|
 |
Ruptura del tendón rotador (Milwaukee-Shoulder)
|
|
 |
Calcificaciones periarticulares de urémicos crónicos
|
|
 |
Calcificación heterotópica de enfermedades neurológicas severas
|
 |
Coma prolongado
|
 |
Paraplejía
|
 |
Hemiplejía
|
|
 |
Gota tofácea crónica
|
|
 |
Enfermedades del tejido conectivo
|
 |
Esclerosis sistémica
|
 |
Dermatomiositis
|
 |
Lupus eritematoso sistémico
|
|
 |
Enfermedades genéticas raras
|
 |
Calcinosis tumoral
|
 |
Miositis osificante progresiva
|
|
 |
Otras
|
 |
Hiperparatiroidismo
|
 |
Síndrome de exceso de leche y álcalis
|
 |
Hipervitaminosis D
|
|
La identificación de los cristales se realiza por medio de microscopia
electrónica o indirectamente con tinciones para calcio, como el rojo de
alizarina.
.
El tratamiento en los casos de inflamación aguda se realiza con
antiinflamatorios no esteroideos o corticoides locales. También puede utilizarse
la colchicina pero, al igual que en la pseudogota, la respuesta es variable. En
un intento de disolver los cristales depositados se han utilizado dietas pobres
en fósforo, difosfonatos, heparina y bloqueantes de los canales de calcio, con
resultados poco claros.
El depósito de cristales de oxalato de calcio puede afectar varios órganos.
En la forma primaria se observa hiperoxaluria, litiasis renal, nefrocalcinosis y
oxalosis de varios tejidos como resultado de un trastorno metabólico. La forma
secundaria más frecuente de depósito de cristales de oxalato es la insuficiencia
renal
crónica.
Los cristales de oxalato tienen forma bipiramidal, de 10-30 , con
birrefringencia positiva intensa. Se depositan a nivel del hueso subcondral,
pero también pueden hacerlo a nivel del cartílago, la membrana sinovial y los
ligamentos. Producen un neto predominio de fenómenos degenerativos sobre los
inflamatorios.
Radiográficamente es difícil de distinguir de los depósitos de PFCD, porque
también producen calcificaciones intraarticulares y periarticulares, imágenes
quísticas y erosiones subcondrales. La presencia de masas de densidad cálcica
sin trabeculado óseo en el interior del hueso epifisario es un signo radiológico
sugestivo de oxalosis.
Otras enfermedades por cristales
Otros cristales que pueden encontrarse en las articulaciones, como los de
lípidos, colesterol, hematoidina e inmunoglobulinas, entre otros, no tienen aún
un papel patogénico bien definido.
Bibliografía
-
Agudelo C. A., Weinberger A.,
Schumacher H. R., y col.: Definite diagnosis of gouty arthritis by
identification of urate crystal in asymptomatic metatarsophalangeal joint. Arthritis Rheum. 22: 559-560, 1979.
- Agudelo CA, Wise CM.
Crystal-associated arthritis in the elderly. Rheum Dis Clin North Am 2000;
26:527-46.
- Allard C., Goulet C.: Serum Uric
Acid, not a discriminator of coronary heart disease in man and woman. Can.
Med. Assoc. J. 109: 986-988, 1973.
- Faires J. S., McCarty D. J.: Acute
arthritis in man and dog, after intrasynovial injection of sodium urate
crystals. Lancet 2: 682-685, 1962.
- Fessel W. J.: Renal outcomes in
gout and hiperuricemia. Am J. Med. 67: 74-82, 1979.
- Gerster J., Landry M., Duvoisin B.,
Rappoport G.: Computed tomography of the knee joint as indicator of
intraarticular tophi in gout. Arth. Rheum. 39: 1406-1409, 1996.
- Grawick G. M.: Synovial Fluid
Crystals Derived from Erythrocyte Degradation Products. Journal of
Rheumatology 32: 1111-1114, 1992.
- Groff G. D., Franch W. A., Raddaty
D. A.: Systemic steroid therapy for acute gout: a clinical trial and review
of the literature. Semin. Arthritis Rheum.19: 329-336, 1990.
- Gutman A. B.: Treatment of primary
gout: The present status. Arthritis Rheum. 8: 911-920, 1965.
-
Harris M, Siegel L. Gout and
hyperuricemia. Am Fam Phy 1999; 59:925-34.
- Hasselbacher P.: C3 activation by
monosodium urate monohydrate is enhanced by IgG. Arthritis Rheum. 11:
620-625, 1979.
- Janson R. Gota En: Secretos de la Reumatologia. West S (Ed). Mac-Graw Hill. Interamericana 2002.
-
Kelley W, Schumacher HR. Crystal
associated synovitis. Gout. En: Kelley WN, Ed. Textbook of
Rheumatology. WB Saunders. Philadelphia, 2001.
- Lawrence R. C., Hochberg M. C.,
Kelsey J. L., y col.: Estimates of the prevalence of selected arthritic and
musculoskeletal diseases in the United States. J. Rheumatol. 16: 427-441,
1989.
- Manual de enfermedades reumáticas de la Sociedad
Española de Reumatología. Edición 1996
- McCarty D. J., Hollander J. L.:
Identification of urate crystal in gouty synovial fluid. Ann. Intern. Med.
4: 452-460, 1961.
- Naff G. B., Byers P. H.: Complement
as a mediator of inflamation in gouty arthritis. J. Lab. Clin. Med. 81:
747-760, 1973.
- Paul H., Reginato A. J., Schumacher
H. R.: Alizarine red S staining as a screening test to detect calcium
compounds in synovial fluid. Arthritis Rheum. 26: 191-200, 1983.
- Phelps P., McCarty D. J.:
Crystal-induced inflammation in canine joint. Importance of
polymorphonuclear leukocytes. Arthritis Rheum. 11: 145-150, 1996.
- Phelps P.: Polimorphonuclear
leukocytes motility in vitro. Release of chemotactic substance after crystal
phagocytosis, J. Clin Invest. 12: 197-203, 1969.
- Rodman G. P.: The pathogenesis in
aldermanic gout. Arth. Rheum. 23: 137, 1977.
- Rosenthal AK. Gout and
hyperuricemia. En: Conns Current Therapy 2003. Saunders. Philadelphia, 2003.
- Ryan L. M., McCarty D. J.: Calcium pyriphosfhate
crystal deposition disease: pseudogout, articular chondrocalcinosis. Arthritis and Allied Conditions: A Text-book of
Rheumatology, 12 th ed. Edited by D. J. McCarty and W. J. Koopman.
Philadelphia, Penn. Lea&Febiger, pp. 1835-1855, 1993.
- Schlesinger N., Gowin K., Baker A.,
y col.: Acute gouty arthritis is seasonal. J. Rheumatol. 25: 342-344, 1998.
- Schoijedman A., Maid P. J., Tate G. A., y col.:
Artritis aguda de la primera metatarsofalángica: Podagra. Rev. Arg. Reum. Supl. I, P137, 1996.
- Schumacher HR Jr, Boice JA, Daikh
DI, et al. Randomised double blind trial of etoricoxib and indometacin in
treatment of acute gouty arthritis. BMJ 2002; 324:1488-92.
-
Stephan W. Use of Intravenous
colchicine in patients with acute gout. Am Fam Phy 2000;61:2343-4
- Tate G. A., Schumacher H. R., Algeo
S., Battista W. D., Reginato A., Rothfuss M. S. y
- Tate G. A., Schumacher R. H.: Gout:
Clinical and Laboratory features. Primer on the Rheumatic Diseases.
Arthritis Fundation Eds. 10: 213-216, 1993.
- Tate, G. A., Houssay R. H. y Serantes C.:
Sobrediagnóstico en artritis gotosa aguda. Revista Argentina de Reumatología
2. 1:8-10, 1991.
- Terkeltaub B., Zachariae C.,
Santoro D.: Monocyte derived neutrophil chemotactic factor/ interleukin 8 is
a potencial mediator for crystal induced inflammation. Arthritis Rheum. 34:
894-903, 1991.
- Tierney L, McPhee S. Arthritis and
musculoskeletal disorders. En: Current Medical Diagnosis and Treatment.
Tierney L, Whooley M (Ed) Appleton and Lange. New York, 2003.
- Wallace S. L., Singer J. Z.:
Therapy in gout. Rheum. Dis. Clin. North. Am. 14: 441-457,1988.
-
Wortmann RL. Hyperuricemia and
gout. Curr Opin Rheumatol 2002; 14: 281-6.
- Wygaarden J. B.: Uric Acid.
Encyclopedia of Medicine, Surgery, Specialities, Edited by Piersol G. M.,
Philadelphia, Davis, p. 341, 1955.
- Yu T. F., Dorph D. J., Smith H.:
Hyperlipidemia in primary gout. Semin. in Arth. Rheum. 7: 97-113, 1977.
|
|