Disfunción del tendón tibial posterior
Introducción
Es una afección frecuente.
El Tibial posterior estabiliza el retropie contra la
eversión (valgo). Es susceptible de peritendinitis y roturas,
debidas a: sobreuso, secundario a anormalidades biomecánicas,
traumatismo. Frecuentemente es debida a una anormalidad intrínseca
del propio tendón.
Si la tendinitis se deja evolucionar hacia la
cronicidad provoca en el tendón: degeneración, elongación, roturas
intersticiales, debilidad y eventual rotura; esto puede provocar
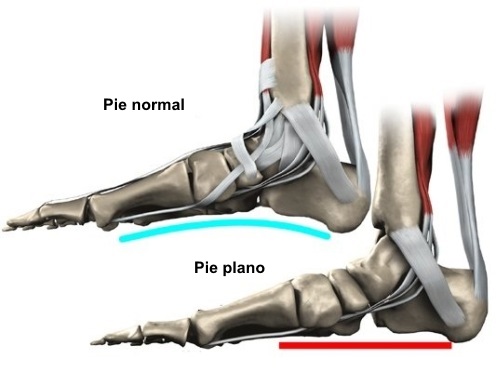
aumento del valgo del calcáneo flexión plantar del astrágalo y
subluxación astrágalo-escafoidea, que a la larga evolución a a
abducción y pronación del retropié
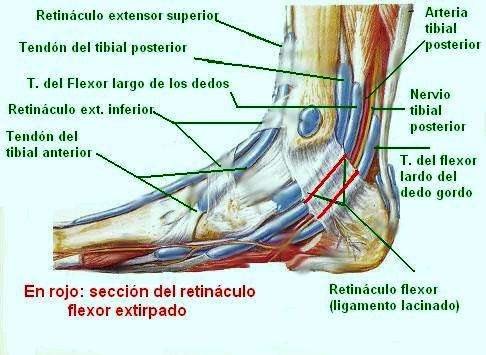
Anatomía del tibial posterior
Está situado en la capa posterior profunda de la
región posterior de la pierna.
Se inserta proximalmente en la línea oblicua y cara posterior de la
tibia, cara interna del perone y ligamento interoseos. En la parte
distal, mediante un tendón largo, en el tubérculo del escafoides.
Esta inervado por el nervio tibial posterior.
Acción: extensión, aducción y rotación del pie.
Factores etiológicos de la disfunción del
tibial posterior
Traumatismo Directo
Laceración
Iatrogenica
Inyección de esteroides
Estructural / Anatómica
Os navicularis
Pie plano rígido
Pie plano flexible
Proliferación de osteofitos en el canal maleolar
Zona de tendón “hipovascular”
Surco maleolar poco profundo
Equino |
Procesos inflamatorios que causan tenosinovitis
Artritis Reumatoides
Otras artritis seronegativas
Traumatismos indirectos
Fractura de tobillo
Esguinces por eversión del tobillo
Avulsión aguda del escafoides
Luxación de tobillo
Otras
Lesiones tumorales Primarias/ metastáticas
Sinovitis vellonodular pigmentada |
|
( Hutchinson and O’Rourke, 1995, p. 707). |
Hay un área de hipovascularización que en la parte postrerodistal
del maleolo medial. Este es aparentemente el sitio de mayor
degeneración y ruptura. En esta localización el tendón discurre
alrededor del maléolo medial y se mantiene en esta posición por el
retináculo flexor. Consecuentemente hay una tarea de incremento de
las fuerzas de compresión que favorecen la hipovascularidad. La
pronación excesiva contribuye a estas fuerzas de compresión contra
la superficie distal del maléolo medial. En resumen los incrementos
de tensión alteran la vascularización del tendón y directamente
influye en la resistencia del mismo.
Otras posibles causas:
- Trauma específico.
- Aumento de la carga del pie. Aumento de la actividad
muscular. Obesidad sobre peso, sobre-uso.
- Artritis inflamatorias.
- Enfermedades vasculares, enfermedades del colágeno, artritis
reumatoide.
- Causas traumáticas: fracturas maleolares que pueden provocar
sección del tendón.
Clasificación de la disfunción del tibial posterior y
presentación clínica.
Estadio 1: en este estadio hay pocos síntomas o ninguno.
Generalmente hay subyacente un defecto biomecánico y que puede
provocar síntomas mínimos.
Estadio 2: este es el estadio sintomático inicial. En este estadio
hay una tendinitis del tibial posterior. Hay una discreta cojera.
Estadio 3: durante este estadio hay disfunción importante del
tendón. Puede haber desgarro, debilitamiento o rotura parcial. Los
pacientes, generalmente presentan el medio pie en pronación y el
retropié ente abducción.
Estadio 4: este es el estadio final de la evolución de la
lesión. Hay una progresión rápida de los síntomas mencionados
anteriormente la movilidad está muy limitada.
También se puede clasificar en agudas subagudas y crónicas:
Aguda: de cero a dos semanas; la lesión puede estar sin
diagnosticar. Típicamente hay edema y dolorimiento sobre la parte
medial del tobillo. También hay dolor y debilidad muscular.
Subaguda: de dos semanas a seis meses; típicamente hay dolor
y edema a lo largo del arco medial y en el curso del tibial
posterior. Puede haber síntomas del síndrome del túnel tarsiano.
Generalmente no hay dolor con la movilización de las articulaciones
subastragalina y mediotarsiana. Hay anormalidades en la marcha:
abducción del retropié, pérdida de la supinación, falta de
propulsión.
Crónica: más de seis meses. Unilateral, pie plano rígido. En
estadios avanzados puede trasladarse los problemas a la región
lateral del seno del tarso como consecuencia de la progresión del
calcáneo valgo que choca con el peroné provocando una periostitis,
tendinitis peroneal o tendinitis subastragalina.
Este sistema de clasificación, cuando se usa en conjunción con el
estadio patológico permite diferenciar clínicamente los estadios y
proponer el mejor tratamiento.
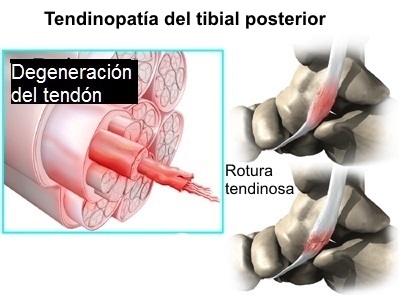
Además hay cuatro tipos de patología que abarcan la tendinoparía del
tibial posterior. Estas incluyen:
- Avulsión del tendón de su
inserción en la tuberosidad del escafoides,
- Rotura intra-sustancia del
tendón,
- Desgarro longitudinal con
elongación sin rotura completa
- Tendinitis aislada del tendón
del tibial posterior (sin desgarros).
Diagnóstico de la tendinitis del
tibial posterior
Hay predominio del sexo femenino. La
edad es de 40 años. Sin embargo los jóvenes también pueden sufrirla.
En los estadios iniciales sólo
presentan síntomas moderados. Los síntomas iniciales depender del
estadio de la deformidad.
Clínicamente la lesión se caracteriza
por tumefacción difusa dolorimiento y calor en la parte medial del
tobillo y a lo largo del curso del
 tendón.
tendón.
Generalmente el paciente se queja de
una pérdida gradual del arco longitudinal medial que generalmente
provoca un excesivo desgaste medial de la suela del calzado.
Es necesario obtener una historia
cuidadosa del paciente. La Duración de los signos y los síntomas son
importantes para la determinación de la mejor línea de conducta.
La palpación es el paso siguiente en
el diagnostico. Es siempre importante comparar con el lado
contralateral. La Presión directa a lo largo del trayecto del tendón
del tibial posterior provoca dolor. Si hay una rotura parcial o
completa se puede palpar el defecto. A menudo el tendón no es
palpable.
La evaluación del tendón se puede
hacer pidiéndole al paciente que haga resistencia a una fuerza
abductora aplicada al antepié mientras el pie se encuentra en una
posición de flexión plantar y aducción. Esto hace que el tendón se
haga prominente y se pueda palpar más fácilmente. Es de vital
importancia determinar la localización exacta de la lesión.
Aproximadamente cincuenta por ciento de casos son debidas a trauma
localizado. La ruptura parcial o completa del tendón secundario al
trauma tiene dolor en la tuberosidad navicular. Las lesiones por
sobreuso con degeneración del tendón tienen dolor en la parte distal
del maleolo medial.
La determinación de la función
muscular también es importante para el diagnóstico. Cualquier
debilidad se puede evaluar sujetando el pie en una posición de
eversión e indicándole al paciente que lo invierta contra
resistencia.
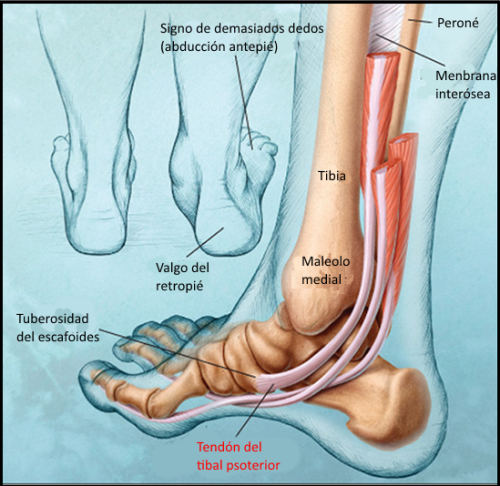
La inspección del paciente desde
atrás muestra una tumefacción en la parte inferior del maleolo y el
clásico signo de “demasiados dedos”. Debido a la abducción del
antepié, se ven más dedos del pie en la parte lateral del pie
afectado. Cuanto más progresa el desorden más dedos del pie se
verán, ya que hay mayor abducción del antepié, del valgus del
calcáneo y el colapso del arco medial.
La prueba de la elevación del talón
determinará la fuerza de los tibiales posteriores. Inicialmente, se
le indica al paciente que levante el pie afecto de el suelo con el
fin de que su peso sea soportado por el pie sano. Entonces se le
indica que se ponga de puntillas. Para ello el paciente necesita
estabilizar primero el retropié antes de completar esta acción. Esto
se consigue con la inversión del retropié gracias a la acción del
tibial posterior, los gemelos y el soleo . Cuando esto se intenta
con el pie enfermo, la inversión inicial del retropié no se podrá
hacer. Entonces se hará muy difícil para el paciente ponerse de
puntillas. La ausencia de función del tibial posterior condiciona
una inestabilidad del retro y mediopié.
Estudios radiográficos
Las radiografías simples solo
ponen de manifiesto los cambios estructurales pero no el diagnostico
real.
- En el plano anteroposterior
estándar con carga de peso, el ángulo entre el eje longitudinal
del astrágalo y el eje longitudinal del calcáneo estará
aumentado. Esto es debido a que el calcáneo rota hacia fuera
debajo del astrágalo con la faceta posterior de la articulación
subastragalina que es el fulcro. Además, de la pronación
subastragalina y mediotarsiana. El antepié está abducido.
- En una radiografía lateral la
relación linear normal del astrágalo, cuneiforme navicular, y el
primer metatarsiano se perderá. Mientras que progresa la
enfermedad, pueden aparecer cambios artrósicos en la primera
articulación metatarsofalángica.
La resonancia magnética es el
método más útil para detectar la patología tendinosa de los
tobillos. Es altamente sensibles y específica para la detección de
una ruptura.
Otras pruebas incluyen gammagrafía
ósea.
Diagnóstico diferencial
Los diagnóticos diferenciales
posibles para la tendinitis del tibial posterior son:
- Síndrome del Os naviculare (Os
tibiale externum)
- Avulsion del hueso Navicular
- Fractura de tensión del
Navicular
- Distensión del ligamento
deltoideo.
- Necrosis avascular del astrágalo
o del navicular.
- Fractura del maleolo medial.
- Capsulitis/sinovitis medial del
tobillo.
- Síndrome del túnel tarsiano.
- Tendinitis del flexor largo de
los dedos.
- Tendinitis del flexor largo del
primer dedo.
- Coalición tarsiana
subastragalina.
- Bursitis retro-calcánea.
- Síndrome del Os trigonum.
- Tarsitis del seno del tarso
medial.
Tratamiento
El tratamiento está en función de la
fase de la deformidad, de los síntomas y severidad del dolor. La
lesión es incapacitante y por lo tanto el tratamiento debe iniciarse
rápidamente para evitar progresión de la enfermedad.
Si se ve al paciente en los primeros
estadios, el tratamiento puede ser conservador, intentando
estabilizar la articulación y controlar la inflamación y el dolor.
Métodos Conservadores
Los métodos Conservadores pueden
incluir:
- Antiinflamatorios no
asteroideos.
- Ultrasonidos.
- Vendajes para reducir la tensión
en los tibiales posteriores.
- Plantillas para corregir el arco
medial con el fin de poner el retropié en posición de varo.
- Ortesis rígida para la
reposición a largo plazo del pie afectado, reduciendo la tensión
del tendón y permitiendo que la función muscular sea más
eficiente.

- En muchos casos se necesitará
inversión del pie con una pequeña cuña medial para incrementar
el control de la articulación subastragalina y un refuerzo
lateral para controlar la abducción del retropié.
- Potenciación muscular
concéntrica y excéntrica del tibial posterior.
- Inmovilización con una escayola
con el pie en inversión durante varias semanas o meses.
- Las Inyecciones de esteroides se
han considerado útiles pero hay evidencia para sugerir que
aumenten la probabilidad de ruptura de un tendón ya debilitado.
Si el paciente no responde después de
aproximadamente ocho semanas de tratamiento conservador, entonces se
consideran candidatos quirúrgicos.
Opciones Quirúrgicas
Hay tres etapas de disfunción tibial
posterior que requieren atención quirúrgica.
- En la primera etapa hay
tenosinovitis leve, sin deshilachamiento y tendinosis mínima. En
este caso el tratamiento quirúrgico consiste, generalmente en
liberación peritendinosa, y desbridamiento y sinovectomía del
tendón. El tendón se libera desde el vientre del músculo,
proximalmente hasta, distalmente alrededor de maleolo medial y
el punto de inserción en el navicular. Se extirpa toda la
sinovial y se repara cualquier rotura.
- En la segunda etapa, hay
un aumento gradual en severidad. Puede haber evidencia de
alargamiento del tendón, con tenosinovitis asociada. También es
posible el arrancamiento del tendón de su inserción. En tales
casos se puede hacer una sinovectomía, una reinserción o una
transferencia del tendón flexor largo de los dedos.
- En la tercera etapa las
lesiones son más severas. En la exploración se detectará una
rotura completa de la vaina del tendón, con fibrosis y una
artritis degenerativa. En tales casos, la transferencia del
tendón flexor largo de los dedos también es una opción. Éste es
a menudo el tendón de elección debido a su tamaño, fuerza y
localización. También se ha postulado la imbricación del
ligamento y la capsula medial para reforzar la transferencia del
tendón. Antes de suturar el injerto del flexor largo de los
dedos, la inserción del ligamento y la cápsula
astragaloescafoidea se secciona y se acorta trayendo el extremo
próximo y distal y suturándolos.
Algunos casos pueden también requerir una ampliación del surco
óseo debajo del maleolo medial por el cual pasa el tendón. Esto
permite una mejor función del tendón.
Después de cualquiera de estos
procedimientos quirúrgicos antedichos el pie se inmoviliza con una
yeso moldeado. El pie se pone en flexión plantar e inversión para
prevenir la tensión y la tracción del tendón. La inmovilización es
generalmente durante tres semanas. Después se inicia un movimiento
pasivo gradual para prevenir las adherencias.
Como se ha mencionado previamente,
puede haber dolor en las fases más posteriores del desorden en la
región lateral del tobillo. Si es correcta la teoría que el
calcáneo, cuboides, navicular y los huesos distales del pie están
actuando como una sola unidad y están siendo desplazados
lateralmente de la superficie inferior del astrágalo, entonces
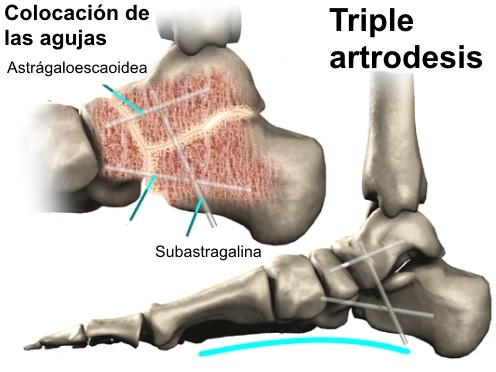
parece plausible que la fusión del calcáneo debajo del astrágalo
mejorará los síntomas. La artrodesis subastragalina es útil en la
restauración y alineación del pie y en la mejoría de los síntomas.
Otras artrodesis sugeridos del
retropié son la astrágalo-escafoidea y la combinación
calcaneocuboidea con astrágalo-escafoidea. Todas ofrecen mejoría por
bloqueo del movimiento de la articulación subastragalina.
Complicaciones y pronóstico
Como con toda cirugía hay
complicaciones relacionadas con el tratamiento quirúrgico de la
disfunción del tendón del tibialis posterior.
- En primer lugar, la corrección
de la deformidad plano-valgo es caprichosa. Hay porcentajes de
fracasos.
- En segundo lugar, el paciente no
debe tener expectativas excesivamente altas y debe ser
consciente que la recuperación del proceso es larga. Deben
contar con un cierto grado de inestabilidad durante
bipedestación.
- En tercer lugar, puede ocurrir
la debilidad del tendón reconstruido después de un periodo de
tiempo y conducir a la repetición de los síntomas.
- Finalmente, la artritis del
retropié puede progresar y provocar síntomas.
Conclusiones
- La disfunción del tendón tibial
posterior no es infrecuente.
- El tratamiento del desorden es
individualizado, dependiendo de la forma de presentación, los
síntomas y el paciente.
- Es el imperativo a tratar lo más
pronto posible ya que la lesión puede progresar rápidamente.
- La última meta debe ser prevenir
la ruptura y la deformidad secundaria.
- Se debe sospechar siempre
disfunción del tendón tibial posterior cuando se observa un pie
plano progresivo, unilateral.
- El diagnóstico precoz y el
tratamiento temprano pueden reducir al mínimo los efectos
debilitantes.