|
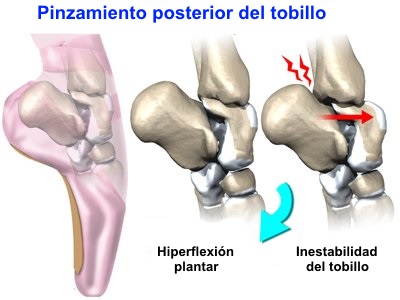
Pinzamiento posterior del tobillo
El síndrome de pinzamiento posterior del tobillo,
es un término usado para describir un trastorno musculoesquelético
provocado por el contacto repetido del proceso posterior del
astrágalo u OS trigonum entre la tibia y el calcáneo durante la
flexión plantar del tobillo.
Se trata de un trastorno clínico caracterizado por
dolor posterior del tobillo que se produce en la flexión plantar
forzada. El dolor puede ser agudo como resultado de un traumatismo o
crónico, debido a estrés repetitivo.
La patología del Os trigonum es
la causa más común de este síndrome, pero también puede ser debida
tenosinovitis del flexor largo del dedo gordo, osteocondritis del
tobillo, enfermedad de la articulación subastragalina, y fractura.
Los pacientes suelen quejarse de dolor en la parte posterior del
tobillo, crónico o recurrente causado o exacerbado por la flexión
plantar forzada o maniobras push-off (empuje), como puede ocurrir
durante el baile, patadas, o correr cuesta abajo.
El diagnóstico de
síndrome de pinzamiento posterior del tobillo se basa principalmente
en la historia clínica y el examen físico. La radiografía,
gammagrafía, la tomografía computarizada y la resonancia magnética
muestran anomalías asociadas óseas y de los tejidos blandos.
Generalmente, los síntomas mejoran con el tratamiento conservador,
pero la cirugía puede ser necesaria en casos refractarios.
Anatomía
El tobillo está conformado por la tibia, peroné,
astrágalo y calcáneo, divididos en dos articulaciones la
tibioastragalina y la subastragalina, que permiten la dorsiflexión,
flexión plantar, inversión y eversión.
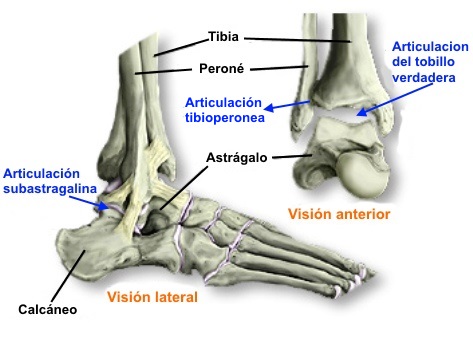
La articulación del tobillo propiamente dicha,
está compuesta por tibia, peroné y astrágalo. La articulación
subastragalina está formada por el astrágalo y el calcáneo, que
están separados del escafoides tarsal, cuboides y cuñas por la
articulación mediotarsiana o de Chopart.
La tibia y el peroné están unidos por una membrana
interósea y la sindesmosis; ésta última estabiliza la articulación
tibioperoneoastragalina también llamada mortaja.
En la parte posterior del astrágalo se identifica
el tubérculo del astrágalo o proceso posterior, que a su vez se
divide en dos tubérculos, uno medial y otro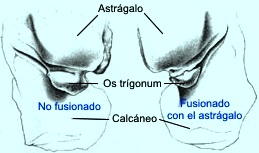 lateral; son un buen
marcador anatómico porque entre ellos trascurre el tendón flexor del
primer dedo y, justo en el tubérculo lateral, se inserta el
ligamento peroneoastragalino posterior. En ocasiones existe el
llamado os trigonum, que es un hueso supernumerario, inconstante que
aparece entre el 8 % y el 13% de la población, localizado en el
aspecto posterolateral del astrágalo. Se visualiza entre los 8 y 11
años en niñas y los 11 y 13 años en varones, como un centro
secundario de osificación, y que se fusiona habitualmente con el
astrágalo en los 12 meses siguientes a su aparición, denominándosele
entonces os trigonum fusionado, proceso de Stieda o proceso
trigonal. Sí no se fusiona al astrágalo se le denomina os trigonum,
os intermedium tarsi, talus accesorio o talus secundario.
Generalmente es de forma piramidal, con base anterior, pero también
puede ser ovalado o redondo. lateral; son un buen
marcador anatómico porque entre ellos trascurre el tendón flexor del
primer dedo y, justo en el tubérculo lateral, se inserta el
ligamento peroneoastragalino posterior. En ocasiones existe el
llamado os trigonum, que es un hueso supernumerario, inconstante que
aparece entre el 8 % y el 13% de la población, localizado en el
aspecto posterolateral del astrágalo. Se visualiza entre los 8 y 11
años en niñas y los 11 y 13 años en varones, como un centro
secundario de osificación, y que se fusiona habitualmente con el
astrágalo en los 12 meses siguientes a su aparición, denominándosele
entonces os trigonum fusionado, proceso de Stieda o proceso
trigonal. Sí no se fusiona al astrágalo se le denomina os trigonum,
os intermedium tarsi, talus accesorio o talus secundario.
Generalmente es de forma piramidal, con base anterior, pero también
puede ser ovalado o redondo.
El cuello del astrágalo forma el techo del seno
tarsiano y el piso el calcáneo, aquí se localizan los ligamentos
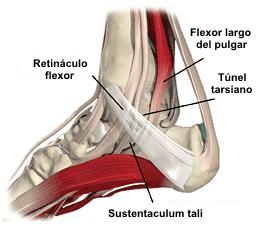 astragalocalcáneo y cervical. El calcáneo es el hueso más grande,
largo y fuerte del pie. En la cara medial se identifica el
sustentaculum tali, que es el sitio de inserción de uno de los
fascículos del ligamento deltoideo y por debajo de éste se localiza
el tendón flexor del primer dedo en los cortes coronales. astragalocalcáneo y cervical. El calcáneo es el hueso más grande,
largo y fuerte del pie. En la cara medial se identifica el
sustentaculum tali, que es el sitio de inserción de uno de los
fascículos del ligamento deltoideo y por debajo de éste se localiza
el tendón flexor del primer dedo en los cortes coronales.
El hueso, en la RM, debido su alto contenido de grasa en la medular,
se observa hiperintenso tanto en T1 como en T2 e hipointenso en las
secuencias con saturación grasa. La cortical se observa como una
fina y delgada línea hipointensa (línea negra) en todas las
secuencias.
Etiología
La literatura es contradictoria en cuanto a qué
factores causales y que patología constituye el síndrome de
pinzamiento posterior del tobillo. En contraste con algunos autores
que incluyen lesiones agudas como un motivo de síndrome de
pinzamiento posterior del tobillo, la mayoría piensa que el síndrome
de pinzamiento posterior del tobillo es una lesión crónica con dolor
posterior del tobillo que se reproduce en la flexión plantar. Se han
utilizado numerosos términos previamente para describir este
síndrome, incluyendo el pinzamiento de los tejidos blandos,
pinzamiento óseo, bloqueo posterior del tobillo, dolor posterior
triángulo, síndrome de compresión del astrágalo, el síndrome del os
trígono, choque del os trígono, síndrome de compresión
tibioastragalino posterior y el síndrome de tipo cascanueces.
Entre las variaciones anatómicas que predisponen
al síndrome de pinzamiento posterior del tobillo se incluyen las
siguientes:
- inclinación hacia abajo de la tibia
posterior;
- un os trígono;
- un proceso posterior del astrágalo prominente
(proceso Stieda);
- tuberosidad prominente derivada del calcáneo
superior; y
- la presencia del ligamento posterior
intermaleolar. Y además de estas variaciones anatómicas,
- la hipermovilidad generalizada o la rotura
previa del ligamento peroneo astragalino anterior y
consecuentemente laxitud anterior del tobillo que puede
predisponer a algunos síndrome de pinzamiento posterior del
tobillo.
El os trígono es causado por el fracaso de la
fusión del centro de osificación secundaria que forma la cara
posterolateral del astrágalo. Este centro secundario de osificación
se desarrolla entre las edades de 8 y 13 años. Normalmente este
centro de osificación se fusiona con el resto del astrágalo dentro
del año siguiente. Si no se fusiona, se forma un Os trígono que se
articula con el astrágalo a través de un sincondrosis. Esta es una
buena razón para recomendar que los jóvenes bailarines de ballet
femenino no se pongan en punta antes de los 14 o 15 años de edad.
Cuando el os trígono es la causa, se describe como
el síndrome del Os trígono. El síndrome de pinzamiento posterior del
tobillo, resulta del roce repetido de la apófisis posterior del
astrágalo u Os trigonum entre la tibia y el calcáneo durante la
flexión plantar del tobillo. Esto resulta en una inflamación
localizada de tejido blando y daño óseo progresivo ya sea del
proceso posterior o del os trígono. Adicionalmente, en presencia de
un os trígono puede haber irritación de la sincondrosis. El
desarrollo de tejido inflamatorio secundario puede entonces
perpetuar el ciclo de pinzamiento e inflamación.
Además de estas variaciones anatómicas, la
hipermovilidad generalizada o la rotura del ligamento
peroneoastragalino anterior y la subsecuente laxitud ante rior
del tobillo puede predisponer a algunos atletas a síndrome de
pinzamiento posterior del tobillo. rior
del tobillo puede predisponer a algunos atletas a síndrome de
pinzamiento posterior del tobillo.
El síndrome de pinzamiento posterior del tobillo
es común en los bailarines de ballet, pero también se encuentra en
aquellos que participan en otros deportes que implican la flexión
plantar forzada del pie, como el fútbol, el baloncesto y el
voleibol.
Factores que contribuyen
Hay varios factores que pueden predisponer a los
pacientes a desarrollar pinzamiento posterior del tobillo. Estos
deben ser evaluados y corregidos.
Algunos de los factores que pueden contribuir al
desarrollo de esta condición incluyen:
- Rehabilitación inadecuada después de una
lesión en el tobillo
- Anomalías óseas
- Rigidez de las articulaciones
- Rigidez muscular
- Mala postura del pie (por ejemplo, "pies
planos")
- Técnica de entrenamiento
inadecuada(especialmente en los bailarines)
- Calzado inadecuado
- Superficies de entrenamiento inapropiados
- Biomecánica deficiente del miembro inferior
- Entrenamiento inadecuado o excesivo
- Períodos de recuperación inadecuados de
entrenamiento o actividad
- Calentamiento inadecuado
- Pobre estabilidad central
- Mala propiocepción o equilibrio
Manifestaciones clínicas
Típicamente, los pacientes describen dolor
localizado en la cara posterior del tobillo, que se agrava por
actividades de flexión plantar forzada o después de estas
actividades (especialmente por la noche o a primera hora de la
mañana).
Las actividades provocadoras pueden incluir:
- Natación
- chutar una pelota
- Trabajos o baile en posiciones de puntillas
- Trabajos en que se permanezca mucho rato de
rodillas
- Caminar o correr (sobre todo las bajadas)
- Caminar con zapatos de tacón
- Saltos de altura en el despegue o longitud en
el aterrizaje
- Actividades de 'puntillas'
El dolor puede sentirse en la parte posterior del
tobillo o en la región del tendón de Aquiles y puede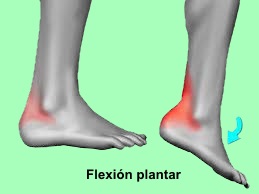 presentarse
como un dolor sordo o más agudo y en ocasiones pueden ser referidos
a otras regiones, como la pantorrilla o el pie. presentarse
como un dolor sordo o más agudo y en ocasiones pueden ser referidos
a otras regiones, como la pantorrilla o el pie.
En el examen, pueden presentar dolorimiento a la
palpación en la región posterior de la articulación del tobillo y en
el área más posterior de la articulación subastragalina.
Las pruebas de choque posterior, en las que se
reproduce el dolor en la flexión plantar pasiva del tobillo
 es
invariablemente positiva. Esto se evalúa mejor con el paciente en
una posición prona relajada. La participación del tendón
del flexor largo del pulgar se puede sospechar si la flexión plantar
resistida isométrica de la primera metatarsofalángica provoca dolor
en la parte posterior del tobillo, mientras permanece en esta
posición. es
invariablemente positiva. Esto se evalúa mejor con el paciente en
una posición prona relajada. La participación del tendón
del flexor largo del pulgar se puede sospechar si la flexión plantar
resistida isométrica de la primera metatarsofalángica provoca dolor
en la parte posterior del tobillo, mientras permanece en esta
posición.
Además la localización de la sintomatología se
puede obtener mediante la inyección de un anestésico local alrededor
del astrágalo posterior, consecuentemente una prueba negativa con
flexión plantar pasiva apoya el diagnóstico.
Estudios de imágenes
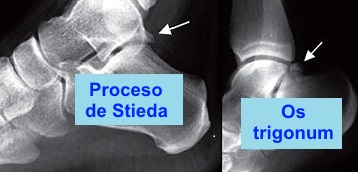
Por lo general, la radiografía simple
es la opción inicial para el síndrome del choque posterior del
tobillo. Las radiografías laterales obtenidas con el pie en flexión
plantar pueden mostrar la presencia de un proceso de Stieda o un OS
trigonum, que choca con el maléolo tibial posterior y la tuberosidad
del calcáneo. Puede ser difícil diferenciar entre un Os trígono y
una fractura del tubérculo lateral en las radiografías laterales.
Por lo general, un Os trígono es redondo u oval con márgenes de la
cortical bien definidos, mientras que una fractura del tubérculo
lateral tiene márgenes dentados irregulares.
En casos difíciles, el TAC con su alta resolución
espacial puede ser útil en la evaluación de las estructuras óseas en
el tobillo.
La gammagrafía ósea con difosfonato marcado con
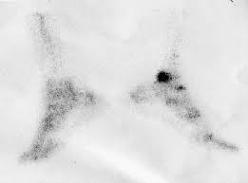 Tecnecio 99m muestra
un aumento del flujo sanguíneo y la reparación ósea activa. Con esta
prueba se consigue diferenciar un proceso inflamatorio de las partes
blandas de un proceso en el que haya una afectación ósea, ya sea una
fractura, una pseudoartrosis del proceso de Stieda o una
sincondrosis del Os trígono. Tecnecio 99m muestra
un aumento del flujo sanguíneo y la reparación ósea activa. Con esta
prueba se consigue diferenciar un proceso inflamatorio de las partes
blandas de un proceso en el que haya una afectación ósea, ya sea una
fractura, una pseudoartrosis del proceso de Stieda o una
sincondrosis del Os trígono.
La Resonancia magnética ha reemplazado convincentemente todas las
otras modalidades para la delineación precisa del tejido blando y
las estructuras óseas que participan en el pinzamiento posterior del
tobillo, y es actualmente la técnica de elección ya que evalúa la
vez las estructuras óseas y de partes blandas. Se pueden demostrar
anomalías óseas ocultas a lo largo de la cara posterior de la
articulación del tobillo y es muy adecuado para la evaluación de las
estructuras de tejidos blandos incluyendo el receso sinovial
posterior de las articulaciones subastragalina y tibioastragalina y
la vaina del tendón del flexor largo del primer dedo. Los tejidos
blandos afectados en el pinzamiento posterior del tobillo incluyen
el ligamento peroneo astragalino posterior, ligamento tibio-peroneo
transversal, ligamento tibio-peroneo posterior y la capsula
tibioastragalina.
La resonancia magnética del tobillo puede demostrar edema de médula
ósea en el Os trígono y la sincondrosis con el tubérculo posterior
del astrágalo, que se considera un signo fiable de síndrome de
pinzamiento posterior del tobillo. Otros sitios comunes de edema son
el astrágalo y el calcáneo posterior. La RM puede demostrar
fracturas, si está presente del Os trígono, que son difíciles de
evaluar con las radiografías simples.
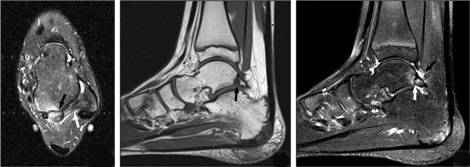
Los cambios inflamatorios adicionales en los tejidos blandos
adyacentes también se pueden demostrar en la RM, incluyendo edema o
el aumento y la distensión de los tejidos blandos posteriores y
engrosamiento capsular posterior, indicando la presencia de líquido
o sinovitis posterior de la articulación tibioastragalina provocada
por la compresión repetitiva. Puede haber líquido alrededor del
tendón flexor largo del dedo gordo o dentro de la vaina
sinovial, que es debida a la tenosinovitis de este tendón, así como
cambios de señal en la unión musculotendinosa de vientre muscular
del flexor largo del pulgar debido al pinzamiento.
La RM también ayuda a evaluar el ligamento inter-maleolar que ha
sido descrita como una de las causas del choque posterior del
tobillo en jugadores de fútbol profesional y bailarines de ballet.
Diagnóstico diferencial
El dolor posterior del tobillo puede tener varias
causas alternativas que deben ser excluidas antes de diagnosticar un
síndrome de pinzamiento posterior del tobillo.
- patología tendinosa del Aquiles,
- bursitis retrocalcánea,
- enfermedad de Sever en adolescentes,
- músculo sóleo accesorio,
- dolor irradiado desde la columna lumbar,
- subluxación tendón peroneo,
- artrosis tobillo,
- síndrome del túnel tarsiano,
- deformidad de Haglund,
- coalición tarsiana,
- artropatías inflamatorias,
- fractura de estrés del calcáneo,
- tendinopatía del tibial posterior,
- tendinopatía del flexor largo del dedo gordo,
- atrapamiento medial del nervio calcáneo,
Tratamiento
Conservador
El síndrome de pinzamiento posterior del tobillo
puede tratarse de forma conservadora con:
- reposo relativo,
- férulas o taping para limitar la flexión
plantar,
- movilización manual de las articulaciones
subastragalina, talocrural (propia del tobillo) y parte media
del pie,
- medicación anti-inflamatoria y
- fisioterapia.
- infiltraciones locales
La evaluación técnica es importante para
determinar las causas. Si la condición persiste una inyección de
corticosteroides en la zona de máximo dolor puede reducir el dolor y
la inflamación. La ecografía es útil en esta lesión para la
inyección selectiva de anestésico local y esteroides en el
engrosamiento sinovial o la sincondrosis del Os trígono. Aunque
temporal, el efecto es particularmente útil en atletas profesionales
para retrasar la cirugía. Sin embargo, la presencia de un proceso
posterior largo o un Os trigonum puede impedir una respuesta
positiva al tratamiento conservador y se requiere la extirpación
quirúrgica.
Fisioterapia para pinzamiento
posterior del tobillo
La fisioterapia es vital para acelerar el proceso
de curación y asegurar un resultado óptimo en todos los pacientes
con este proceso. El tratamiento puede incluir:
- masaje de tejido blando
- electroterapia (por ejemplo ultrasonido)
- fisioterapia antiinflamatoria
- estiramientos
- movilización articular
- punción seca
- taping
- ortesis tobillo
- uso de muletas
- tratamiento con hielo o calor
-
ejercicios para mejorar la flexibilidad,
fuerza y equilibrio
- educación
- modificación de la actividad
- corrección biomecánica
- retorno gradual al programa de actividades
Quirúrgico
La cirugía para el pinzamiento posterior del
tobillo se puede realizar mediante técnicas abiertas o endoscópicas.
Las técnicas abiertas utilizan ya sea un abordaje antero-medial o
anterolateral. Sin dejar de reconocer las ventajas potenciales de un
procedimiento endoscópico en términos de tamaño de la incisión, el
abordaje antero-medial abierto permite la visualización directa, la
movilización y la protección del nervio tibial posterior y los
vasos, la exposición completa del flexor largo del pulgar y la
capacidad de liberar su túnel óseo fibroso distal y medial hasta el
sustentáculum tali si hace falta. Las estructuras óseas posteriores
se identifican fácilmente y se pueden extirpar si se requiere. Se
evita el daño potencial para el nervio sural desde un abordaje
anterolateral. La cirugía se hace con anestesia general o raquídea y
con isquemia en muslo. La cirugía puede llevarse a cabo a
través de una incisión de 4 cm. La cirugía se realiza
bajo control fluoroscópico para asegurar la descompresión ósea
completa y la flexión plantar del tobillo completo al final de la
misma. Se utiliza un drenaje después de la cirugía y los pacientes
permanecen en el hospital durante la noche. Se alienta la inmediata
movilización activa del tobillo aunque el soporte de peso
completo se evita durante 2 semanas hasta que se cure la herida.
|