|
Sídrome subacromial (impingement)
Introducción
El
hombro es una pieza de maquinaria muy compleja . Su elegante diseño
le da al hombro una gran gama de movimiento articular, pero no mucha
estabilidad. Mientras todas las partes están en buen estado de
funcionamiento, el hombro se puede mover libremente y sin dolor.
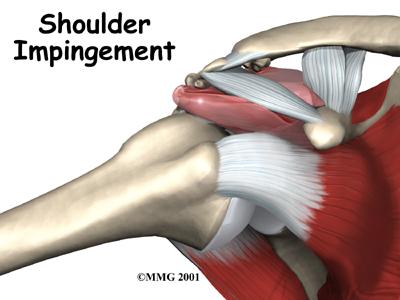
La causa más frecuente (65%) de dolor de hombro es la inflamación de
los tendones que forman el manguito de los rotadores (supraespinoso,
infraespinoso, subescapular, redondo menor y el de la porción larga
del bíceps), la cual se produce como consecuencia de un síndrome
subacromial principalmente. Dado que se trata de los músculos
extraarticulares, el cuadro se denomina periartritis
escápulohumeral, aunque este término actualmente es de una gran
imprecisión puesto que se emplea para denominar cualquier dolor de
hombro de origen no filiado.
Conocido como síndrome subacromial por Codman, en 1972, Neer
introdujo por primera vez el concepto de impingement o (pinzamiento,
choque o roce) del manguito de los rotadores en la literatura,
indicando que resulta del pinzamiento mecánico del tendón del
manguito rotador debajo de la parte anteroinferior del acromion,
por uno o más de los diferentes componentes del arco
acromial: acromion, articulación acromioclavicular, ligamento
acromiocoracoideo y apófisis coracoides. Además puede existir
afectación del tendón largo del bíceps y de la bolsa subacromial.
Este pinzamiento se da
especialmente cuando se coloca el hombro en posición de flexión
anterior y rotación interna.
Aunque las roturas del manguito rotador son más comunes en la
población de edad, el impingement y la enfermedad del manguito
rotador con frecuencia se observan en el atleta y trabajadores
manuales por sobrecarga repetitiva. El aumento de fuerzas y
sobrecargas por movimientos repetitivos puede causar cambios de
desgaste en la parte distal del tendón del manguito rotador, que
está en riesgo debido a un suministro deficiente de sangre. El
síndrome de impingement y la enfermedad del manguito rotador afectan
a los atletas a una edad más temprana en comparación con la
población en general.
Anatomia
patoloógica
Neer
describen las siguientes 3 estadios en el espectro del impingement
del manguito rotador:
Estadio 1,
comúnmente afecta a pacientes menores de 25 años, se describen por
inflamación aguda, edema y hemorragia en del manguito rotador. Este
estadio generalmente es reversible con el tratamiento no quirúrgico.
Estadio 2,
por lo general afecta a los pacientes de 25 a 40 años de edad, como
un proceso continuado del estadio 1.El tendón del manguito rotador
progresa a fibrosis y tendinitis, que comúnmente no responde al
tratamiento conservador y requiere una intervención quirúrgica.
Estadio 3,
comúnmente afecta a los pacientes mayores de 40 años. A medida que
avanza de esta lesión, puede llevar a una rotura mecánica del tendón
del manguito rotador y a cambios en el arco coracoacromial con
osteofitosis a lo largo del acromion anterior
y rotura tendinosa, pudiendo llegar hasta la artropatía de la rotura
del manguito.
Generalmente se necesita practicar una acromioplastia anterior y
una reparación del manguito rotador.
En
todas las estadios de Neer, la etiología es el roce de los tendones
del manguito rotador bajo el acromion y un arco coracoacromial
rígido, que eventualmente conduce a la degeneración y desgarro del
tendón del manguito rotador.
Anatomía
funcional (vea
recuerdo anatómico y funcional)
El
hombro está formado por 2 huesos (húmero, escápula), 2
articulaciones (glenohumeral, acromioclavicular) y 2 articulaciones
funcionales (escapulotorácica, acromiohumeral) que se unen por
interconexión de varios capas de músculos y ligamentos. Una
estabilidad mínima ósea en el hombro permite una amplia gama de
movimiento (ROM range of motion). Las estructuras de tejidos blandos
son los principales estabilizadores de la articulación glenohumeral.
Los estabilizadores estáticos están formados por la
anatomía articular, labrum glenoideo, cápsula articular, ligamentos
glenohumerales y la inherente presión negativa en la articulación.
Los estabilizadores dinámicos incluyen los músculos del
manguito de los rotadores, el tendón de la porción larga del bíceps,
los movimientos escapulotorácicos y otros músculos de la cintura del
hombro como el pectoral mayor, músculo dorsal, serrato anterior).
El
manguito rotador consta de 4 músculos que controlan 3 movimientos
básicos, abducción, rotación interna, y rotación externa. El músculo
supraespinoso es responsable de iniciar la abducción, los músculos
infraespinoso y el redondo menor controlan la rotación externa, y el
músculo subescapular controla rotación interna. Los músculos del
manguito de los rotadores proporcionan estabilidad dinámica
de la cabeza humeral sobre la fosa glenoidea, que forman una par de
fuerza con el deltoides para permitir la elevación del brazo. Este
par de fuerza es responsable de 45 % de la fuerza de abducción y el
90 % de la fuerza de rotación externa.
La
salida (0utlet) del supraespinoso es un espacio formado por el borde
superior de la cabeza humeral y glenoides por el acromion, arco
coracoacromial y articulación acromioclavicular. Esta salida acomoda
el pasaje y excursión del tendón supraespinoso. Se han atribuido
anomalías en la salida del supraespinoso como causa del síndrome de
impingement y enfermedad del manguito de los rotadores, aunque se
han descubierto otras causas.
Etiopatogenia y biomecánica.
El pinzamiento se produce en cierto grado en el hombro normal. En el
día a día, las actividades que implican el uso del brazo por encima
del nivel del hombro causan fricción o roce. Por lo general, no
conduce a ningún dolor prolongado. Pero si se trabaja continuamente
con los brazos levantados hacia arriba, si se practican actividades
repetidas de lanzamiento, u otras acciones repetitivas del hombro
pueden causar fricción y pasa a convertirse en un problema. El
pinzamiento se convierte en un problema cuando se produce irritación
o daño en los tendones del manguito rotador. Cualquier condición que
delimita este espacio puede causar roce o pinzamiento.
Anomalías de la salida del supraespinoso se
han identificado como causa del síndrome de compresión y tendinitis
del manguito rotador.
Hay reconocidos diferentes mecanismos de lesión del manguito
rotador. Éstos se pueden dividir en lesiones traumáticas agudas (macrotraumatismo)
y las más comunes lesiones por sobreuso repetitivo
(microtraumatismos) visto en las actividades que se realizan por
encima de la cabeza.
Las lesiones macrotraumática agudas del manguito de los rotadores,
aunque poco frecuentes, puede dar como resultado un desgarro parcial
o completo por un traumatismo directo sobre el hombro en pacientes
menores de 40 años de edad. Además, los desgarros parciales o
completos del manguito rotador pueden ocurrir con una inestabilidad
traumática anterior de la articulación glenohumeral en la población
de más de 40; en particular debe considerarse la ruptura del
subescapular en estos pacientes.
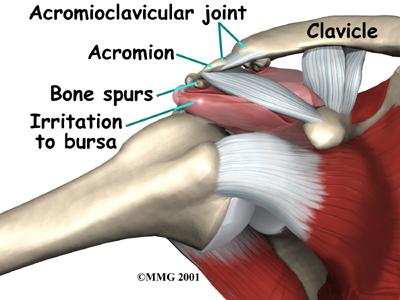
Las causas de la tendinitis del supraespinoso se pueden desglosar en
factores intrínsecos y extrínsecos. Los factores extrínsecos
se desglosan en el impingement primario, que es el
resultado del incremento de la carga subacromial, y el impingement
secundario, que es debido a
la pérdida de competencia del manguito de los rotadores
por el
desequilibrio muscular.
Se han descrito cuatro mecanismos
microtraumáticos de lesión del manguito rotador, y algunos pueden
coincidir simultáneamente en el mismo paciente especialmente en
los deportistas o trabajadores cuya actividad implica sobrecarga
estresante repetitiva por encima de la cabeza, se pueden encontrar
una combinación de causas.
La lesión de compresión primaria tiene tres etapas
anatomopatológicas, como se ha descrito antes. La primera etapa es
el edema y hemorragia. Con la compresión repetitiva llega la segunda
etapa de la fibrosis y la tendinitis, la bursa subacromial se vuelve
fibrótico y se engrosa, y el tendón del supraespinoso se han
agravado aún más. La tercera etapa puede ser un desgarro parcial o
completo (por lo general lateral a la bursa) del manguito de los
rotadores, con cambios óseos, como osteofitos en el acromion
anterior.
La compresión
extrínseca primaria del manguito de los rotadores en el espacio de
salida del supraespinoso puede ser debida a diferentes causas.
Para Neer el punto más importante es la relación entre
el tercio anteroinferior del acromion y el manguito rotador, siendo
aquí donde se produce el roce o impingement con la elevación
anterior del brazo.
Bigliani y Morrison han descubierto y descrito que las variaciones
en el tamaño y la forma acromial puede contribuir a la compresión.
De los estudios de cadáver, se describen 3 diferentes variaciones en
la morfología del acromion. Tipo I es plano, de tipo II es curva, y
el tipo III es anterior y ganchudo, dirigido hacia abajo. Aunque la
forma curva es la más común (43% de prevalencia, en comparación con
el 17% del plano y el 40% del ganchudo), la configuración de gancho
se asocia más frecuentemente con desgarros del manguito rotador.
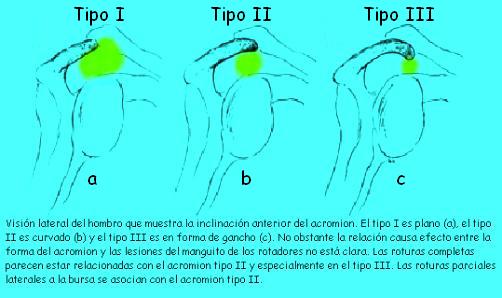
Otros sitios de compresión en el espacio de salida del supraespinoso
son el ligamento coracoacromial, donde se puede producir
calcificación y engrosamiento, secundario generalmente a un
traumatismo, y la superficie inferior de la articulación
acromioclavicular, en donde se pueden formar osteofitos, por
artrosis traumática o no traumática.
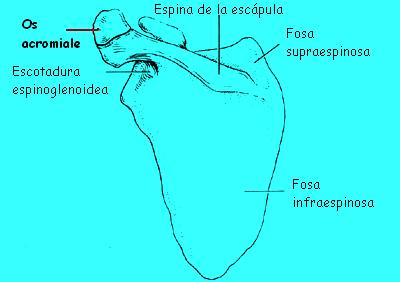
El OS acromiale (una apófisis acromial no fusionada) también se ha
asociado con impingement.
Sólo en raras ocasiones es la parte media de la apófisis coracoides
la implicada. Estos sitios de compresión en el espacio salida del
supraespinoso se estrechan aún más cuando el húmero se sitúa en
posición de abducción y rotación interna, forzando a la tuberosidad
mayor del húmero contra la superficie inferior del acromion y el
arco coracoacromial.
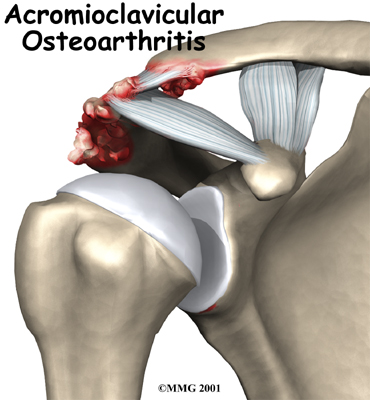

El
impingement secundario también es un mecanismo debido a
microtraumatismos, y a menudo se atribuye a roce o fricción, que
rara vez es de naturaleza mecánica, en los deportistas jóvenes. La
enfermedad del manguito rotador en esta población puede estar
relacionada con una inestabilidad sutil, y, por tanto, puede ser
secundaria a factores como la sobrecarga excéntrica, el
desequilibrio muscular, inestabilidad glenohumeral, o las lesiones
del rodete. Esto ha llevado al concepto de impingement secundario,
que se define como el impingement del manguito rotador que es
secundaria a una disminución funcional en el espacio de salida del
supraespinoso debido a la inestabilidad subyacente de la
articulación glenohumeral.
La compresión (impingement) secundaria puede ser la causa más común
en atletas o trabajadores jóvenes que con frecuencia hacen
movimientos grandes, repetitivos y estresantes por encima de la
cabeza forzando los estabilizadores estáticos y dinámicos, dando
lugar a microtraumatismos y al desgaste de las estructuras
ligamentosas glenohumerales, que conduce a la inestabilidad
glenohumeral subclínica. Esa inestabilidad hace mayor hincapié en
los estabilizadores dinámicos de la articulación glenohumeral,
incluyendo tendones del manguito de los rotadores.
Estas
mayores exigencias pueden conducir a la patología del manguito
rotador (por ejemplo, desgarro parcial, tendinitis). Además, con la
fatiga de los músculos del manguito rotador, la cabeza del húmero se
traslada anterior y superiormente, provocando impingement en el arco
coracoacromial. Esto conduce a la inflamación del manguito rotador.
En estos pacientes, el tratamiento debe abordar la inestabilidad
subyacente.
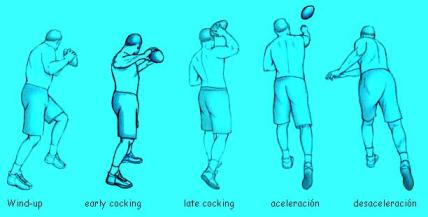
Otro
mecanismo de microtraumatismos en el manguito rotador es la falta de
tracción en el lanzamiento. El movimiento de lanzamiento se ha
dividido en cinco fases: toma de impulso moviendo el brazo
hacia atrás, (Wind-up), preparación temprana (early
cocking) el hombro realiza una abducción y rotación externa,
preparación tardía (late cocking) en ella el hombro hace una
ablución y rotación externa máxima,
aceleración, en la que hay una rotación interna del húmero
que provoca una rotación interna del brazo lanzador, y
desaceleración que empieza tras soltar la pelota y representa el
30% del tiempo requerido para gastar el exceso de energía cinética
del movimiento lanzador. El 70% restante del tiempo requerido para
gastar la energía cinética restante se hace en un movimiento
complementario. El análisis electromiográfico del movimiento de
lanzamiento ha demostrado que los músculos supraespinoso,
infraespinoso y redondo menor comienzan a activarse al final de la
fase de preparación temprana y se inactivan al final de la fase de
preparación tardía cuando el hombro ha logrado la rotación externa
máxima. Posteriormente se activa el subescapular en la fase de
preparación tardía para desacelerar la rotación externa del hombro.
Sin embargo, es durante el la conclusión hasta el final del
movimiento cuando todos los músculos del manguito rotador están
activados con más intensidad. Como el subescapular rota internamente
el hombro, el resto de los músculos del manguito rotador se contraen
excéntricamente para desacelerar el brazo. Durante esta carga
excéntrica repetitiva, el manguito de los rotadores es propenso a la
sobrecarga, fatiga, tendinitis, e incluso una rotura parcial de la
superficie inferior. Una vez más, con la fatiga del manguito
rotador, puede ocurrir la migración craneal dinámica de la cabeza
del húmero, resultando en pinzamiento del manguito de los rotadores
en el arco coracoacromial.
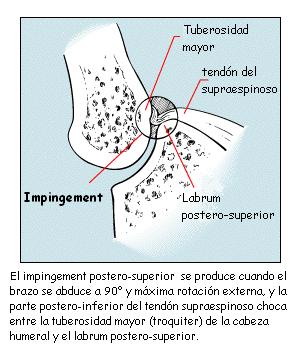
Impingement
glenoideo interno o postero-superior:
El concepto de impingement glenoideo ha sido avanzado como
explicación de rotura de espesor parcial en atletas de lanzamiento,
particularmente los relacionados con la superficie articular del
tendón del manguito de los rotadores. Esas roturas pueden producirse
en presencia de inestabilidad debido a un aumento de la tensión en
el tendón del manguito rotador por un movimiento anormal de la
articulación glenohumeral o a un aumento de fuerzas en del manguito
rotador necesario para estabilizar el hombro.
Estudios
artroscópicos de estos pacientes han encontrado impingement entre el
borde posterior y superior de la cavidad glenoidea y la inserción
del tendón del manguito rotador, con el brazo colocado en la
posición de lanzamiento (abducción de 90º y rotación externa
máxima).
En esta posición, la parte inferior y posterior del supraespinoso se
pinza entre la tuberosidad mayor de la cabeza del húmero y el labrum
postero-superior, produciendo un desgaste del rodete posterosuperior
y un desgarro en la superficie inferior de la cara posterior
del supraespinoso. Además, en esta posición pone un estrés muy alto
en la cápsula anteroinferior. Por lo tanto, la inestabilidad
glenohumeral puede estar asociada con la compresión interna.
Las lesiones se observaron a lo largo de la zona de compresión en la
cara posterior del rodete glenoideo y la superficie articular del
manguito de los rotadores. Este concepto se cree que ocurren con
mayor frecuencia en los atletas de lanzamiento y debe ser
considerados cuando se evalúa el impingement.
Oras
posibles causas de impingement secundario son por debilidad en los
músculos del manguito rotador por una lesión neural en el segmento
C5/C6 o una mononeuropatía supraescapular.
El dolor de cualquier causa, como la sobrecarga o lesión, puede
conducir a la falta de uso y a la debilidad del manguito
Existen unos factores intrínsecos fundamentales, la
mayoría de las veces asociados, que favorecen la lesión de las
fibras terminales del manguito tendinoso rotador y rotura completa
como estadio final.
 |
En el tendón supraespinoso se ha demostrado, mediante el empleo de
Doppler láser, una zona crítica situada a 1cm de su inserción en el
troquíter, cuya vascularización es precaria.
|
 |
Las alteraciones degenerativas del manguito rotador, en grado
variable, constituyen un hallazgo fisiológico a partir de la quinta
década de la vida. Esta degeneración natural se puede ver agravada
por fricción o roce contra la superficie subacromial.
|
 |
En los deportistas que trabajan levantando el brazo por encima de la
cabeza (lanzadores, nadadores), se produce una adducción forzada
que afecta a la vascularización de la unión distal del manguito. No
sólo se produce un rozamiento crónico del tendón supraespinoso y la
bolsa subacromial contra el arco acromiocoracoideo, sino también una
isquemia crónica de estos tendones. |
|
TABLA 1:Posibles causas de pinzamiento del hombro |
Outlet impingment
Osteofitos subacromiales
Acromion Tipo 2 y tipo 3
Osteofitos en la artrosis de la articulación
acromioclavicular (incluye osteofitos subacromiales)
Ligamento coracoacromial engrosado o calcificado |
Nonoulet impingement
Daño del manguito de los rotadores que causan la migración
superior del húmero (rotura, pérdida de fuerza)
Pinzamiento secundario por un hombro inestable
Defectos del acromion (os acromiale)
Contracturas capsulares anterior o posterior (capsulitis
adhesiva)
Bursa subacromial gruesa |
|
Causas |
|
Impingement Primario |
 |
El aumento de carga subacromial |
 |
Morfología acromial (Gancho acromialmial) |
 |
Impingement coracoideo |
 |
Engrosamiento y fibrosis de la bursa subacromial |
 |
Tuberosidad mayor humeral prominente
|
 |
Trauma (macrotraumatismo directa o microtraumatismos
repetitivos) |
 |
Actividades por encima de la cabeza (deportistas y no
deportistas) |
|
|
Impingement secundario |
 |
Sobrecarga del manguito de los rotadores o desequilibrio de
los tejidos blandos |
 |
Sobrecarga muscular o excéntricas. |
 |
Laxitud / inestabilidad glenohumeral
|
 |
Laxitud / debilidad del tendón de la porción larga del
bíceps |
 |
Lesiones del rodete glenoideo |
 |
Desequilibrio muscular
|
 |
Discinesia escapular |
 |
Tensión capsular posterior |
 |
Parálisis del trapecio |
|
Clínica
Historia
 |
Edad
 |
Pacientes
menores de 40 años - Por lo general con inestabilidad
glenohumeral, y enfermedad o lesión de la articulación
acromioclavicular. |
 |
Pacientes mayores de 40 años - Considerar la posibilidad
de síndrome de pinzamiento (impingement) glenohumeral /
enfermedad del manguito rotador y enfermedades
degenerativas de la articulación glenohumeral |
|
 |
Ocupación
 |
Los individuos de mayor riesgo de pinzamiento (impingement)
del hombro son trabajadores cuya labor requiere una
actividad en la que el brazo trabaje por encima de la
cabeza. |
 |
atletas (por ejemplo, deportes de lanzamiento, tenis,
voleibol, natación) |
|
 |
La
actividad Atlética
 |
El inicio de los síntomas en relación con las fases
específicas del evento deportivo realizado |
 |
Duración y frecuencia del juego |
 |
Duración y frecuencia de la práctica |
 |
Nivel de juego (por ejemplo, la liga infantil, la
escuela secundaria, universidad, profesional) |
 |
Tiempo de juego real (por ejemplo, de
inicio, reserva,
jugador del banco) y posición de juego |
 |
Falta de periodicidad en el entrenamiento
|
|
 |
Síntomas
 |
Inicio
 |
El inicio repentino de dolor agudo en el hombro
con sensación de desgarro es sugerente de un
desgarro del manguito rotador.
|
 |
El aumento gradual
del dolor en el hombro con
las actividades generales es sugerente de un
problema de pinzamiento (impingement).
|
|
 |
Cronicidad de los síntomas:
Los pacientes con inflamación aguda del manguito de los
rotadores suelen tener dolor leve intermitente con las
actividades generales. Los pacientes con inflamación
crónica del manguito de los rotadores tienen
dolor moderado, persistente, con actividades generales, puede haber
dolor en reposo, pero mucho menos que con las
actividades generales.
|
 |
Localización
 |
El dolor generalmente se informa sobre el
lateral, superior, anterior del hombro, de vez
en cuando se refiere a la región deltoidea.
|
 |
Dolor en la cápsula posterior del hombro, por lo
general es coherente con la inestabilidad
anterior, provocando la tirantez posterior. |
|
 |
Establecer en el momento que surgen los síntomas (por
ejemplo, dolor durante el sueño, dormir en posiciones
diversas, en la noche, con la actividad, los tipos de
actividades, al tiempo de descanso),
|
 |
Los pacientes con rotura de espesor parcial y
completo del manguito rotador , tienen dolor persistente
en reposo, que a menudo se refiere a la inserción del
deltoides. Los desgarros completos del manguito suelen
tener típicamente dolor nocturno. |
 |
La calidad del dolor (por ejemplo, agudo, sordo, radiante, palpitante, ardor, constante, intermitente, ocasional). |
 |
Cantidad o de dolor (en una escala de 0-10, siendo 10 el peor). |
 |
Factores que lo alivian (por ejemplo, el cambio de posición,
medicamentos, descanso). |
 |
Los factores agravantes (por ejemplo, el cambio de posición, los
medicamentos, el aumento en la práctica, el aumento en el juego, el
cambio en la marcha atlética / calzado, cambio de posición de juego). |
 |
Los síntomas de debilidad y limitación de movimiento
activo puede ser el resultado de dolor o un desgarro del
manguito rotador. |
 |
Síntomas funcionales - Paciente
que ha cambiado la mecánica (por ejemplo,
movimiento de lanzamiento, forma de nadar) para compensar el dolor
|
 |
Manifestaciones asociadas (por ejemplo, dolor en el
pecho, mareos, dolor abdominal, falta de aliento). |
 |
Posición
que provoca el dolor
 |
Dolor con el húmero en la flexión anterior y rotación interna
indica posición de impingement del manguito rotador.
|
 |
Dolor con el húmero en abducción y rotación externa posición
sugiere inestabilidad glenohumeral anterior y laxitud.
|
|
 |
Otrascuestiones - Infórmese acerca de la debilidad anterior o trauma
reciente, rigidez, entumecimiento, parestesias, chasquidos,
crepitación de la inestabilidad, y los síndromes cervicales. |
|
Exploración física
 |
Inspección
 |
Los hombres deberían quitarse la camisa y las mujeres deben llevar
una camiseta sin mangas para el examen. |
 |
Visualizar toda la cintura escapular y el área escapular.
Inspeccionar el aleteo escapular (parálisis del nervio torácico
largo) haciendo que el paciente haga un empuje contra la pared. |
 |
Tener en cuenta la asimetría de la masa muscular / atrofia y la
asimetría ósea. |
 |
La atrofia puede ser evidentes en la fosa del
supraespinoso o infraespinoso en pacientes con roturas
de espesor total. |
|
 |
Rango activo de movimiento (ROM) se testa
si es posible. Si no es posible, se lleva a cabo el rango de
movimiento pasivo (PROM), como sigue:
 |
Flexión anterior (rango promedio es de 150-180 °) |
 |
Abducción (rango promedio es de 150-180 °) |
 |
La rotación externa (rango medio con el brazo en aducción es de
30-60 °) |
 |
La rotación externa (rango medio con el brazo en abducción es de
70-90 °) |
 |
La rotación interna (rango media, que se mide por la forma alta
que el paciente puede llegar a alcanzar por la la espalda con el
pulgar ipsilateral [es decir, de la cadera ipsilateral, T12, L5],
está por encima de T8) |
 |
Aducción (rango promedio es de 45 °) |
 |
Extensión (rango promedio es de 45 °) |
 |
Observar lo siguiente:
 |
La rigidez con la rotación externa / interna se explora mejor con
el brazo en 90 ° de abducción. |
 |
Rotación externa e interna, se explora mejor en posición supina,
con la articulación escapulotorácica estabilizada. |
 |
La mayoría de los lanzadores de alto nivel han aumentado la
rotación externa y disminuido la rotación interna del brazo que
lanza en comparación con el brazo que no lanza. Esto puede no ser
patológico en la población de alto nivel deportivo. |
 |
Puede haber un arco doloroso de movimiento con la
elevación sobre el nivel del hombro en pacientes con impingement. |
|
|
 |
Palpación
 |
Palpar a lo largo de las articulaciones, notando los tendones del
bíceps, los tendones supraespinoso y subescapular, y la esquina
anterolateral del acromion. Explorar si hay dolor óseo en la porción
anterior del acromion en la región del potencial os acromiale.
|
 |
Se palpa toda la cintura escapular (teniendo en cuenta la
sensibilidad, deformidades y atrofia) desde la articulación acromioclavicular, la clavícula, la articulación glenohumeral,
escápula, escapulotorácica, cápsula anterior / posterior del hombro,
la fosa del supraespinoso, fosa del infraespinoso, y el húmero
(especialmente proximal). |
|
 |
Prueba muscular manual
 |
Concentrarse en la evaluación de los músculos de la cintura
escapular, sobre todo en la rotación externa / interna y la
abducción. |
 |
El
supraespinoso puede ser aislado haciendo que el paciente gire
la extremidad superior, de manera que los pulgares señalen hacia el
suelo y aplicar resistencia con los brazos a 30 º de flexión
anterior y 90 ° de abducción (es la llamada prueba del aislamiento
del supraespinoso o prueba de la lata vacía ya que esta posición asimila cuando se vacía una lata). |
 |
Con
la prueba de aislamiento del supraespinoso se siente dolor
en una tendinitis o una lesión parcial del
tendón supraespinoso ,
pero se puede acompañar también de debilidad en los casos de rotura
de espesor parcial o total del tendón supraespinoso. |
 |
La debilidad también se puede encontrar con una tendinitis,
debido a la inhibición muscular por los estímulos dolorosos. |
|
 |
Pruebas especiales: En Todas las pruebas realizadas se ha de
comparar ambos hombros o bien para detectar la patología bilateral o
de establecer un control para la comparación con el hombro afectado.
 |
Signos de impingement
 |
Test de Neer: forzar la elevación del brazo en rotación interna en
el plano escapular, haciendo que el tendón supraespinoso choque
contra el acromion anteroinferior. |
 |
Prueba de Hawkins Kennedy: forzar la rotación interna a 90 °
flexionando anteriormente el brazo , haciendo que el tendón supraespinoso choque contra el arco de los ligamentos
coracoacromial. Nota: El dolor y una mueca en la expresión facial
indican pinzamiento del tendón del supraespinoso, lo que indica una
signo positivo de impingement de Neer/Hawkins. |
 |
Prueba de impingement: Inyectar 10 ml de solución al 1% de lidocaína
en el espacio subacromial. Repetir la prueba del signo de
impingement. La eliminación o reducción significativa del dolor
constituye una prueba de compresión positiva. |
 |
Prueba de caída del brazo: El paciente coloca el brazo en elevación
máxima en el plano escapular y luego lo baja lentamente (la prueba
puede ser repetida después de la inyección subacromial de la
lidocaína). La caída súbita del brazo sugiere un desgarro del
manguito rotador. |
 |
Prueba de aislamiento del supraespinoso / prueba de la lata vacía:
El supraespinoso puede ser aislado por que el paciente gire la
extremidad superior, de manera que los pulgares apunten al suelo y
aplicar resistencia con los brazos en 30 º de flexión anterior y 90
° de abducción (simulando el vaciado de una lata). Esta prueba es
positiva cuando la debilidad está presente (comparado con el lado
sano), sugiriendo la rotura del tendón supraespinoso. |
|
|
 |
Pruebas para la inestabilidad
 |
Signo del surco: Sujetar el codo del paciente y aplicar una
tracción a.C. abajo. La aparición de hoyuelos en la piel subyacente
al acromion (signo del surco) indica el traslado inferior del
húmero, lo que sugiere inestabilidad multidireccional. |
 |
Prueba de la aprensión : se realiza mejor estabilizando
la escápula con el paciente en posición supina. Pasar
suavemente el brazo afectado a una posición en abducción
y rotación externa. La aprehensión de los pacientes
evitando el movimiento provocado por el examinador
indica una prueba positiva de que es compatible con
inestabilidad anterior del hombro. |
 |
Prueba de reubicación : Por lo general, este examen se realiza en
conjunción con la prueba de la aprehensión. Después de poner el
paciente en una posición de aprensión, aplique una presión dirigida
hacia atrás en el húmero proximal anterior, simulando una recolcación o reducción de la articulación glenohumeral que,
presumiblemente, se dislocó parcialmente con la prueba de la
aprensión. La traslación posterior de la cabeza humeral en la
cavidad glenoidea se puede sentir. Un resultado positivo puede tener
en cuenta cuando se le reduce al paciente con facilidad con la
aplicación de presión en la parte anterior del húmero proximal, lo
que sugiere la inestabilidad anterior del hombro. |
|
 |
Otras pruebas pueden realizarse en el hombro para descartar otras
patologías que afectan al tendón del bíceps, rodete glenoideo, la
columna cervical, articulación esternoclavicular, articulación
escapulotorácica y acromioclavicular. Se llevará a cabo una
exploración de la amplitud del movimiento articular también deben
llevarse a cabo una evaluación de la laxitud ligamentosa
generalizada. |
 |
Examen neurovascular
 |
Para completar el examen del hombro, un examen neurológico
completo se debe realizar, junto con la evaluación de todos los
pulsos vasculares de las extremidades superiores . |
 |
El examen neurológico debe incluir todos los segmentos
neurológicos de los miotomas C5 a T1 (dermatomas con los reflejos
de estiramiento correspondiente). |
|
Diagnostico diferencial
 |
Lesiones de la articulación
acromioclavicular |
 |
Tendinitis bicipital |
 |
Lesión del plexo braquial |
 |
Lesiones del disco cervical
|
 |
Síndrome de dolor cervical
discogénico |
 |
Radiculopatía cervical |
 |
Esguince / Lesiones de la
Columna cervical |
 |
Lesiones de la clavicula |
 |
Contusiones |
 |
Síndrome del infraespinoso |
 |
Dolor miofascial en los
atletas |
 |
Lesión del manguito rotador |
 |
Dislocación del hombro |
 |
lesiones del labrum superior
|
 |
Tendinitis supraespinoso
|
 |
Hombro del nadador |
 |
lesiones discales torácicas
|
 |
Síndrome de dolor torácico
discogénico |
 |
Síndrome del Desfiladero
Torácico |
Workup
Estudios de imagen
 |
Estudios radiológicos
estándar (4 proyecciones para descartar artritis glenohumeral /
acromioclavicular)
 |
Proyección
anteroposterior (AP) de la articulación glenohumeral |
 |
proyección en rotación interna del húmero con una angulación de 20 ° hacia arriba para mostrar la
articulación acromioclavicular |
 |
Proyección axilar:
es más útil para descartar signos sutiles de
inestabilidad (por ejemplo, avulsión glenoidea, lesión
de Hill-Sachs), y para visualizar la presencia de un os
acromiale. |
 |
Proyección de la
salida del Supraespinoso: es más útil para evaluar el
espacio de salida del supraespinoso. Si el espacio es
inferior a 7 mm, entonces hay un riesgo mayor de
síndrome de impingement. También es útil para evaluar la
morfología del acromion (el acromion en gancho tiene un
riesgo mayor de Impingement). |
|
 |
La RM se considera el
estudio de imagen de elección para la patología del hombro.
 |
Ventajas
 |
No invasiva |
 |
No hay
radiación |
 |
Capaz de
detectar intrasubstancia la degeneración del
tendón o los desgarros parciales del manguito
rotador |
 |
Capaz de
detectar la inflamación, edema, hemorragia o
cicatrización |
 |
Es capaz de
ser utilizado con un agente de contraste intra-articular
(por ejemplo, el gadolinio), mejorando la
capacidad de la resonancia magnética para
detectar desgarros parciales del manguito de los
rotadores |
|
 |
Desventajas
 |
No se puede
recibir a pacientes que sufren de claustrofobia |
 |
No se puede
hacer a muchos pacientes |
 |
No se puede
recibir a pacientes con marcapasos o implantes
de metal o de partículas |
 |
La calidad
Depende de de la máquina de resonancia magnética |
 |
Depende de
la habilidad del técnico que realiza la imagen y
el radiólogo que interpreta las imágenes |
 |
Caro |
|
|
 |
Artrografía
 |
Se inyecta contraste en la articulación glenohumeral y se
hacen radiografías postinyección para evaluar la integridad de
la articulación glenohumeral. |
 |
Este estudio se utiliza frecuentemente en la evaluación de
desgarros del manguito rotador.Si se escapa tinte de la articulación en el espacio
subacromial, es diagnóstico de una rotura de espesor completo
del manguito rotador. |
 |
Ventajas
 |
Puede ser utilizado en conjunción con una tomografía
computarizada o resonancia magnética para evaluar la patología intra-articular (por ejemplo, las roturas de Bankart) |
 |
Bajo coste |
|
 |
Desventajas
 |
El tamaño de las roturas no pueden ser cuantificados. |
 |
El paciente está expuesto a la radiación. |
 |
Exposición al medio de contraste |
 |
Procedimiento invasivo |
|
|
 |
Artroscopia diagnóstica
 |
Procedimiento visual quirúrgico mínimamente invasivo para
evaluar la patología del hombro. |
 |
Capaz de visualizar y evaluar la mayoría de las lesiones del
hombro. |
 |
Puede dar al paciente y el médico la oportunidad de
diagnosticar y tratar la patología en un mismo procedimiento. |
|
 |
Workup para otros procesos más sistémicos puede ser incluida
como clínicamente indicado. |
Tratamiento
Fase aguda
Programa de Rehabilitación
Terapia Física
Los objetivos de la fase aguda son aliviar el dolor y la
inflamación, prevenir la atrofia muscular, sin exacerbación,
restablecer ROM no dolorosa, y normalizar la artrocinemática del
complejo del hombro. Se debe recomendar al paciente un período
de reposo activo, eliminando cualquier actividad que pueda
causar un aumento en los síntomas. Los ejercicios de movilidad
puede incluir ejercicios de péndulo y (AAROM active-assistive
range of motion) rango de movimientos activos asistidos libres
de síntomas. Se puede incluir la movilización articular con
deslizamiento inferior, anterior o posterior en el plano
escapular. Los ejercicios de fortalecimiento deben ser
isométricos, trabajando en los rotadores externos, rotadores
internos, bíceps, deltoides, y estabilizadores de la escápula
(romboides, trapecio, serrato anterior, dorsal ancho y pectoral
mayor).
Ejercicios dirigidos a los músculos del manguito rotador son
extremadamente importantes. También se pueden iniciar los
ejercicios de control neuromuscular. Las modalidades
(fisioterapia) pueden ser utilizados como un complemento y
pueden incluir la crioterapia, la estimulación nerviosa
eléctrica transcutánea (TENS), estimulación galvánica de alto
voltaje, ultrasonidos, fonoforesis, o iontoforesis. La educación
del paciente es especialmente importante para la fase aguda en
relación con la actividad, la patología y evitar la actividad
aérea, de gran alcance, y la elevación. Las directrices
generales para el progreso de esta fase son la disminución del
dolor o los síntomas, aumento de la ROM, arco doloroso en la
abducción únicamente, y la mejora de la función muscular.
Otros tratamientos
Infiltración subacromial
Durante la fase aguda a la fase subaguda, cuando el dolor y la
inflamación son predominantes, una inyección subacromial puede
ser diagnóstica y terapéutica como un complemento a un programa
de rehabilitación. La inyección de 10 mL de solución al 1% de
lidocaína (sin epinefrina) en el espacio subacromial deberían
aliviar el dolor de hombro, si el dolor y la inflamación es
realmente originario de la salida / espacio subacromial del
supraespinoso. La adición de una dosis baja de un corticosteroide
inyectable de acción intermedia puede proporcionar un efecto
terapéutico. Comúnmente se utilizan Betametasona, triamcinolona
y metilprednisolona. Generalmente se utiliza un ml de cualquiera
de estos corticoides inyectables disponibles mezclado con 9 ml
de solución al 1% de lidocaína (sin epinefrina).
Técnica: El paciente debe sentarse con el brazo colgando por su
lado para separar el húmero del acromion. Identificar el borde
lateral del acromion. Insertar la aguja en el punto medio del
acromion y el ángulo ligeramente hacia arriba en el acromion en
toda su longitud. Retirar lentamente la aguja al mismo tiempo se
inyecta líquido en un bolo siempre que no haya resistencia.
Aspirar antes de inyectar. A veces una inflamación causada por
líquido es visible alrededor del borde del acromion. En
ocasiones, hay una calcificación dentro de la bolsa y se
encuentra una fuerte resistencia. En este caso, puede ser útil
la aspiración y la infiltración con una aguja de calibre grande
y anestésico local. Si la infiltración fracasa puede requerir la
evaluación quirúrgica.
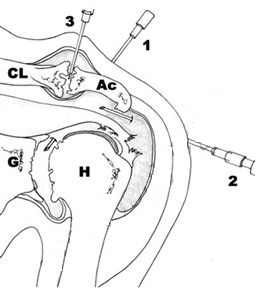
Infiltración en diferentes espacios
1: Infiltración
en la articulación
2:
Infiltración en el espacio subacromial
3: Infiltración en la
articulación AC
Cuidados Posteriores: El paciente es informado de que una
reacción local se realice de los corticosteroides en los
próximos 24-72 horas una vez que el efecto de la lidocaína
desaparece. Si esto ocurre, se recomienda aplicar hielo
(envuelto en una toalla) en el hombro afectado 20 minutos
seguido de 20 minutos de descanso, 3 veces al principio y al
final del día. El alivio del dolor después de una inyección es
habitual, pero el paciente debe estar informado para mantener la
postura correcta con retracción y depresión de los hombros y
para evitar el arco doloroso de la elevación durante 1 semana.
El paciente puede reanudar un programa de terapia libre de
síntomas la primera semana postinyección, y luego retomar el
curso completo.
Los efectos adversos de los medicamentos pueden ser minimizados
cuando se administran como se recomienda. Las reacciones
adversas son poco frecuentes, sin embargo, pueden ocurrir,
incluso cuando la inyección es administrada correctamente. El
terapeuta y el paciente deben ser educados sobre las posibles
reacciones, y el clínico debe saber cómo manejar las
complicaciones relacionadas. Las contraindicaciones absolutas
incluyen alergia documentada a los corticoides o anestésicos
locales. Las contraindicaciones relativas son la diabetes, la
hipertensión, la inmunosupresión, arritmias cardíacas y bloqueos
cardiacos.
Efectos adversos de los corticoides inyectables
 |
Los efectos sistémicos incluyen enrojecimiento,
irregularidades menstruales, intolerancia a la glucosa,
osteoporosis, trastornos psicológicos, la artropatía esteroidea,
miopatía esteroidea, y la inmunosupresión. |
 |
Los efectos locales incluyen rubefacción y calor postinyección. |
Los efectos adversos de los anestésicos locales
 |
Por lo general, los efectos adversos se deben a sobredosis y
reacciones alérgicas, que definitivamente puede ser minimizada
con doble control de la dosis administrada e información sobre
los registros y verificación de medicamentos para las alergias a
medicamentos. |
 |
Los efectos de la sobredosis y reacciones alérgicas pueden ser
catastróficos, y puede incluir compromiso cardíaco,
respiratorio, cerebral. |
Reacción adversa a la inyección: En ocasiones, un paciente puede
experimentar una reacción vasovagal (desmayo), debido al dolor,
temor o fobia a las agujas. En tales casos, el tratamiento debe
consistir en lo siguiente:
 |
Acuéstese el paciente en posición supina. Elevar las piernas
del paciente. |
 |
tranquilizar totalmente a los pacientes que la recuperación es
rápida. |
 |
Si el paciente pierde el conocimiento brevemente, proteger la
vía aérea y administrar oxígeno en un 35% de concentración. |
Láserterapia de alta intensidad
Santamato y colaboradores evaluaron los efectos a corto plazo
entre la alta intensidad de la terapia con láser (HILT) y la
terapia con ecografía en 70 pacientes con síndrome impingement
subacromial. Los pacientes fueron aleatorizados para recibir 10
tratamientos de HILT o ultrasonido durante más de 2 semanas
consecutivas. Después de 2 semanas, los pacientes en el grupo de HILT mostraron mejorías estadísticamente significativas en la
reducción del dolor, el movimiento articular, la funcionalidad y
la fuerza. Sin embargo, se necesitan investigaciónes más a
fondo, ya que el estudio estaba limitado por su pequeño tamaño,
la falta de control de grupos placebo, y el período de
seguimiento.
Fase de recuperación
Programa de Rehabilitación
Terapia Física
Los objetivos iniciales de esta fase son para normalizar ROM y
la artrocinemática del hombro, llevar a cabo las actividades
diarias libres de síntomas, y mejorar el control neuromuscular y
la fuerza muscular. Los ejercicios de movilidad deben progresar
a ejercicios activos en todos los planos y la auto-estiramiento,
concentrándose en la cápsula articular, especialmente en la
cápsula posterior.
Los ejercicios de fortalecimiento deben incluir ejercicios de
resistencia isotónica con mancuernas del supraespinoso,
rotadores internos, rotadores externos, la extensión en decúbito
prono, abducción horizontal, la flexión anterior hasta 90 °,
abducción en posición vertical a 90 °, encoger los hombros,
remar, tracción, empujar, y Pull-downs (empujar hacia abajo)
para fortalecer los estabilizadores de la escápula. La
movilización conjunta y la reeducación neuromuscular también
deben mantenerse. Los ejercicios de ergometría y extremidades
superiores, ejercicios de tronco, y el acondicionamiento
cardiovascular en general debe mantenerse para la resistencia.
El uso de las modalidades (fisioterapia) se puede continuar si
es necesario. Las Directrices para pasar de esta fase son
total-ROM libre de dolor y cuando la evaluación manual de la
fuerza muscular es del 70% del lado contralateral.
El objetivo final de esta fase es conseguir que el atleta vuelva
a lanzar y debe incluir la mejora de la fuerza, potencia y
resistencia, y el control neuromuscular específico de cada
deporte. Se hace hincapié en ejercicios de fortalecimiento, alta
velocidad, alta energía, y en los ejercicios excéntricos en
patrones diagonales. Continuar fortaleciendo isotónico con
aumento de la resistencia en todos los planos, lo que permite la
resistencia en la posición de lanzamiento, 90 ° de aducción, y
90 ° de rotación externa. Iniciar ejercicios pliometricos,
deportes-específicos, de facilitación neuromuscular
propioceptiva, y ejercicios isocinéticos.
Fase de mantenimiento
Programa de Rehabilitación
Terapia Física
El objetivo de esta fase es mantener un alto nivel de
entrenamiento y evitar la recurrencia. Se hace hincapié en
entrenamientos más largos y más intensos y una adecuada
artrocinemática del hombro. Análisis y modificación de las
técnicas y los mecánicos que pueden reexacerbar síntomas. Hacer
mejoras en la intensidad y la coordinación. La educación del
paciente es de nuevo vuelvo a insistir, el mantenimiento de la
mecánica adecuada, la fuerza y la flexibilidad y la comprensión
de la patología. El paciente también debe tener una buena
comprensión de las primeras señales de advertencia del
impingement y continuar con un programa de ejercicios en el
hogar con las técnicas apropiadas de calentamiento y
fortalecimiento.
Intervención quirúrgica
En general, las medidas conservadoras se mantiene durante al
menos 3-6 meses o más si el paciente está mejorando, que es
generalmente el caso en el 60-90% de los pacientes. Si el
paciente sigue estando significativamente con discapacidad y no
tiene ninguna mejoría después de 3 meses de tratamiento
conservador, el médico debe buscar más trabajo diagnóstico, y
reconsiderar otras etiologías, o remitir a la evaluación
quirúrgica.
Las referencias quirúrgicas adecuadas son los pacientes con
síndrome de compresión subacromial refractaria a los 3-6 meses
de tratamiento conservador adecuado. La cirugía puede ser
especialmente beneficiosa en pacientes con PROM sin
restricciones, respuesta positiva a la inyección de lidocaína en
el espacio subacromial, un acromion tipo III, tener un espolón
subacromial grande y aquellos en los que se observan cambios en
el tendón del manguito rotatorio en la RM.
En una revisión sistemática, Dorrestijn et al intento comparar
los efectos del tratamiento conservador y quirúrgico para el
síndrome de pinzamiento impingement) subacromial con respecto a
la mejoría de la función del hombro y la reducción del dolor. De
4 ensayos controlados aleatorios que cumplieron con los
criterios de los investigadores, 2 fueron de la calidad
metodológica de mediana y 2 eran de calidad metodológica baja,
pero no hubo diferencias en los resultados entre los grupos de
tratamiento. Sus conclusiones llevaron Dorrestijn et al a notar
la escasez de alta calidad de los ensayos controlados aleatorios
que no permite evidencia concluyente de diferencias en los
resultados de dolor y la función del hombro en forma
conservadora y quirúrgica de los pacientes tratados con Síndrome
de impingement (pinzamiento) subacromial.
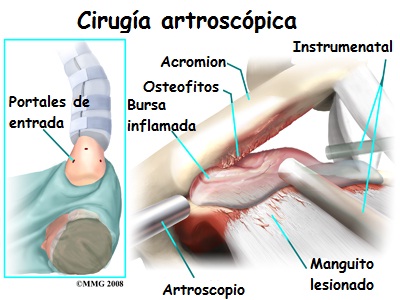
 |
Evaluación quirúrgica
 |
El examen inicial bajo anestesia (anestesia general vs bloqueo
regional) y artroscopia diagnóstica. |
 |
Evaluación de la ROM del hombro y la estabilidad. |
 |
En los pacientes con limitación del movimiento, se realiza la
manipulación del hombro . La artroscopia diagnóstica también se
puede realizar, pero la descompresión subacromial artroscópica
no se realiza generalmente en pacientes con rigidez
preoperatorio significativa debido al aumento del riesgo de capsulitis adhesiva postoperatoria. |
 |
Documentar cualquier tipo de inestabilidad |
|
 |
Evaluación artroscópica
 |
Hay que tener una atención especial al manguito de los
rotadores, especialmente en el tendón supraespinoso cerca de su
inserción en la tuberosidad mayor. |
 |
Visualizar el tendón del subescapular.
|
 |
Evaluar la patología del labrum o cambios que sugieren
inestabilidad glenohumeral. |
 |
Un desgarro parcial del tendón del supraespinoso a lo largo de
su superficie articular es un hallazgo frecuente en los atletas
de lanzamiento con síntomas . El tejido fragmentado y
deteriorado se desbrida, dejando todos los tendones del manguito
de los rotadores intactos. Esto permite una determinación más
precisa del tamaño y el grosor de la rotura en la parte
articular del manguito rotador, y puede ayudar a reducir los
síntomas. |
 |
Tras la artroscopia glenohumeral, se hace una evaluación
artroscópica del lado bursal del manguito rotador. |
 |
Se evaluará la superficie bursal del manguito rotador, por si
hay desgaste, así como la cantidad de espacio entre el acromion
inferior anterior y el tendón supraespinoso.
|
 |
También se observara si hay algún signo de desgaste o cambios
degenerativos en la superficie inferior del ligamento coracoacromial.
|
 |
Si no hay evidencia de alteración del manguito rotador, el
ligamento coracoacromial es liso con espacio suficiente entre el
acromion inferior anterior y el manguito de los rotadores, el
diagnóstico de pinzamiento subacromial es poco probable. En este
caso, la descompresión subacromial no se realiza.
|
 |
En el caso de un pequeña rotura de espesor parcial del
manguito rotador en la superficie articular, sin evidencia de impingement, sólo se realiza el desbridamiento glenohumeral de
esta rotura. Sin embargo, si el paciente tiene cambios
sugestivos de síndrome de compresión, se realiza también una
descompresión subacromial artroscópica (acromioplastia-resección
de la porción inferior del acromion anterior) .
|
 |
Si después de la descompresión subacromial, es necesario una
reparación del manguito rotador , puede continuarse con la
reparación artroscópica o puede ser necesario convertir la
reparación a un procedimiento abierto del manguito rotador .
|
|
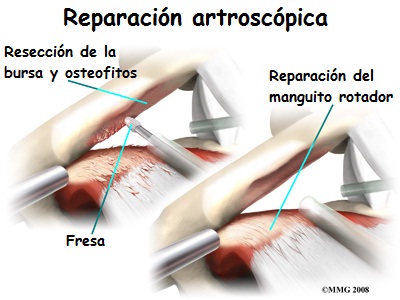
 |
Cuidados postoperatorios
 |
Después de la operación se debe obtener una radiografía
(proyección de la salida del de supraespinoso), para documentar
la adecuación de la descompresión subacromial. La apariencia en
esta proyección radiográfica debe ser la de un arco acromial
tipo I sin ningún tipo de espolones residual. |
 |
Tras la descompresión subacromial, se le coloca un cabestrillo
al paciente , pero se anima a quitarselo cuando se encuentre
cómodo y a comenzar ejercicios de AAROM y PROM . Cuando ha
disminuido el dolor considerablemente y el ROM ha vuelto a la
normalidad, se empieza un programa de fortalecimiento similar al
tratamiento conservador antes mencionado. Los pacientes no
pueden comenzar las actividades deportivas específicas hasta que
haya una (AROM amplitud del movimiento activo total en el hombro
operado y una fuerza normal, por lo general estos se consigue en
el plazo de aproximadamente 3-4 meses. |
|
 |
Resultados quirúrgicos
 |
Los resultados son generalmente buenos en pacientes bien
seleccionados de mediana edad, con evidencias de impingement en
la historia y examen físico y en el momento de la artroscopia. |
 |
El consenso general en la literatura es que los resultados de
la descompresión subacromial artroscópica en un buen retorno al
nivel previo de funcionamiento en aproximadamente el 85-90% de
los pacientes, sin embargo, los resultados son generalmente
pobres en los jóvenes atletas de alto rendimiento que participen
en actividades en las que el miembro superior actua por encima
de la cabeza. |
|
Medicación
Durante la fase aguda y subaguda de síndrome de pinzamiento del
hombro, es conveniente utilizar un curso corto de
antiinflamatorios no esteroideos (AINE) para los efectos
analgésicos y antiinflamatorios, como un complemento al programa
de terapia y otras modalidades de tratamiento. Las opciones en
esta clasificación de las drogas son extensas, por lo que se
discuten sólo ejemplos seleccionados. La respuesta del paciente
a los AINEs diferentes pueden variar. El principal mecanismo de
acción de los AINE es la inhibición de la síntesis de
prostaglandinas (PG), específicamente a través de la PGE2
bloqueo de la ciclooxigenasa (COX), que es la enzima que
convierte el ácido araquidónico en PG. GP bajar el umbral a los
estímulos nocivos mediante la sensibilización de los
nociceptores a la acción de otras sustancias nocivas endógenas
(por ejemplo, la bradicinina, la histamina, la sustancia P,
serotonina). PGE2 provoca dolor e inflamación en los tejidos
blandos, es citoprotector en el tracto gastrointestinal,
aumentando la secreción de moco y bicarbonatos y disminución de
la secreción de ácidos gástricos y las enzimas digestivas y
renales y de sal aumenta la excreción de agua en el sistema
renal, al actuar como un vasodilatador de las pequeñas vasos
arteriales.
La vía de la COX se subdivide en COX1, que es responsable de la
producción de PGE2 en el tracto gastrointestinal y los riñones,
y, COX2, que es responsable de la síntesis de PG inflamatorias,
de lesiones de tejidos blandos. AINE servir como inhibidores
competitivos de la actividad de la COX, y cualquiera de las
enzimas que inhiben selectivamente la COX2 o no selectiva
inhiben tanto COX1 y COX2 enzimas, lo que los AINE no selectivos
y renal ulcerogénicas potencialmente tóxicos.
|