El síndrome de cadera en
resorte se caracteriza por un chasquido o clic que se produce en o
alrededor de la cadera. Este síndrome es bien reconocido pero poco
entendido. El síndrome de cadera en resorte puede ser debido a causas
externas o internas de la cadera. El síndrome de cadera puede ser
dolorosa o indolora, pero la sensación suele ser molesta.
chasquido o clic que se produce en o
alrededor de la cadera. Este síndrome es bien reconocido pero poco
entendido. El síndrome de cadera en resorte puede ser debido a causas
externas o internas de la cadera. El síndrome de cadera puede ser
dolorosa o indolora, pero la sensación suele ser molesta.
Anatomía Funcional
La pelvis es el enlace entre el tronco y
las extremidades inferiores. La articulación de bola y cavidad de la
cadera permite 3 tipos de movimientos de, aproximadamente: 120 ° de
flexión, 20 ° de extensión, 40 ° de abducción, 25 ° de aducción y 45 °
de rotación interna y externa.
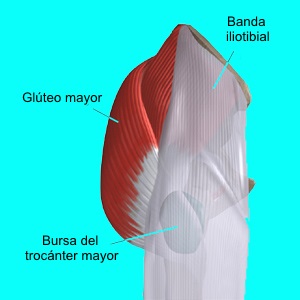
La banda iliotibial, o tensor de la
fascia lata, es un ligamento que se origina en la cresta ilíaca y se
inserta en la tibia proximal lateral. Cruza 2 articulaciones, abduce y
rota medialmente al muslo, inclina la pelvis y en algunos casos puede
llegar a ser extensor de la rodilla. Además, contribuye ligeramente a la
flexión de la articulación de la cadera.
La causa más común de una cadera en
resorte es cuando la banda iliotibial resalta sobre el trocánter mayor.
Esto puede estar asociado con bursitis trocantérica o con un aumento de
varo de la cadera. El hallazgo de una banda iliotibial tensa es común.
La carga brusca de la cadera (por ejemplo, el aterrizaje después de un
salto) pueden reproducir una sensación de que la banda iliotibial se
subluxa sobre el trocánter mayor. Con la carga brusca, la cadera
normalmente se flexiona, haciendo que la banda iliotibial se desplace
hacia delante seguido por un resalte del tendón hacia atrás cuando el
individuo se recupera y se extiende la cadera.

El glúteo mayor es el más grande de los
músculos de los glúteos y funciona como un extensor y rotador externo de
la cadera. Con origen a lo largo del hueso ilíaco posterior, superficie
dorsal del sacro, y la aponeurosis glútea, el glúteo mayor se inserta en
el tracto iliotibial y la tuberosidad glútea del fémur. Durante la
extensión de la cadera, el borde distal puede moverse bruscamente sobre
el trocánter mayor del fémur.
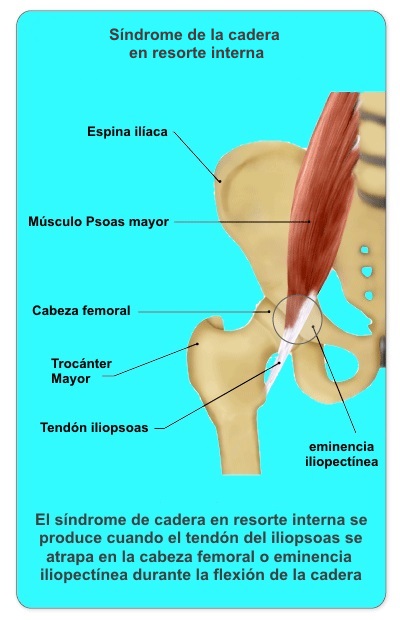
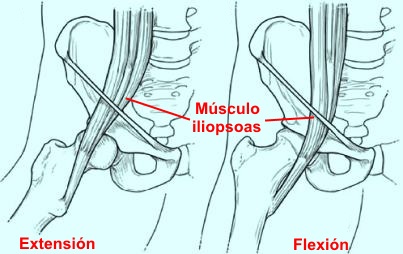
Los músculos psoas iliaco se originan a
partir de la columna lumbar y de la pelvis, respectivamente, y están
inervados por las raíces nerviosas L1, L2, y L3. Estos músculos
convergen para formar el músculo psoas ilíaco y se insertan en el
trocánter menor del fémur proximal por medio del tendón iliopsoas. El
tendón psoas mayor tiene una rotación característica a través de su
curso, transformando su superficie ventral en una superficie medial y su
superficie dorsal en una superficie lateral. La porción ilíaca de este
tendón tiene una posición más lateral y las fibras musculares más
laterales de la inserción del músculo ilíaco en el trocánter menor del
fémur sin unirse al tendón principal. El músculo psoas ilíaco pasa por
delante del borde de la pelvis y de la cápsula de la cadera en una
ranura entre la espina ilíaca anteroinferior lateralmente y la eminencia
iliopectínea medial. La unión musculotendinosa se encuentra
constantemente a nivel de esta ranura.
Las funciones de los músculos iliopsoas
como flexor de la cadera y rotador externo del muslo. Además, un paquete
de músculo-iliopsoas infratrochanteric se ha descrito, lo que
probablemente se relaciona con el tendón iliopsoas. Este paquete
muscular, surge de la espina ilíaca anterior inferior (por encima del
origen del músculo recto femoral), cursa a lo largo de la cara
anterolateral del músculo ilíaco, y se inserta sin un tendón sobre la
superficie anterior del trocánter menor del fémur. La bursa del
iliopsoas se encuentra entre la unión musculotendinosa y el borde de la
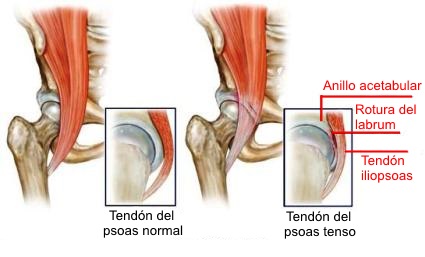
pelvis. Una causa interna de cadera en resorte ha sido descrito como el
chasquido del tendón iliopsoas sobre la eminencia iliopectínea, cápsula
de la cadera en sí, o trocánter menor (menos probable). los movimientos
de extensión a flexión, abducción y rotación externa de la cadera
reproduce el fenómeno de chasquido.
Entre los bailarines de ballet, los que
tienen cadera en resorte tienen una anchura bi-iliaca estrecha, mayor
rango de movimiento en abducción de la cadera, disminución de la
amplitud de movimiento en rotación externa, y una mayor fuerza en los
rotadores externos de la cadera.
Estos hallazgos sugieren que
las condiciones esqueléticas
o biomecánicas
pueden predisponer a un
individuo al desarrollo de
una cadera chasquido.
Causas
El síndrome de cadera en resorte se ha
atribuido a múltiples mecanismos asociados con la arquitectura
esquelética de la cadera y de la pelvis y con los músculos, tendones y
ligamentos alrededor de la cadera. La cadera en resorte ha sido
descrita, según la ubicación del mecanismo como externa, interna o
posterior. A pesar de las muchas descripciones de posibles mecanismos,
las causas más comunes de síndrome de cadera en resorte incluyen ya sea
una subluxación de la banda iliotibial sobre el trocánter mayor o
movimientos bruscos del tendón del iliopsoas sobre la eminencia
iliopectínea.
Síndrome de cadera en resorte externa:
es causada principalmente por la subluxación de la banda iliotibial
sobre el trocánter mayor del fémur. También se ha descrito como un
chasquido del borde externo del glúteo mayor sobre el trocánter mayor.
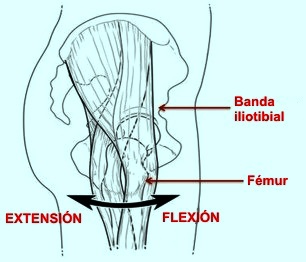
Síndrome de cadera en resorte interna:
se produce por uno de los siguientes mecanismos.
-
El tendón del iliopsoas también puede
producir un chasquido con un movimiento brusco sobre la espina
iliaca anterior inferior o, posiblemente, la cresta ósea del
trocánter menor.
-
Las causas menos comunes del síndrome
de cadera en resorte interna incluyen los movimientos de los
ligamentos iliofemorales sobre la cabeza o cápsula anterior femoral
de la cadera.
-
Lesiones del labrum
Síndrome de cadera en resorte
posterior: es poco común y es causado por el
movimiento del tendón de la cabeza larga del bíceps femoral sobre la
tuberosidad isquiática.
Historia clínica
-
Los pacientes pueden manifestar la
sensación y/o audición de chasquidos o clis en la cadera que pueden
ser dolorosos o no dolorosos.
-
La ubicación de estos chasquidos
puede ser descrita como lateral (que indica la banda iliotibial o
glúteo mayor) o anterior y profunda en la ingle (indicando el tendón
del iliopsoas).
-
En ocasiones, se describe como una
sensación de subluxación o de dislocación de la cadera y se asocia
con problemas de la banda iliotibial.
-
Los pacientes que se quejan de dolor
inguinal anterior, por lo general este dolor es sordo y se ve
agravado por la flexo-extensión, abducción y rotación externa de la
cadera.
-
El dolor y el chasquido pueden
aminorar con disminución de la actividad y el descanso.
-
Lo más frecuente es que la duración
de los síntomas sea de varios meses o años en lugar de días o
semanas.
Exploración física
Un individuo con dolor de cadera debe
someterse a un examen detallado del abdomen, la pelvis, la ingle y el
muslo. Además, hay que tener en cuenta un examen ginecológico para las
mujeres que se presentan con dolor en la ingle.
Inspección
-
Examinar las anomalías biomecánicas
en la marcha.
-
Si hay una tendinitis iliopsoas
asociada, el paciente puede tener una rodilla flexionada en las
fases de golpe de talón y de apoyo medio de la marcha.
-
Observar la reproducción del
chasquido.
-
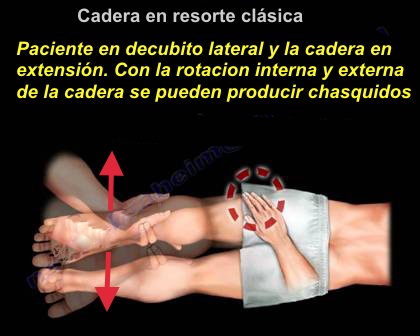
El síndrome de cadera en resorte
externa se asocia con subluxación de la banda iliotibial sobre el
trocánter mayor pudiendo ser dramática y aparecen como si el
paciente tuviera subluxación su cadera.
Palpación
-
Las personas con síndrome de cadera
en resorte externo puede tener sensibilidad en la banda iliotibial
proximal, margen lateral del glúteo mayor, o bolsa trocantérea.
-
Las personas con síndrome de cadera
en resorte interno asociado a un tendón del iliopsoas tenso puede
mostrar una inclinación pélvica anterior. Los chasquidos se producen
con la extensión o la flexión, abducción y rotación externa de la
cadera. El dolor puede sentirse en el triángulo femoral, y el
chasquido real puede ser palpable en conjunción con el chasquido
audible.
Pruebas
funcionales
-
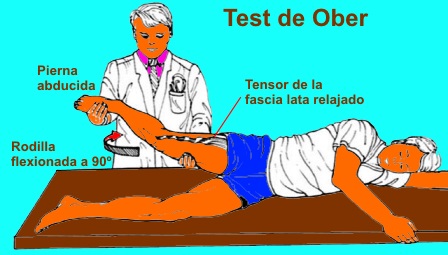
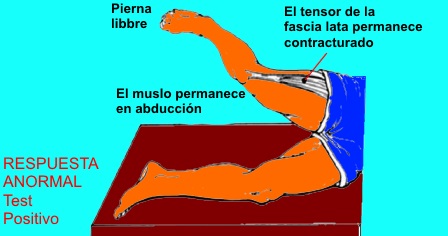
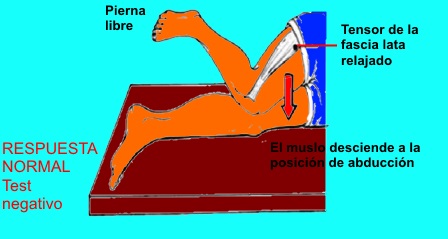
Prueba de Ober: Para esta prueba, el
paciente se pondrá en decúbito lateral sobre el lado sano. El
explorador abduce pasivamente la cadera con la rodilla en flexión, y
si al dejar de sostenerla la extremidad no se aduce, se considera
una prueba positiva y nos indica una contractura de la banda
iliotibial.
-
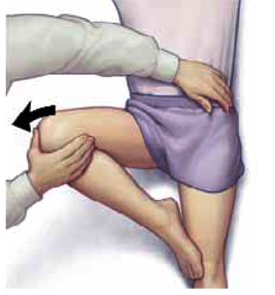
Los síntomas del síndrome de la
cadera en resorte interna (es decir, chasquidos y dolor asociado, si
lo hay) se pueden reproducir con la prueba de Faber (forced
abduction and external rotation) : con el paciente en decúbito
supino, se coloca la pierna a explorar en posición de cuatro(flexión,
abducción y rotación externa) mientras se sujeta la pelvis
contralateral. El movimiento activo
de la cadera afectada desde una posición neutra a una de flexión,
abducción y rotación externa también pueden reproducir el chasquido.
Además, si el paciente tiene asociada una tendinitis iliopsoas, la
flexión resistida de la cadera a 15 ° y la palpación del músculo
psoas justo debajo de la mitad lateral del ligamento inguinal
reproduce los síntomas.
-
Test de
FADIR mnemotécnico (o FADDIR) que son las iniciales de
flexión, adducción y rotación Interna. Está indicado en el dolor
anterolateral de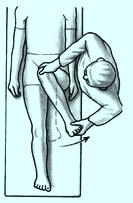 cadera sugerente de pinzamiento de cadera (pinzamiento
femoroacetabular). Técnica: flexión, aducción y rotación interna
(F-Ad-Ir). Paciente en decúbito supino. El examinador levanta la
pierna con la cadera flexionada a 90 grados y la rodilla en flexión
de 90 grados. Entonces se aduce y rota internamente la cadera (El
pie y tobillo rotados lejos de la línea media). Positivo si la
maniobra induce dolor. Las causas de la prueba positiva son:
pinzamiento de cadera (Pinzamiento femoroacetabular), desgarro del
labrum de la cadera, cuerpos libres de la cadera y lesión condral
Hip
cadera sugerente de pinzamiento de cadera (pinzamiento
femoroacetabular). Técnica: flexión, aducción y rotación interna
(F-Ad-Ir). Paciente en decúbito supino. El examinador levanta la
pierna con la cadera flexionada a 90 grados y la rodilla en flexión
de 90 grados. Entonces se aduce y rota internamente la cadera (El
pie y tobillo rotados lejos de la línea media). Positivo si la
maniobra induce dolor. Las causas de la prueba positiva son:
pinzamiento de cadera (Pinzamiento femoroacetabular), desgarro del
labrum de la cadera, cuerpos libres de la cadera y lesión condral
Hip
-
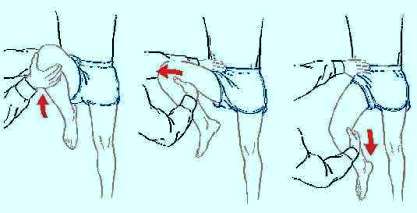
Prueba del chasquido de la cadera o
el test de la extensión de la cadera. Se comienza poniendo la cadera
afectada en flexión, abducción, y rotación externa (la rodilla se
flexiona para facilitar la prueba), y extender pasivamente la
cadera. Esto puede dar lugar a un chasquido o resorte audible o a un
impulso palpable sobre la región inguinal. El dolor asociado a esta
maniobra es altamente sugestivo de tendinitis o bursitis iliopsoas.
-
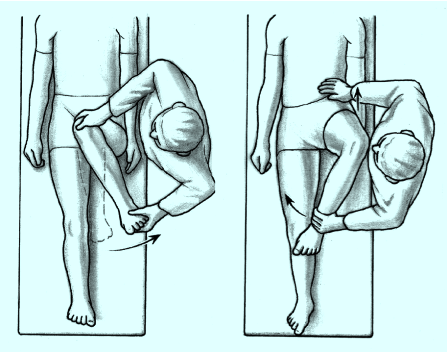
Prueba de
rotaciones de la cadera: se utiliza para diferenciar si
el dolor de la cadera es intra-articular o extra-articular en
origen. En primer lugar, flexionar la cadera completamente de modo
que la rodilla está apuntando al hombro. A continuación, rote
lentamente la cadera a través de la ROM completa y buscar eventuales
irregularidades tales como golpes o chasquidos durante este
movimiento. La presencia de tales sugiere impingemente
femoroacetabilar.
El tratamiento para los pacientes con síndrome de cadera
en resorte comienza con un examen a fondo. Durante la evaluación subjetiva, se debe
interrogar al paciente para determinar qué acciones exacerban los
síntomas durante las actividades diarias y el deporte. El examen
objetivo está diseñado para determinar la gravedad de la patología y
realizar una evaluación biomecánica. En la parte objetiva del examen se
incluyen la unidad músculo-tendón y evaluaciones articulares. La
información recogida en esta parte del examen se puede utilizar para
guiar los elementos específicos del programa de tratamiento. La clave
para un examen adecuado es saber la longitud musculotendinosa y
resistencia, las pruebas de movilidad articular, y la palpación de la
zona lesionada.
La evaluación biomecánica del paciente
incluye tanto elementos estáticos (postura) como dinámicos
(marcha/movimiento funcional). Revisar toda la extremidad inferior, si
bien es estática. Las áreas particulares de atención durante esta parte
del examen incluyen la observación de genu recurvatum, contractura en
flexión de rodilla, pronación del pie, contractura en flexión de la
cadera, y la cantidad de rotación interna o externa presente en la
extremidad inferior durante la posición estática. Asimismo, tomamos nota
de la longitud de las piernas. El análisis de la marcha permite al
médico confirmar los hallazgos de la exploración estática y observar si
hay alguna disfunción del movimiento. Los movimientos funcionales (por
ejemplo, ponerse en cuclillas, subir/bajar escaleras) pueden demostrar
la gravedad de la disfunción del movimiento. Durante el examen, el
médico debe ser consciente de que incluso pequeñas diferencias en la
postura, la marcha, o el movimiento funcional pueden contribuir a la
patología.
Síndrome de cadera en resorte externo
El síndrome de cadera en resorte externo
(banda iliotibial, bursitis, o ambos) se asocia comúnmente con los
siguientes hallazgos exploratorios:
-
diferencia en longitud de las piernas
(generalmente el lado largo es sintomático),
-
contractura de la banda iliotibial
del lado afectado,
-
debilidad de los abductores y
rotadores externos de la cadera , y
-
pobre estabilidad lumbo-pélvica.
-
Mecánica del pie anormales (por
ejemplo, pronación) que conducen a un aumento de la rotación interna
femoral también pueden ser una parte de la imagen clínica.
La debilidad muscular, la contractura, o
ambos en el muslo o en la pelvis se direccionan con un programa de
fortalecimiento y estiramiento. La hiperpronación puede requerir una
ortesis de pie para ayudar a su estabilización. La diferencia en
longitud de las piernas comúnmente requieren un alza en el zapato para
ayudar a equilibrar toda la extremidad inferior (incluyendo la pelvis).
Síndrome de cadera en resorte interna
El síndrome de la cadera en resorte
interna (tendinitis y tendinosis del psoas ilíaco, bursitis del
iliopsoas, o una combinación) tiene un cuadro clínico similar.
Comúnmente, el paciente tiene un problema
mecánico subyacente en la extremidad inferior que con el tiempo se
manifiesta en esta región. La base del tratamiento fisioterapéutico es
el tratamiento de la patología con medidas mecánicas. La contractura, la
debilidad, o ambos, en la musculatura de la cadera y la región lumbo-pélvica,
las diferencias de longitud de las piernas, y la pronación del pie son
hallazgos comunes durante el examen físico de los pacientes con bursitis
del iliopsoas. La terapia consiste en el tratamiento de las anomalías
detectadas durante el examen físico.
Debido a que los resultados de la exploración son similares en bursitis
iliopsoas y del trocánter, el tratamiento de estas patologías es también
similar. Como se describió para la bursitis trocantérea, debe hacerse
todo lo posible para equilibrar la longitud y la fuerza en la
musculatura y para equilibrar la biomecánica de la extremidad afectada a
la extremidad no afectada. La estabilidad lumbo-pélvica es
particularmente importante en estos pacientes. Una vez que los objetivos
del tratamiento se han logrado, la restauración de los patrones de
movimiento normales debería reducir los esfuerzos mecánicos colocados en
el músculo, tendón o bolsa afectado.
Diagnósticos diferenciales
-
Necrosis avascular de la cabeza
femoral
-
Síndrome de uso excesivo de la
cadera
-
Tendinitis iliopsoas
-
Síndrome de la banda iliotibial
Pruebas diagnósticas
Estudios de laboratorio
No existe estudios específicos de
laboratorio y por tanto no están indicados.
Estudios de Imagen
Radiografías
simples
Las radiografías simples no son
necesarios si el diagnóstico basado en la historia y los hallazgos del
examen clínico es definitivo. Una revisión de la literatura sobre el uso
de las radiografías en el síndrome de cadera diagnóstico demostró que el
100% de las radiografías estaban dentro de límites normales.
Las radiografías simples, que debe
consistir en una proyección anteroposterior de pelvis y una vista
lateral en posición de rana de la cadera afectada, pueden ser de mayor
beneficio si el diagnóstico no está claro o se está considerando una
etiología ósea.
Ultrasonidos
El ultrasonido es un complemento útil
para el diagnóstico no invasivo, ya que puede demostrar cambios en la
anatomía y proporcionar una evaluación de la función. Choi et al
demostraron que el ultrasonido identificó correctamente el movimiento
anormal de la banda iliotibial o el tendón del glúteo mayor en los casos
de síndrome de cadera en resorte externo. Janzen et al demostraron
la utilidad de la ecografía, mostrando como el tendón del iliopsoas
hacia resorte sobre la eminencia iliopectínea en casos del síndrome de
cadera en resorte interno.
Deslandes et al demostraron otros
mecanismos de chasquidos del tendón del iliopsoas con ultrasonido
dinámico Entre sus conclusiones de causas de romperse la cadera: volteo
repentino del tendón sobre el músculo psoas ilíaco(4 de 18) (causa más
común); en cabezas bífidas del tendón iliopsoas, el volteo de una sobre
la otra (3 de 18); y pinzamiento del tendón del iliopsoas sobre un
quiste paralabral anterior (1 de 18).
Esta técnica de imagen es muy dependiente
del realizador de la misma y puede no ser la mejor prueba en una
institución en la que el personal no están acostumbrados a realizar este
examen específico.
Un beneficio adicional del ultrasonido en
el caso de síndrome de cadera en resorte interno es la capacidad de
visualizar el tendón iliopsoas para proporcionar una inyección dirigida
de anestésico. El posible alivio del dolor más inmediato permite al
médico examinar mejor a los pacientes en los que el dolor ha sido un
factor limitante.
Bursografía
La bursografía es una técnica invasiva
que implica la inyección de la bursa del iliopsoas con un agente de
contraste bajo guía fluoroscópica y posterior obtención de imágenes del
tendón del iliopsoas durante movimientos agravantes de la cadera
(normalmente la extensión de la cadera de una posición en flexion,
abducción y rotación externa).
La reproducción de los síntomas asociados
con el movimiento anormal del tendón del iliopsoas ha sido considerado
por algunos como el diagnóstico del síndrome de cadera en resorte
interno debido al movimiento anormal del tendón del iliopsoas.
Un problema potencial con esta técnica es
la falta de formación de imágenes en los sujetos control asintomáticos,
lo que puede permitir una mejor comprensión del movimiento normal del
tendón iliopsoas.
Resonancia magnética
La resonancia magnética es generalmente
una prueba de la estructura anatómica en lugar de la función. La
resonancia magnética puede mostrar una constelación de hallazgos en una
persona con síndrome de cadera en resorte.
Para los casos de la banda iliotibial, se
puede encontrar líquido en la bolsa trocantérea y se ve
normalmente mejor en imágenes ponderadas en T2.
En los casos que implican el tendón
iliopsoas, el tendón puede ser más grueso en relación con el lado contralateral; la bursa del iliopsoas puede tener fluido. Además, o de
forma independiente, pueden ocurrir cambios que son consistentes con una
tendinitis psoas ilíaco, tendinosis, o ambos. La mayor parte de estos
resultados se sugieren por el aumento de la intensidad de señal en las
imágenes ponderadas en T2.
Artroresonancia
magnética
El uso de una artrografía por resonancia
magnética de la cadera puede ser útil para determinar otras causas de
cadera en resorte interna, en particular cuando se sospecha un desgarre
en el labrum. La artroresonancia es más sensible en la demostración de
desgarros del labrum de la cadera que la resonancia magnética, aunque la
artroresonancia tiene poca utilidad en el diagnóstico de chasquidos por
el iliopsoas o tendinitis del iliopsoas.
Procedimientos
Prueba de provocación
con lidocaína
Esta prueba se realiza bajo visualización
directa del tendón del iliopsoas a través de bursografía o ultrasonidos.
En general, se inyectan 10.7 ml de
lidocaína al 2% en la bursa del iliopsoas o alrededor del tendón
del iliopsoas.
La desPrición de los síntomas del
paciente después de la inyección es de diagnóstico.
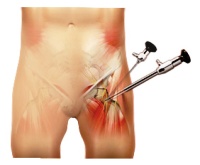
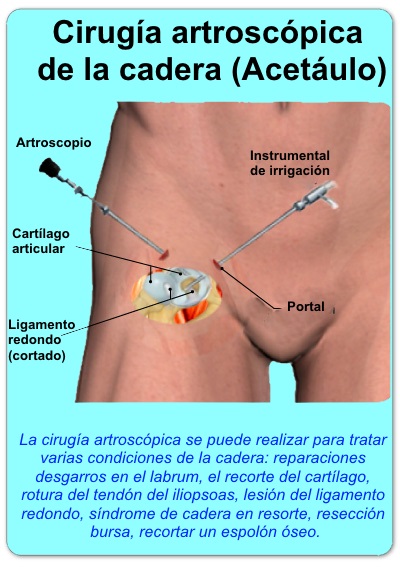
Artroscopia de cadera
En los casos en los que el diagnóstico de
la cadera en resorte interno no se diferencia claramente de un desgarro
en el labrum acetabular, la artroscopia de cadera puede estar indicada
para el diagnóstico y para la reparación de cualquier patología
subyacente.
Los desgarros del labrum pueden ser
debidos a causas más sutiles, como la subluxación de cadera o displasia
acetabular subyacente.
La dificultad surge en que los desgarros
del labrum que pueden manifestarse con síntomas similares al síndrome de
cadera en resorte interno. Los síntomas de un desgarro del labrum pueden
comenzar en el momento de la lesión, o el inicio puede ser más
insidioso. En el caso de un desgarro del labrum anterior, los hallazgos
del examen físico pueden ser extraordinariamente similares, permitiendo
así tanto para el diagnóstico definitivo y tratamiento posible a través
de la artroscopia.
Tratamiento
Tratamiento médico y
rehabilitador
Ocasionalmente, los pacientes pueden
requerir tratamiento con AINE intermitente o analgésicos simples a
medida que progresan en las actividades.
Una infiltración de corticosteroides
puede ser beneficioso para los pacientes con dolor persistente a pesar
de un programa de terapia adecuada.
En la mayoría de los casos, no se
identifica un evento agudo relacionado con la aparición de los síntomas. El tratamiento durante la fase aguda
consiste en la administración de antiinflamatorios y eliminación de
actividades que exacerban los síntomas. Modalidades de terapia física
(por ejemplo, hielo, ultrasonidos, fonoforesis, la estimulación
eléctrica, la iontoforesis) pueden ser utilizados durante este tiempo.
La modificación de la actividad depende de la gravedad de la patología.
Se pueden usar muletas en casos graves, mientras que en los casos menos
graves puede ser suficiente la disminución del tiempo y la intensidad de
la actividad agravante.
Una vez que los síntomas han disminuido y
el paciente es capaz de volver a sus actividades diarias y deportivas,
se puede iniciar un programa de mantenimiento de estiramiento y
fortalecimiento. El programa suelen consistir en actividad aeróbica
ligera (calentamiento), seguido de estiramiento y fortalecimiento. El
mantenimiento adecuado de los músculos isquiotibiales, flexores de la
cadera, aductores de la cadera y la banda iliotibial es importante para
reducir las recurrencias. Del mismo modo, recomendar un programa de
entrenamiento de potenciación a nivel de mantenimiento, al menos, dos
veces a la semana para ayudar con la estabilidad lumbopelvica y de las
extremidades inferiores. Generalmente, los pacientes se les pone en un
programa para hacer en casa durante las últimas etapas de la fase de
recuperación. Este mismo programa de casa puede ser modificado para la
fase de mantenimiento de la rehabilitación.
Se advierte a los pacientes que eliminen actividades de movimiento
repetitivo (por ejemplo, correr, ciclismo) hasta que estén relativamente asintomáticos.
El retorno prematuro a las actividades de movimiento
repetitivo puede dar como resultadod una reanudación de los síntomas.
Intervención
Quirúrgica
En los casos en los que la fisioterapia
falle y se considere un posible desgarro del labrum, puede estar
indicada la artroscopia de cadera.
Hay varias intervenciones descritas en
pacientes con dolor persistente asociado con una cadera en resorte que
no ha podido responder a un tratamiento adecuado de tratamiento no
quirúrgico. Sin embargo, la intervención quirúrgica rara vez es
necesaria en el manejo de esta patología.
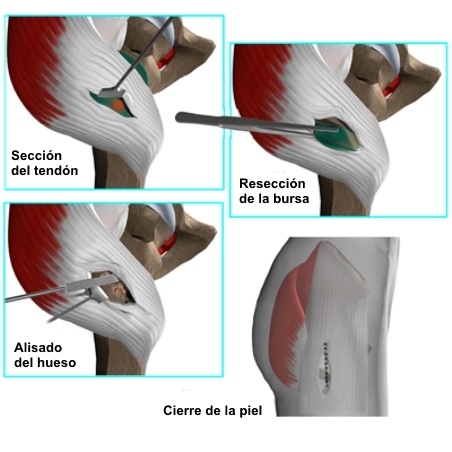
Cirugías para la cadera en resorte
externa:
-
Resección de la mitad posterior del
tracto iliotibial en el sitio de inserción del glúteo mayor, con la
escisión de la bolsa trocantérea.
-
Resección de una parte elíptica de la
banda iliotibial que recubre el trocánter mayor, con la eliminación
de la bolsa trocantérea y de la punta ósea del trocánter mayor.
Cirugías para la cadera en resorte
interna:
Hay diferentes opciones para el
tratamiento quirúrgico del síndrome de cadera en resorte interno.
-
Alargamiento del tendón iliopsoas,
por liberación parcial del tendón.
-
Otra opción es la resección de la
prominencia ósea del trocánter menor.
-
Una tercera opción es la liberación
completa del tendón del iliopsoas.
-
Cirugía artroscópica para las
lesiones de la cadera.
Todos los procedimientos antes
mencionados generalmente tienen buenos resultados en términos de
disminución de chasquido y dolor durante el seguimiento.
Prevención
-
Ejercicios de calentamiento y
estiramiento antes de la actividad.
-
Permitir una adecuada recuperación
entre los entrenamientos.
-
Mantener la aptitud física:
-
Aprender y utilizar la técnica de
entrenamiento correcta.
-
Llevar equipo de protección
correctamente ajustado y acolchada.
-
Usar soportes para el arco
(ortopédicos) si se tienen alteraciones en los pies.
Pronóstico
Si se trata adecuadamente, el síndrome de
cadera en resorte por lo general se resuelve entre de 2 a 6 semanas.
Complicaciones
-
Tiempo de curación prolongado, si se
tratan de manera inadecuada o de volver a lesionarse.
-
Síntomas recurrentes que resultan en
un problema crónico.